Le diagnostic différentiel joue un rôle important dans l’évaluation de la douleur épigastrique. L’interprétation correcte du symptôme principal, du schéma de douleur et de la localisation peut être déterminante pour une thérapie réussie. Il existe de nombreuses causes possibles, des maladies du foie, de la vésicule biliaire ou du pancréas aux ulcères gastriques ou duodénaux. Cependant, il est fréquent que les douleurs abdominales chroniques ne soient pas du tout liées à une pathologie organique, car il s’agit de troubles gastro-intestinaux fonctionnels.
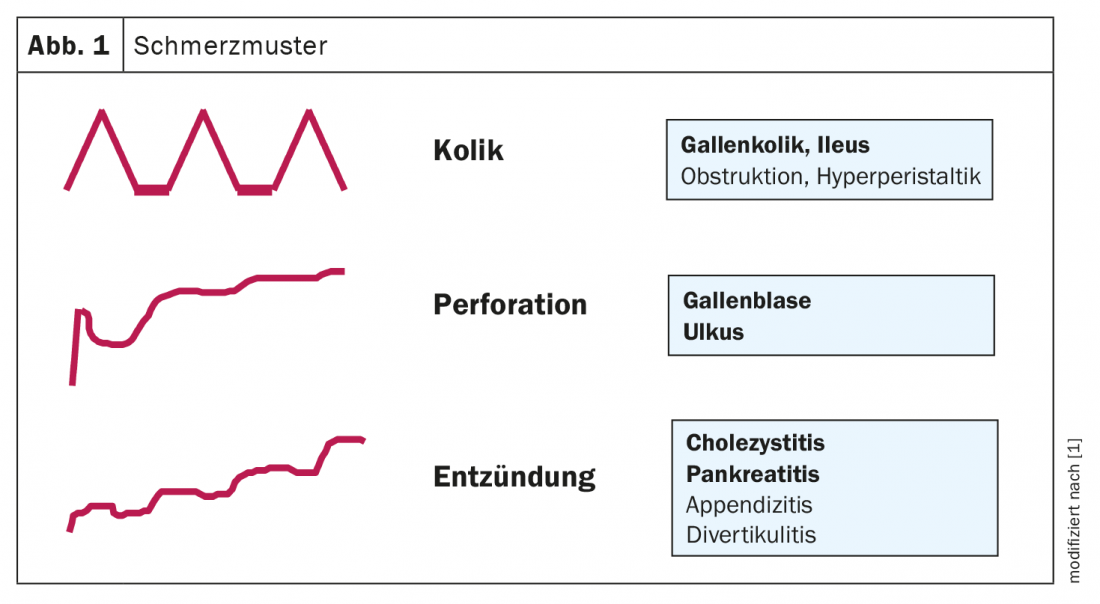
Plus de 50% des douleurs abdominales chroniques récurrentes ne sont pas liées à une pathologie organique, explique le PD Dr Heiko Frühauf, du Centre de gastroentérologie et d’hépatologie AG, Zurich [1]. Outre l’évolution dans le temps du schéma douloureux et de la localisation, il est décisif pour le diagnostic différentiel de savoir à quel symptôme principal la douleur abdominale supérieure est associée, selon le conférencier. Les douleurs épigastriques chroniques récurrentes peuvent être accompagnées de symptômes de reflux ou de diarrhée. Alors que la première évoque un reflux gastro-œsophagien ou un trouble gastro-intestinal fonctionnel, la diarrhée doit plutôt faire penser à un syndrome du côlon irritable ou à une maladie inflammatoire chronique de l’intestin. L’interrogation sur le schéma de la douleur est également un élément important de l’anamnèse. (Aperçu 1, fig. 1). Les douleurs abdominales aiguës sont typiquement une douleur violente, souvent accompagnée de vomissements, et parfois d’une rétention fécale. En cas de douleurs abdominales du côté droit, il faut penser en premier lieu à des maladies du foie ou de la vésicule biliaire, voire du pancréas. Un symptôme principal important est l’apparition d’une défense (péritonite), parfois des symptômes de choc s’y ajoutent et une septicémie, il s’agit de quelque chose que l’on voit généralement dans un service d’urgence aigu.

Brûlures d’estomac – gastroscopie en cas de suspicion de reflux gastro-œsophagien
Chez les patients qui se plaignent de brûlures d’estomac et d’une sensation de pression derrière le sternum, la douleur est typiquement localisée dans l’épigastre. Les symptômes de reflux peuvent entraîner une œsophagite et surviennent généralement de manière intermittente après des repas volumineux et également la nuit. Il est important de distinguer les troubles ulcéreux, les maladies fonctionnelles, les spasmes œsophagiens, mais aussi les symptômes cardiaques tels que la maladie coronarienne. La gastroscopie avec prélèvement d’histologies est au premier plan du diagnostic et le diagnostic fonctionnel par ph-manométrie est considéré comme le gold standard pour la détection d’un reflux acide pathologique dans l’œsophage.
Le traitement consiste en l’administration d’inhibiteurs de la pompe à protons (IPP). En cas de suspicion de retard de la vidange gastrique , des prokinétiques peuvent également être utilisés.
Sensation de plénitude – Distinguer la dyspepsie fonctionnelle du syndrome du côlon irritable
Selon la classification ROM IV, la dyspepsie fonctionnelle se caractérise par un inconfort abdominal, une satiété précoce ou une sensation de plénitude et des douleurs épigastriques, par exemple sous la forme d’une sensation de brûlure douloureuse dans la partie supérieure de l’abdomen ou derrière le sternum. Un critère important est que les symptômes ne peuvent pas être expliqués par une cause organique et qu’ils persistent depuis au moins 6 mois [2,3]. On distingue deux sous-types de dyspepsie fonctionnelle : le “syndrome de stress postprandial” (dyspepsie de type motilité) et le “syndrome de douleur épigastrique” (syndrome avec douleur épigastrique, anciennement aussi : dyspepsie de type reflux, aperçu 2).

Les troubles dyspeptiques peuvent également être dus à une intolérance au lactose ou à une mauvaise colonisation bactérienne. Il s’agit typiquement de douleurs variables, liées à l’alimentation. Un test respiratoire au lactose H2 peut fournir des indications diagnostiques révélatrices. “Et une partie importante du diagnostic est une gastroscopie avec l’analyse du suc duodénal, et plus particulièrement la question d’une prolifération bactérienne”, ajoute le Dr Frühauf. Le traitement dépend de la cause déclenchante, en cas d’augmentation significative du nombre de bactéries dans l’intestin grêle, il peut s’agir d’une antibiothérapie ou d’un régime sans lactose approprié. L’administration de lactase (Lacdigest®) [4] n’est certes pas un traitement standard de l’intolérance au lactose, mais elle constitue une option notamment lorsque le régime ne peut pas être suivi.
Troubles postprandiaux – ulcère gastrique ou duodénal possible
Si les symptômes douloureux se manifestent en fonction de l’alimentation après la prise de nourriture, cela indique qu’il pourrait s’agir plutôt d’un ulcère gastrique, si les douleurs apparaissent à jeun, par exemple la nuit, et s’améliorent après la prise de nourriture, cela indique plutôt la présence d’un ulcère duodénal. La douleur typique est plutôt forte au début et augmente au fil du temps. La consommation d’alcool est un facteur déclenchant classique, mais en cas d’ulcère duodénal, l’Helicobacter pylori peut également être une cause bactérienne. Les diagnostics différentiels incluent notamment les problèmes coronariens ou cardiaques, mais aussi les douleurs radiculaires ou musculo-squelettiques. “Le diagnostic est posé par une gastroscopie avec prélèvement d’histologies, et le traitement consiste là encore à administrer des inhibiteurs de la pompe à protons (IPP) et, le cas échéant, à éradiquer Helicobacter pylori si la présence de cette bactérie est avérée”, résume le Dr Frühauf. Les ulcères et les reflux gastro-œsophagiens représentent environ un tiers des causes de troubles dyspeptiques, et dans environ 60% des cas, il s’agit de troubles gastro-intestinaux fonctionnels. Lors de l’entretien avec le patient, il convient de mentionner qu’il est fréquent qu’aucune pathologie organique ne soit détectable.
Nausées et vomissements – Coliques biliaires ?
En cas de coliques biliaires, les douleurs sont typiquement localisées dans la partie supérieure droite de l’abdomen, avec éventuellement une irradiation dans la région des épaules ou du dos. “Si vous pouvez relever une telle localisation de la douleur lors de l’examen et de l’anamnèse, vous devez penser aux calculs biliaires”, explique le conférencier. Il existe également des formes rares, par exemple lorsqu’un calcul biliaire est coincé dans l’infundibulum de la vésicule biliaire et comprime le canal biliaire. La symptomatologie douloureuse est typiquement de type colique. La douleur s’installe en postprandial, dure environ 1 à 4 heures, puis s’atténue, avant de réapparaître plus tard.
Le principal pilier du diagnostic de la lithiase biliaire est l’échographie de l’abdomen, éventuellement accompagnée d’une endosonographie et d’une cholangiopancréatographie par résonance magnétique (MRCP). En ce qui concerne le traitement, le Dr Frühauf recommande tout d’abord des substances antispasmodiques (par ex. Buscopan®) ou des anti-inflammatoires non stéroïdiens (AINS) comme la Novalgine® pour soulager la douleur [4]. Pour soulager durablement les patients, les calculs biliaires présents dans le canal cholédoque doivent être retirés par endoscopie. En cas de coliques dues à des calculs dans la vésicule biliaire, la totalité de la vésicule biliaire, y compris les calculs qui s’y trouvent, est retirée (cholécystectomie). Il s’agit de l’une des opérations les plus courantes en chirurgie viscérale.


Fièvre – cholécystite ou pancréatite ?
Si la fièvre est le symptôme principal des douleurs abdominales, il faut envisager une cholangite ou une cholécystite. “La douleur, en tant que douleur inflammatoire, augmente typiquement de manière lente mais constante, mais elle est quand même aiguë, mais pas tout à fait aussi aiguë ou violente que dans le cas d’une perforation”, explique le Dr Frühauf. (Fig. 1). Parmi les méthodes de diagnostic, l’échographie joue un rôle important, mais d’autres techniques d’imagerie peuvent également être utilisées si nécessaire. (encadré). En outre, un signe de Murphy positif est considéré comme indicatif. Il convient d’établir un diagnostic différentiel avec d’autres maladies inflammatoires telles qu’une pleurésie ou une pneumonie. “Si vous avez diagnostiqué par échographie cette triple stratification typique de la paroi, l’épaississement de la paroi et la douleur à la pression, il faut également initier immédiatement le traitement : Initier la cholécystectomie à la phase aiguë”, explique le gastroentérologue. Il est scientifiquement prouvé qu’il ne faut pas attendre que l’inflammation s’améliore. “Cela signifie qu’une gestion interdisciplinaire précoce est requise pour les médecins généralistes et les internistes”, souligne le Dr Frühauf. Un diagnostic différentiel important est la pancréatite aiguë (aperçu 3).
Source : FomF Médecine générale et interne
Littérature :
- Frühauf H : Abdomen supérieur : pression et douleur. PD Dr. med. Heiko Frühauf, FomF médecine générale et interne, Zurich, 05.12.2020.
- Stanghellini V, et al : Troubles gastroduodénaux. Gastroenterology 2016 ; 150 : 1380-1392.
- Talley NJ, et al : Dyspepsie fonctionnelle. Curr Opin Gastroenterol 2016 ; 32 : 467-473.
- Compendium suisse des médicaments, https://compendium.ch/ (dernière consultation 01.03.2021)
CABINET DE MÉDECINE GÉNÉRALE











