Même avec un stimulateur cardiaque, il est possible de faire du sport. A quoi faut-il faire attention lors de la programmation du stimulateur cardiaque ? Quelles sont les possibilités offertes par les agrégats à fréquence variable ? Et quels sont les aspects à prendre en compte avant, pendant et après l’opération ?
Le sport est le médicament de notre siècle. Dans ce contexte, le sport est compris dans son sens le plus large. Ainsi, la pratique régulière d’activités physiques telles que la marche rapide, le vélo, la marche ou la natation, pendant au moins 30 minutes trois à cinq fois par semaine, fait partie intégrante de ces activités et permet d’obtenir de meilleures performances, une meilleure santé et un plus grand bien-être. Les résultats d’études montrent que la pratique régulière d’une activité physique réduit la mortalité globale d’environ 35% [1,2].
Il est donc clair que le sport ou l’exercice physique ciblé devrait être pratiqué autant que possible par les personnes en bonne santé et par les malades. Les patients qui ont reçu un stimulateur cardiaque en bénéficient également en principe.
Limitation : maladie cardiaque sous-jacente
Le type d’exercice physique ou de sport que vous pouvez pratiquer dépend moins de votre stimulateur cardiaque que de votre éventuelle maladie cardiaque. Les porteurs de stimulateurs cardiaques sans cardiopathie structurelle peuvent faire du sport presque sans restriction.
Cependant, environ 80% des patients nécessitant un stimulateur cardiaque sont âgés de plus de 70 ans. Les maladies associées telles que l’hypertension artérielle, les maladies coronariennes ou l’insuffisance cardiaque sont fréquentes dans ce groupe d’âge. La performance qui en résulte doit être déterminée individuellement par le cardiologue qui vous suit. Elle fournit la base pour choisir le type et l’intensité du sport approprié. En principe, presque toutes les maladies cardiaques peuvent faire l’objet d’un entraînement utile.
Indication du stimulateur cardiaque
Un stimulateur cardiaque permet de traiter les troubles du rythme cardiaque bradycardique. En 2016, près de 75 000 stimulateurs cardiaques ont été implantés en Allemagne en milieu hospitalier. Dans 44% des cas, l’indication était un bloc AV 2. ou Les patients souffrant de fibrillation auriculaire du 3e degré, 37% des patients souffrant d’un nœud sinusal malade symptomatique et 15% des patients souffrant de fibrillation auriculaire avec conduction bradycardique [3]. Selon les directives de la Société européenne de cardiologie, après avoir exclu les causes passagères, les patients souffrant d’un bloc auriculo-ventriculaire ont besoin d’un traitement de fond. 2. ou Les patients atteints de cardiopathie du 3e degré constituent toujours une indication de classe I pour l’implantation d’un stimulateur cardiaque. Ceci est indépendant de l’apparition de symptômes. En revanche, les patients dont le nœud sinusal est malade doivent présenter une symptomatologie correspondante [4].
Le principe d’une stimulation “physiologique” est appliqué lors de la sélection des systèmes de stimulation à implanter. Cela signifie que le stimulateur cardiaque doit prendre en charge la fonction du système de stimulation ou de conduction défectueux. Par exemple, chez les patients dont le nœud sinusal est malade, on implante des stimulateurs double chambre qui présentent un algorithme de gestion du nœud AV. Cela permet de garantir une stimulation auriculaire adéquate tout en évitant une stimulation ventriculaire inutile tant que la conduction AV est intacte. Les patients souffrant de blocages AV ont également besoin d’un système double chambre, l’onde P intrinsèque déclenchant une stimulation ventriculaire. Les stimulateurs cardiaques à une seule électrode sont aujourd’hui presque exclusivement utilisés chez les patients atteints de fibrillation auriculaire permanente.
Les systèmes se composent de l’unité proprement dite, avec une batterie et des composants électroniques, qui est implantée par voie infraclaviculaire droite ou gauche, et d’une ou deux électrodes placées dans le cœur. Des agrégats sans fil sont également utilisés de manière isolée. Ici, un stimulateur cardiaque miniaturisé d’environ 0,8 cm3 est ancré dans le ventricule droit. Actuellement, les stimulateurs sans fil ne sont disponibles que sous forme de systèmes VVIR, c’est-à-dire adaptés aux patients souffrant de fibrillation auriculaire bradycardisée.
Pour la question de l’activité sportive, le choix du système de stimulation n’a pas d’importance pour le patient. Toutefois, les systèmes sans fil éliminent le risque d’interférence mécanique dans certains sports.
Fonctionnement et programmation du stimulateur cardiaque à l’effort
Au début d’un effort physique, la fréquence cardiaque et le volume de sang pompé par le cœur augmentent dans les 10 à 45 secondes. Les patients présentant un trouble de la conduction AV présentent généralement une augmentation de fréquence adéquate au niveau de l’oreillette (compétence chronotrope). Le rôle du stimulateur est de stimuler le ventricule à la suite de la stimulation auriculaire en cas de défaillance de la conduction du nœud AV : l’onde P intrinsèque perçue par l’électrode auriculaire déclenche la stimulation ventriculaire (dite stimulation VAT). Pour les activités sportives, il est nécessaire que le stimulateur puisse transmettre des fréquences sinusoïdales élevées à la chambre, c’est-à-dire que la fréquence de suivi maximale soit programmée suffisamment élevée. En fonction du sport pratiqué, de l’âge, d’une éventuelle maladie concomitante et de la médication, 130/min peut être suffisant, mais il peut être nécessaire d’atteindre des fréquences de 160-180/min. Chez les jeunes patients, des fréquences encore plus élevées peuvent être nécessaires. Cependant, seuls certains modèles de stimulateurs cardiaques permettent une fréquence de suivi maximale supérieure à 180/min. Il faut en tenir compte lors du choix de l’agrégat.
Pour que le stimulateur cardiaque puisse réaliser des fréquences de tracking élevées, la période AV (période entre la perception de la stimulation auriculaire et la stimulation ventriculaire, à peu près comparable à la période PQ en cas de conduction intrinsèque) et les périodes réfractaires doivent être programmées en conséquence. Si cela n’est pas pris en compte, les fréquences sinusoïdales élevées entraînent un comportement pseudo-Wenckebach du stimulateur, voire un bloc 2:1 avec une division soudaine par deux de la fréquence ventriculaire sous un effort important (fig. 1-2).
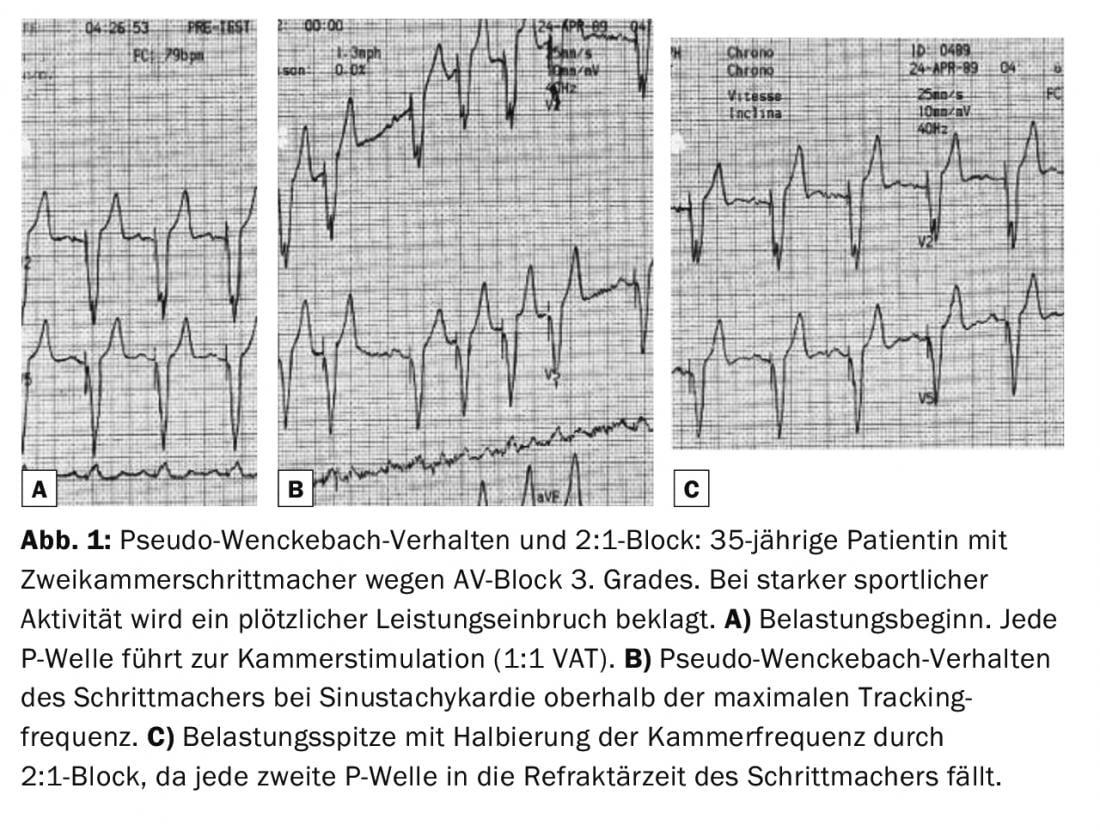
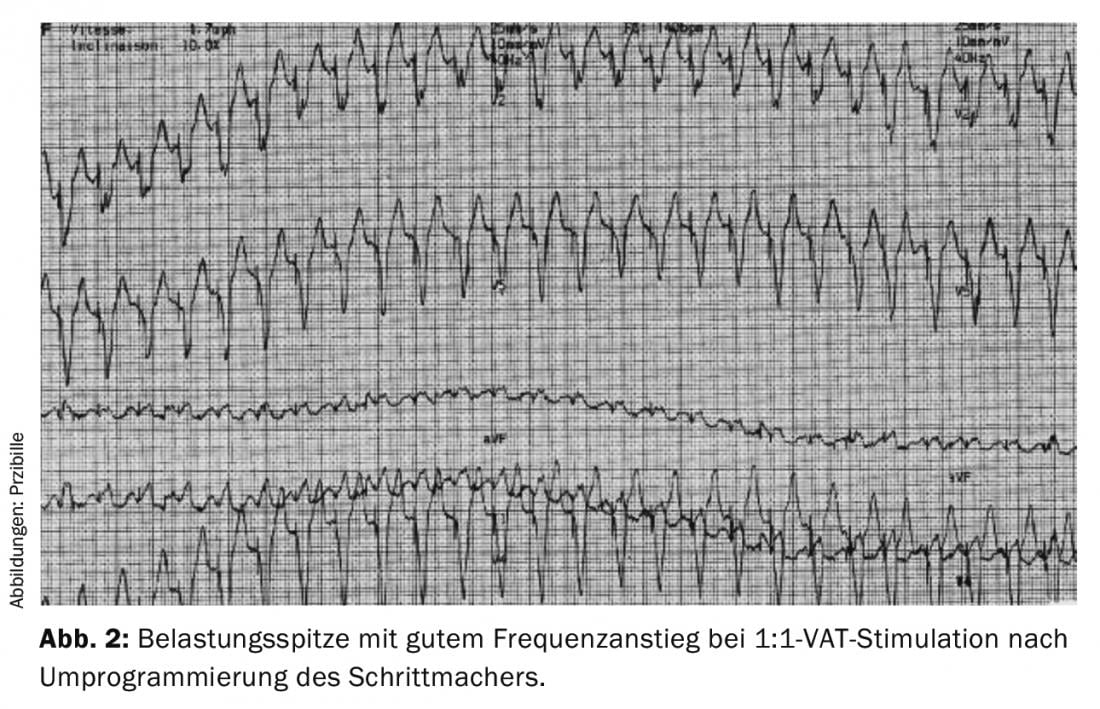
De nombreux systèmes de stimulation fonctionnent en programmation nominale avec des périodes réfractaires qui s’adaptent automatiquement et qui se raccourcissent à des fréquences plus élevées. Des augmentations rapides de la fréquence peuvent surcharger l’adaptation automatique et entraîner une perte de la stimulation VAT 1:1, ce qui peut entraîner des palpitations ou une limitation des performances. Une période réfractaire fixe et courte permet de remédier à ce problème.
En particulier chez les patients dont le nœud sinusal est malade, l’augmentation de la fréquence cardiaque à l’effort est perturbée (incompétence chronotrope). Cela peut être la conséquence d’une altération de la formation des impulsions dans le nœud sinusal ou de médicaments chronotropes négatifs (par ex. bêtabloquants, antiarythmiques). Même chez les patients atteints de fibrillation auriculaire bradycardique, le contrôle de la fréquence à l’effort est souvent insuffisant. Pour ces cas, les stimulateurs cardiaques sont équipés d’un capteur qui permet d’augmenter la fréquence cardiaque en fonction de l’effort (figure 3). Dans la plupart des agrégats, on mesure à cet effet l’accélération du haut du corps à l’aide d’un accéléromètre et on la met en relation avec l’ampleur de l’effort physique. Alternativement, le volume de temps respiratoire peut être mesuré en termes de changements d’impédance thoracique. Les deux systèmes présentent des avantages et des inconvénients différents. Par exemple, l’accéléromètre réagit plus rapidement aux changements de charge, alors que l’entraînement sur ergomètre n’entraîne généralement pas d’augmentation de la fréquence par le contrôle du capteur en raison de l’absence d’accélération du haut du corps. Dans certains stimulateurs, les deux technologies de détection sont combinées afin d’obtenir une adaptation de fréquence la plus physiologique possible. Une troisième méthode de mesure de l’effort est la détermination de la dynamique de contraction myocardique. Il s’agit de la seule méthode capable de détecter la charge émotionnelle.
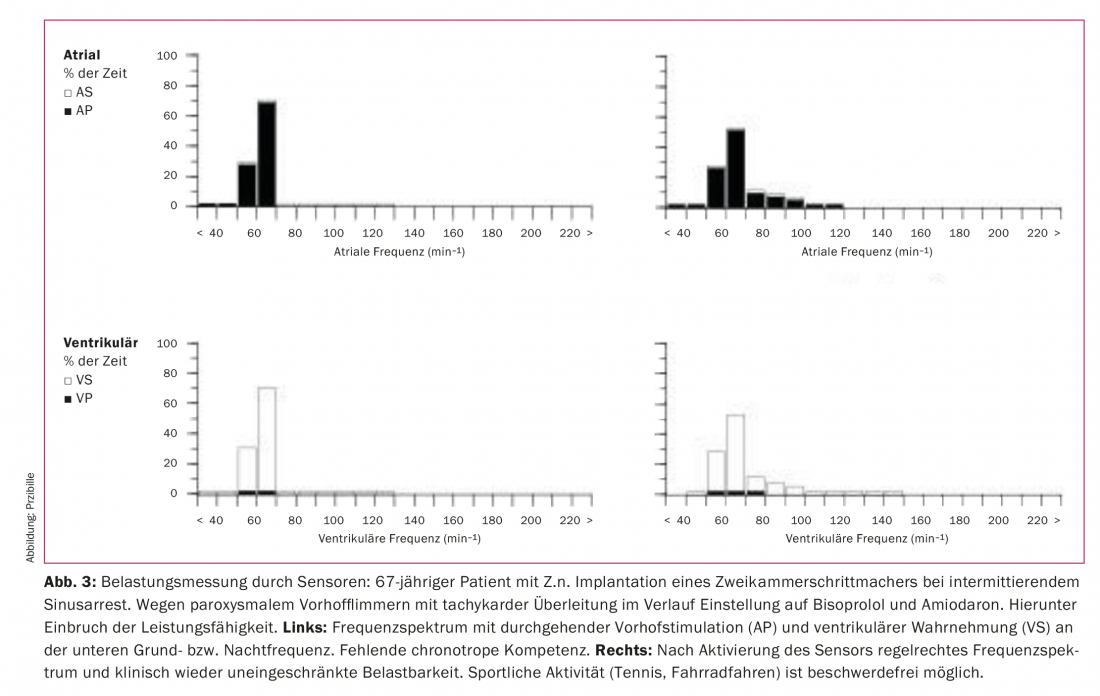
La plupart des patients s’en sortent bien avec le réglage par défaut ou de simples ajustements de la fonction du capteur pour les efforts quotidiens et les activités sportives. Lors de la programmation du capteur, il convient de tenir compte d’une éventuelle maladie cardiaque sous-jacente (par exemple, pas de fréquences trop élevées en cas de maladie coronarienne non complètement revascularisée). En cas d’activité sportive intense ou d’alternance entre des sports qui activent le capteur différemment (par exemple, le cyclisme et la natation), un réglage fin de la fonction du capteur peut s’avérer nécessaire. Il peut être nécessaire de procéder à plusieurs reprogrammations, et un contrôle de la fréquence cardiaque et du comportement du stimulateur par ECG de longue durée peut être utile dans certains cas.
Contraintes mécaniques
Dans les premiers temps après l’implantation, le côté concerné doit être ménagé. Des efforts importants peuvent perturber la formation de la poche d’agrégation conjonctive et entraîner des douleurs, le risque de dislocation des électrodes peut être accru. Après environ six semaines, la plupart des sports peuvent être pratiqués sans restriction. S’il faut s’attendre à des mouvements brusques ou à de fortes sollicitations dans la zone de l’unité de stimulation, il convient d’attendre un peu plus longtemps (p. ex. volley-ball, handball, gardien de but au football).
En principe, un endommagement du système n’est pas à exclure dans les sports de balle où des coups violents peuvent être portés au groupe électrogène (football, baseball) ; cela se produit toutefois très rarement dans la vie quotidienne. En fonction de l’intensité du sport, il peut être utile de porter un coussinet sur l’agrégat. Les sports de combat doivent être évités en raison de l’application possible de forces répétées sur l’agrégat ou les électrodes [5,6]. Si le patient souhaite pratiquer des sports unilatéraux, comme par exemple le tennis, le badminton, les sports de lancer ou le tir (recul), il convient d’en discuter avant l’opération afin que le stimulateur soit implanté du côté non sollicité.
Il n’est pas possible de répondre de manière générale à la question de savoir si des contraintes mécaniques répétées au niveau de la ceinture scapulaire augmentent le risque d’un défaut d’électrode. Il n’existe pas d’études systématiques et la littérature ne fait état que de descriptions de cas. D’une part, le risque d’endommager les électrodes (“subclavian crush”) dépend de la technique d’implantation : L’insertion des électrodes via la veine céphalique ou une ponction périphérique dans la région de la veine axillaire peut réduire le risque. D’autre part, une étroitesse anatomique individuelle entre la première côte et la clavicule peut augmenter le risque de défaut d’électrode dans cette zone. En raison de problèmes techniques peu fréquents et de la grande variabilité interindividuelle, des sports tels que l’aviron, le volley-ball ou le golf sont également autorisés pour les porteurs de stimulateurs cardiaques, du moins dans le cadre des loisirs. Les patients doivent toutefois être informés de l’augmentation de la charge sur les électrodes. Le cas échéant, des intervalles de contrôle plus courts peuvent être utiles. Dans certains cas, il peut être nécessaire de déconseiller une activité sportive particulière (type de sport ou intensité de la pratique, présence d’un rythme propre en cas de défaillance du stimulateur cardiaque, antécédents de défauts de la sonde).
En raison de la charge de pression, la plongée représente un défi particulier pour les unités de stimulation cardiaque. La plongée en apnée ne pose pas de problème, car tous les groupes résistent sans problème à la pression de l’eau jusqu’à deux mètres de profondeur. En outre, il faut se renseigner sur les informations individuelles fournies par les fabricants. C’est pourquoi, chez les plongeurs, il est nécessaire de choisir soigneusement l’agrégat avant l’implantation.
Conclusion
Le sport a une fonction importante de promotion ou de maintien de la santé et peut être pratiqué pour presque toutes les maladies cardiaques. Même après l’implantation d’un stimulateur cardiaque, le sport est possible dans la plupart des cas. Pour minimiser les limitations de l’activité sportive dues au stimulateur cardiaque, certains facteurs spécifiques au patient ou au type de sport doivent être pris en compte. Cela commence dès la planification de l’opération (tableau 1).

Messages Take-Home
- Les porteurs de stimulateurs cardiaques sans cardiopathie structurelle peuvent faire du sport presque sans restriction. Cependant, les sports à haut risque de collision sont en principe à éviter.
- Pour permettre des fréquences de suivi élevées, les périodes AV et réfractaire doivent être programmées en fonction de la charge.
- Les patients souffrant d’incompétence chronotrope ou de fibrillation auriculaire bradycardique bénéficient de capteurs qui adaptent la fréquence de stimulation aux besoins actuels. Selon le capteur, on mesure par exemple les mouvements du haut du corps, le volume de temps respiratoire ou la dynamique de contraction myocardique.
- Il est conseillé de ne pas faire de sport pendant les six premières semaines post-opératoires.
Littérature :
- Schnohr P, et al : Dose de jogging et mortalité à long terme : l’étude Copenhagen City Heart Study. J Am Coll Cardiol 2015 ; 65(5) : 411-419.
- Lee DC, et al : Leisure-time running reduces all-cause and cardiovascular mortality risk. J Am Coll Cardiol 2014 ; 64(5) : 472-481.
- Institut pour l’assurance qualité et la transparence dans le domaine de la santé (IQTIG), éd. : Bundesauswertung zum
- Année de collecte 2016. Implantation d’un stimulateur cardiaque. Indicateurs de qualité. Situation en 2017.
- Brignole M, et al. : 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy : The Task Force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Développé en collaboration avec l’Association européenne du rythme cardiaque (EHRA). Eur Heart J 2013 ; 34(29) : 2281-2329.
- Heidbüchel H, et al. : Recommandations pour la participation à des activités physiques de loisir et à des sports de compétition chez les patients souffrant d’arythmies et de conditions potentiellement arythmogènes. Partie I : Arythmies supraventriculaires et pacemakers. Eur J Cardiovasc Prev Rehabil 2006 ; 13(4) : 475-484.
- Zipes DP, et al : Recommandations d’éligibilité et de disqualification pour les athlètes de compétition présentant des anomalies cardiovasculaires : Task Force 9 : Arythmies et défauts de conduction. Circulation 2015 ; 132 (ahead of print).
CARDIOVASC 2018 ; 17(4) : 17-20
PRATIQUE DU MÉDECIN DE FAMILLE 2019 ; 14(8) : 5-8











