Les symptômes de l’asthme sont fréquents dans la petite enfance et sont souvent à l’origine d’une hospitalisation, surtout chez les jeunes enfants. Il existe de nombreux facteurs de risque pour une telle apparition – des approches pour les contrer chez les nourrissons jusqu’à l’âge préscolaire et pour prévenir l’asthme adulte plus tard ont été présentées lors du congrès ERS à Barcelone.
Des recherches antérieures ont suggéré que la dermatite atopique et la sensibilisation allergique sont des facteurs de risque majeurs pour le développement de l’asthme. Des chercheurs norvégiens dirigés par Anine Lie de l’hôpital universitaire d’Oslo ont cherché à savoir si la prévention primaire par des émollients cutanés et l’introduction précoce d’aliments allergènes réduisaient le risque d’asthme chez les enfants d’âge préscolaire [1].
2397 nourrissons issus de la population générale en Norvège et en Suède ont été randomisés à la naissance pour ne recevoir aucune intervention, une intervention cutanée (utilisation régulière d’émollients cutanés tels que des huiles et des crèmes pour la peau entre l’âge de 2 et 32 semaines) ou une intervention nutritionnelle (exposition aux arachides, au lait de vache, au blé, aux œufs à partir de l’âge de 3 mois), ou pour recevoir les deux interventions. L’asthme a été défini par la présence d’au moins deux des trois critères :
- ≥3 épisodes d’obstruction bronchique
- diagnostic médical de l’asthme
- Prise de médicaments contre l’asthme après l’âge de 9 mois
Les critères ont été indiqués dans des questionnaires tous les 3 à 6 mois à l’âge de 3 à 36 mois. Le critère d’évaluation principal était l’asthme à l’âge de trois ans après l’intention de traiter (ITT).
Le risque d’asthme n’a pas été réduit
La prévalence totale de l’asthme à trois ans était de 13,2%. 69 patients sur 488 (14,1%) dans le groupe sans intervention, 53 sur 418 (12,7%) avec intervention cutanée, 70 sur 510 (13,7%) avec intervention nutritionnelle et 53 sur 437 (12,1%) avec les deux interventions. Le risque d’asthme n’a pas été significativement affecté par les interventions, avec une différence de risque d’effet principal ITT de 2,7% (IC 95% 1,3-6,8) et -0,5% (IC 95% 5,2-4,3) respectivement pour l’intervention cutanée et alimentaire. Aucun effet d’interaction significatif n’a été observé (p=0,63).
Les stratégies de prévention primaire visant à réduire la dermatite atopique et/ou les allergies alimentaires ne peuvent pas réduire le risque d’asthme à l’âge de trois ans, concluent les chercheurs norvégiens.
L’exposition au pollen pendant l’enfance peut être pertinente pour l’asthme
L’exposition au pollen est associée à des symptômes respiratoires chez les enfants et les adultes. Cependant, le lien entre l’exposition au pollen et les symptômes respiratoires chez les nourrissons, une période particulièrement à risque, reste incertain. Le Dr Jakob Usemann, PD, et ses collègues de l’hôpital pédiatrique universitaire des deux Bâle ont cherché à savoir si l’exposition au pollen était associée à des symptômes respiratoires chez les nourrissons et si l’atopie maternelle, le sexe du nourrisson ou la pollution atmosphérique modifiaient cette association [1].
Ils ont examiné 14 874 observations de 401 nourrissons en bonne santé de la cohorte Basel-Bern Infant Lung Development (BILD). L’association entre l’exposition au pollen et les symptômes respiratoires, recueillie lors d’entretiens téléphoniques hebdomadaires, a été évaluée à l’aide de modèles mixtes additifs généralisés (GAMM). La modification de l’effet par l’atopie maternelle, le sexe du nourrisson et la pollution atmosphérique (NO2, PM2.5) a été évaluée à l’aide de termes d’interaction.
Pour chaque nourrisson, 37 ± 2 (moyenne ± écart-type) scores de symptômes respiratoires ont été évalués pendant la période d’analyse (janvier à septembre). L’exposition au pollen a été plus importante pendant la journée (RR [95%-KI] pour 10% de pollen/m3(combiné 1,006 [1,002, 1,009] ; arbre 1,005 [1,002, 1,008] ; herbe 1,009 [1,000, 1,23]) et pendant la nuit (combiné 1,003 [0,999, 1,007] ; arbre 1,003 [0,999, 1,007] ; herbe 1,014 [1,004, 1,024]) sont associés à une augmentation des symptômes respiratoires. Alors qu’il n’y a pas eu de modification de l’effet par l’atopie maternelle et le sexe de l’enfant, une interaction croisée complexe a été observée entre le pollen combiné et les PM2.5 (p-value 0,002) (figure 1).
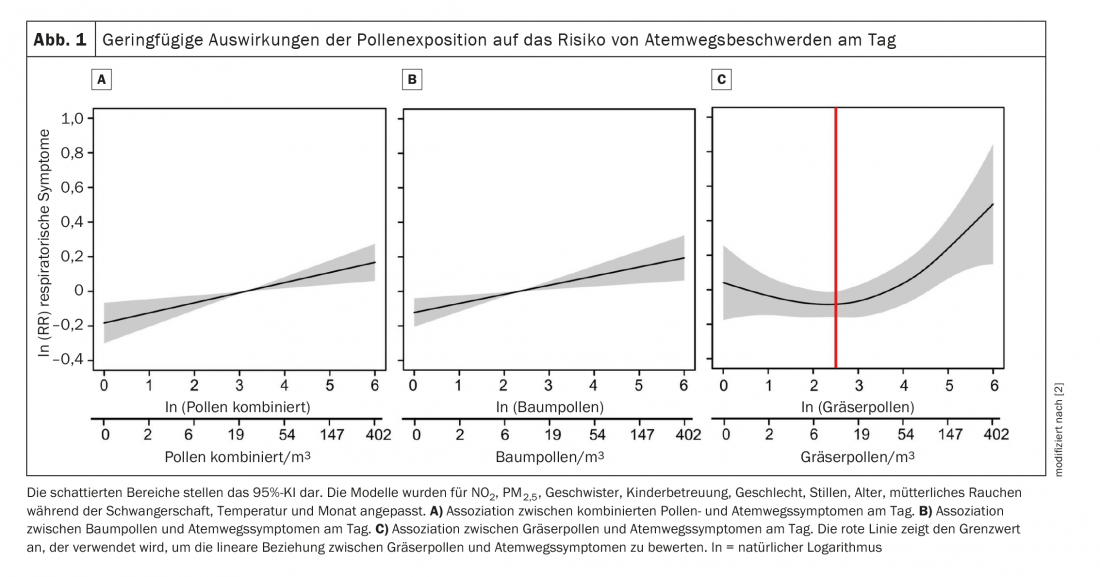
Dès la première année de vie, l’exposition au pollen était associée à un risque accru de symptômes respiratoires, indépendamment de l’atopie maternelle et du sexe de l’enfant, a déclaré l’orateur. Comme le nourrisson est une période particulièrement vulnérable pour le développement pulmonaire, l’effet négatif identifié de l’exposition au pollen pourrait être pertinent pour le développement de l’asthme chronique chez l’enfant.
Modèles identifiés en fonction de l’âge
Julie Nyholm Kyvsgaard, de l’unité COpenhagen Prospective Studies on Asthma in Childhood (COPSAC) de l’hôpital universitaire de Copenhague, et ses collègues ont pris comme point de départ le fait que, bien que les épisodes de symptômes asthmatiques soient fréquents chez les jeunes enfants, on en sait peu sur les facteurs de risque et les schémas d’exposition quotidienne aux symptômes. Ils ont étudié les facteurs de risque possibles et leur influence liée à l’âge sur le nombre d’épisodes de type asthmatique entre 0 et 3 ans [1].
La population de l’étude comprenait 700 enfants issus de la cohorte mère-enfant COPSAC2010, suivis de manière prospective depuis leur naissance jusqu’à l’âge de trois ans avec des symptômes asthmatiques consignés par les parents dans des journaux quotidiens. Les symptômes comprenaient la toux, le wheeze, l’essoufflement/la dyspnée. Les facteurs de risque ont été analysés par des régressions de quasi-Poisson qui ont examiné l’interaction avec l’âge. Un épisode a été défini comme une symptomatologie ressemblant à de l’asthme pendant ≥3 jours consécutifs, les épisodes individuels devant être interrompus par ≥3 jours sans symptômes.
662 enfants disposaient de données de journal disponibles avec une prévalence médiane de cinq épisodes de type asthmatique au cours des trois premières années de vie (Interquartile Range, IQR, 2-11). Un pic est apparu au cours de la deuxième année de vie. Une tendance saisonnière a également été observée, avec un pic pendant la saison d’hiver. La durée médiane d’un épisode était de cinq jours (IQR 3-10). L’asthme maternel, l’utilisation d’antibiotiques par la mère, un faible poids de naissance, le sexe masculin, un score de risque d’asthme polygénique élevé et un score immunitaire respiratoire élevé prédisaient un plus grand nombre d’épisodes dans une analyse multivariable (tableau 1).
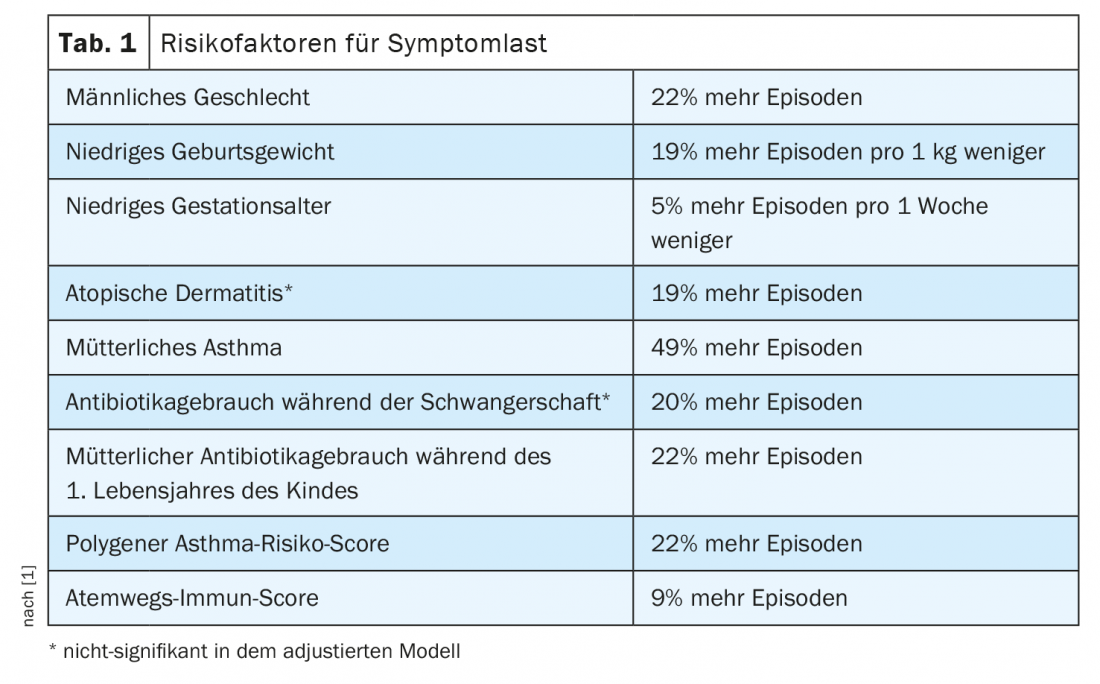
Pour chaque facteur de risque clinique supplémentaire que présentait un enfant, les chercheurs danois ont constaté une augmentation de 34% du nombre d’épisodes (sexe, poids de naissance, asthme maternel, rapport d’incidence 1,34 ; IC à 95% 1,21-1,48 ; p<0,001). L’asthme maternel, la naissance prématurée, la césarienne, le faible poids à la naissance et la présence de frères et sœurs à la naissance interagissaient significativement avec l’âge (p<0,05), ce qui indiquait un nombre croissant d’épisodes au cours du premier trimestre, 2. et 3 ans pour tous les enfants sauf ceux ayant des frères et sœurs, où la charge des symptômes a diminué avec l’âge.
Grâce à l’enregistrement dans le journal des symptômes asthmatiques au cours des trois premières années de vie, les chercheurs ont pu identifier les facteurs de risque de la charge symptomatique avec différents modèles liés à l’âge. Cela offre de nouvelles perspectives sur l’étiologie des symptômes précoces de l’asthme et pourrait aider le clinicien à identifier les patients à risque et, le cas échéant, à initier un traitement précoce, a conclu l’oratrice.
Congrès : Congrès ERS 2022
Sources :
- Présentation orale : facteurs de risque précoces de l’asthme et de l’eczéma dans l’enfance. Congrès de l’European Respiratory Society, Barcelone, 4.9.2022.
- Gisler A, Eeftens M, de Hoogh K, et al : L’exposition au pollen est associée à un risque de symptômes respiratoires au cours de la première année de vie. Allergy 2022 ; doi : 10.1111/all.15284.
InFo PNEUMOLOGIE & ALLERGOLOGIE 2022 ; 4(4) : 20-21 (publié le 1.12.22, ahead of print)











