Rapport de cas : Cette femme de 53 ans, jusqu’alors en bonne santé, a été examinée par imagerie TDM en raison d’une chute avec commotion. Aucune séquelle de traumatisme intracrânien n’a été mise en évidence dans ce cas. Cependant, une volumineuse masse pariéto-occipitale droite a été découverte fortuitement et caractérisée plus précisément par IRM. Sur le plan neurologique, notre patiente ne présentait aucune anomalie clinique.
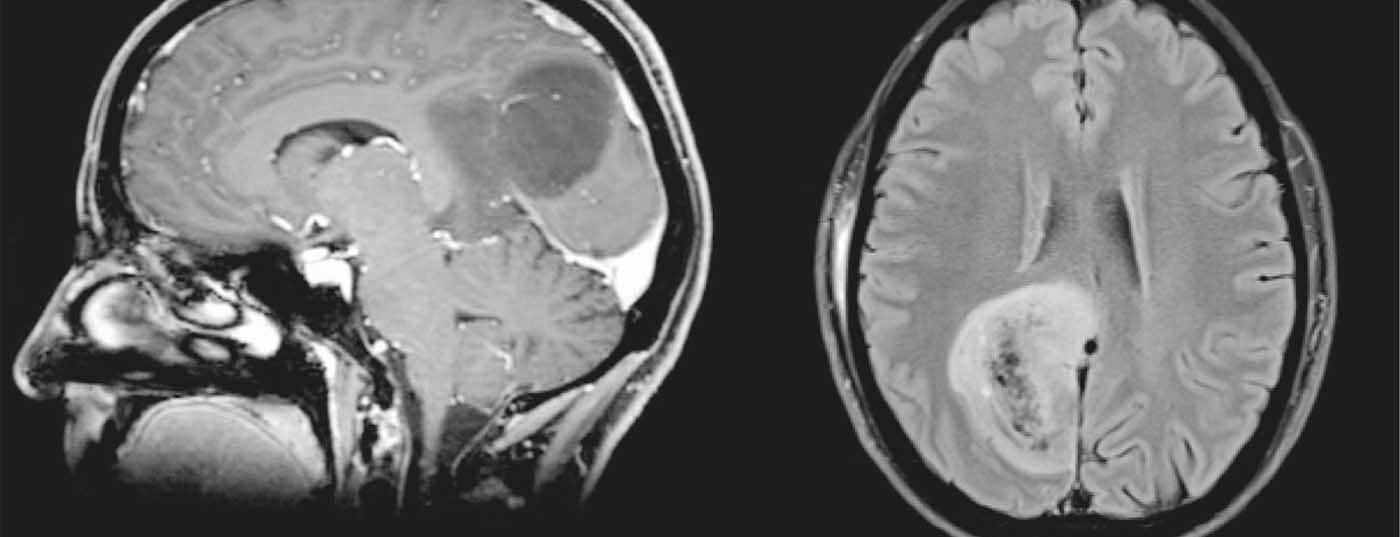
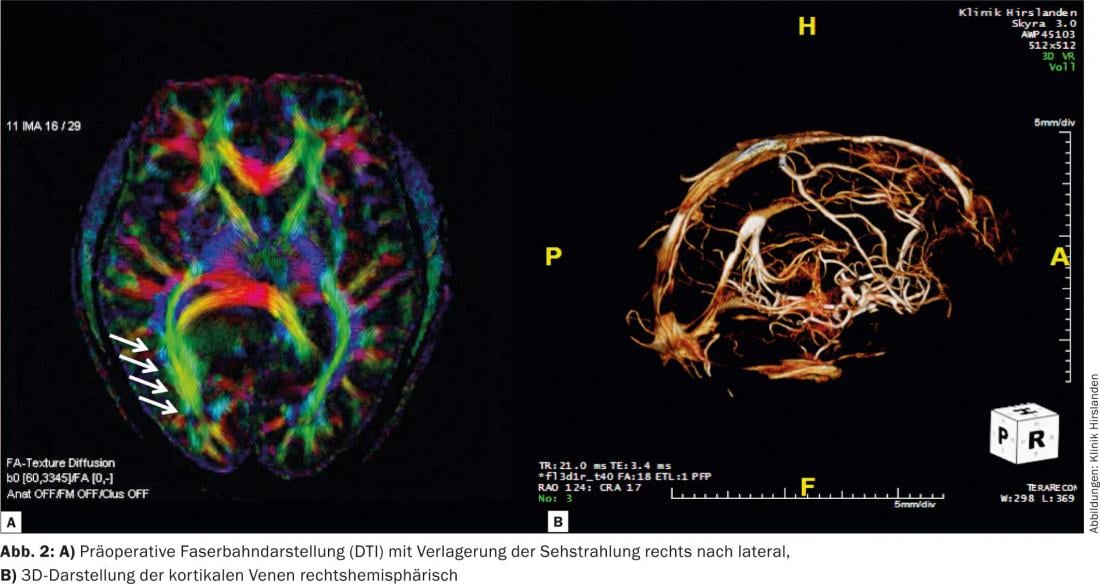
Diagnostic IRM : en pondération T2 et FLAIR, il s’agit d’une masse hyperintense inhomogène de 4×5×4 cm avec des parties kystiques. Sur les clichés pondérés en T1 après administration de gadolinium par voie i.v., la masse hypo-intense ne présente pas d’accumulation de contraste (Fig.1). L’imagerie des fibres (DTI) montre un refoulement du rayonnement visuel dû à la tumeur (Fig. 2a) sans indication d’infiltration. La reconstruction 3D de l’angiographie TOF avec prise de contraste ne révèle aucune veine pont pertinente pour une voie d’abord occipitale interhémisphérique (figure 2b). La spectroscopie 1-H montre une forte diminution des marqueurs physiologiques des cellules nerveuses NAA et une augmentation modérée de 55% du marqueur de prolifération choline par rapport au côté opposé. De plus, un pic de lactate, marqueur de la glycolyse anaérobie, peut être identifié. L’aspect morphologique de l’image ressemble à un oligodendrogliome, le spectre est en faveur d’une tumeur de grade III.

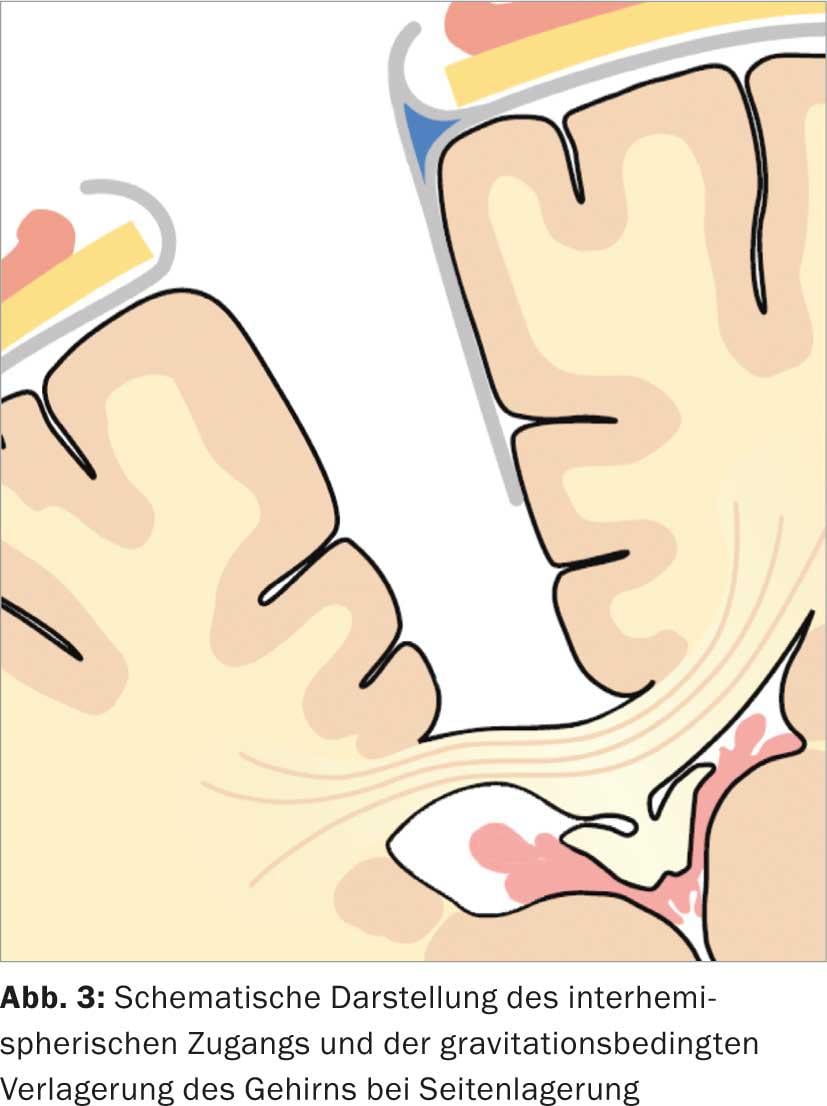
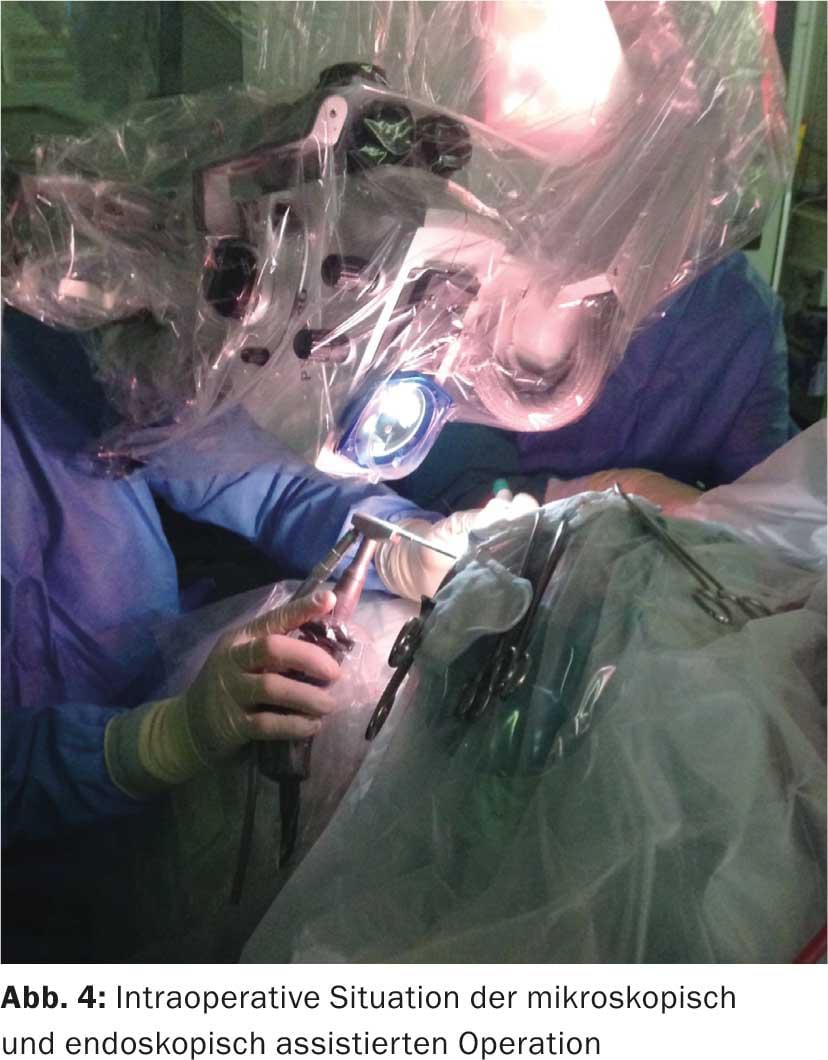
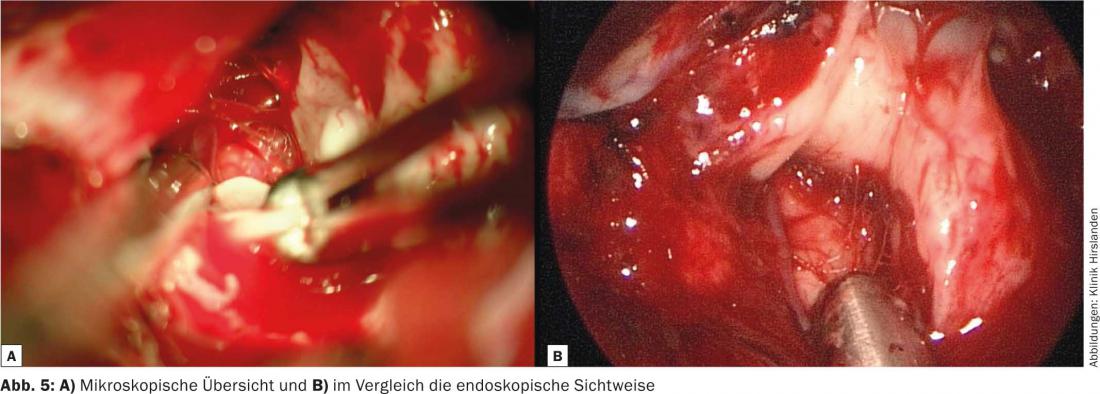
Opération : pour faciliter l’accès chirurgical, notre patiente est placée sur le côté droit de son corps. Cela provoque un déplacement du cerveau vers la droite, ce qui permet d’éviter une rétraction cérébrale traumatique. (Fig. 3). Après avoir pénétré dans l’espace interhémisphérique, la tumeur est réséquée à l’aide d’une technique endoscopique assistée. (Fig. 4). L’utilisation du neuroendoscope permet de voir et d’enlever les parties de la tumeur qui ne sont pas visibles au microscope. (Fig. 5a et b). Enfin, un contrôle de la résection est effectué à l’aide de l’IRM peropératoire (iOP-Polstar). La séquence pondérée en T1 par contraste révèle une lésion suspecte d’environ 0,5×0,5 cm sur le bord latéral droit de la résection. La lésion suspecte de tumeur fait ensuite l’objet d’une résection. Une résection complète de la tumeur a ainsi pu être obtenue. L’extubation de la patiente de l’anesthésie s’est déroulée sans problème. Le diagnostic histopathologique est ana-
oligoastrocytome plastique.
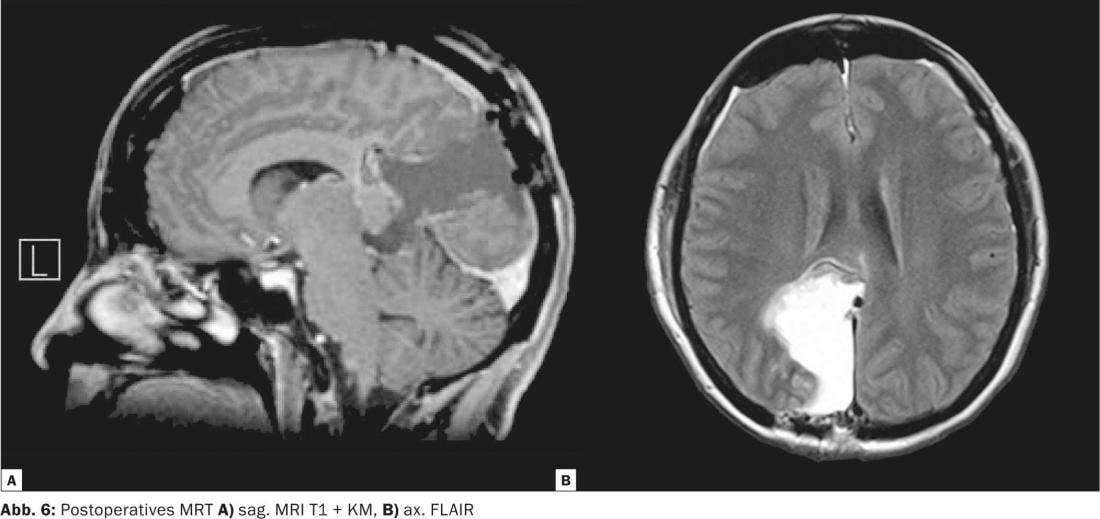
Évolution postopératoire : Le lendemain, la résection complète de la tumeur a été documentée par IRM (Fig. 6). En postopératoire, on a constaté un défaut minime du champ visuel gauche ; à la sortie, les symptômes liés à la manipulation avaient complètement disparu.
Conclusion : en utilisant des outils multimodaux tels que l’imagerie neuroradiologique précise, l’utilisation de la neuroendoscopie ciblée et le contrôle de la résection peropératoire par iOR-IRM, il est possible d’obtenir une ablation complète des tumeurs difficiles d’accès. Dans notre cas particulier, le travail d’équipe interdisciplinaire a été déterminant pour le succès thérapeutique.