L’âge n’est pas une contre-indication à une intervention urologique. Pour les patients âgés et fragiles, il est recommandé de mettre en place une gestion conjointe entre les urologues, les anesthésistes et les gériatres. Chez les patients atteints d’un carcinome rénal non opérable, il est possible soit d’attendre de manière contrôlée, soit d’emboliser la tumeur ou de la traiter par ablation par radiofréquence en cas de symptômes (douleurs, saignements). En cas d’hyperplasie bénigne de la prostate, un TUR-P bipolaire ou une vaporisation au laser peuvent être réalisés sous rachianesthésie, même chez les personnes très âgées. En cas de cancer de la prostate cliniquement localisé (T1-2 N0 M0, PSA <50 ng/ml), ni la prostatectomie radicale ni le traitement par déprivation androgénique ne doivent être effectués chez les patients de plus de 75 ans. En cas de carcinome de la vessie invasif sur le plan musculaire, la cystectomie radicale doit être envisagée chez le patient âgé après un examen gériatrique complet.
Ces dernières années, les interventions chirurgicales chez les personnes d’un âge avancé ont considérablement augmenté. En Allemagne, entre 2007 et 2012, la fréquence des opérations a augmenté en moyenne de 18% chez les personnes âgées de plus de 70 ans, de 38% chez les personnes âgées de 85 à 89 ans et de 54% à partir de 90 ans [1]. En urologie, en particulier, les patients traités sont majoritairement des personnes âgées. Parmi les spécialistes pratiquant des opérations ou des interventions invasives et prenant en charge des personnes de plus de 65 ans, les urologues (46% des patients ont plus de 65 ans) arrivent en 3ème position après les ophtalmologues (56%) et les cardiologues (54%). 40% des personnes opérées des reins, de l’uretère ou de la vessie ont plus de 65 ans, et ce chiffre atteint 65% pour les personnes opérées de la prostate ou des structures périvaginales [2]. La connaissance de la biologie et de la fonctionnalité des patients urologiques âgés est utile d’un point de vue gériatrique dans le cadre de l’évaluation préopératoire et de la gestion périopératoire des patients très âgés.
Le point de vue du gériatre
Qu’est-ce qui caractérise les patients gériatriques ?
Le vieillissement s’accompagne, indépendamment des comorbidités existantes, d’une multitude de modifications biologiques qui peuvent avoir une influence directe et indirecte sur l’intervention chirurgicale. Les personnes âgées subissent des pertes au niveau de la perception sensorielle, de la mobilité et du fonctionnement des organes. Les personnes robustes deviennent fragiles, elles perdent des réserves fonctionnelles, la frontière entre le fonctionnement physiologique et pathologique des organes devient floue (figure 1). Du fait de cette biologie modifiée, les personnes âgées perdent souvent des réserves fonctionnelles d’organes, ce qui conduit inévitablement à une perturbation de l’homéostasie globale (vulnérabilité accrue). Lorsqu’un corps âgé est exposé à un facteur de stress (opérationnel), il faut beaucoup plus de temps pour que tous les processus de réparation soient achevés.
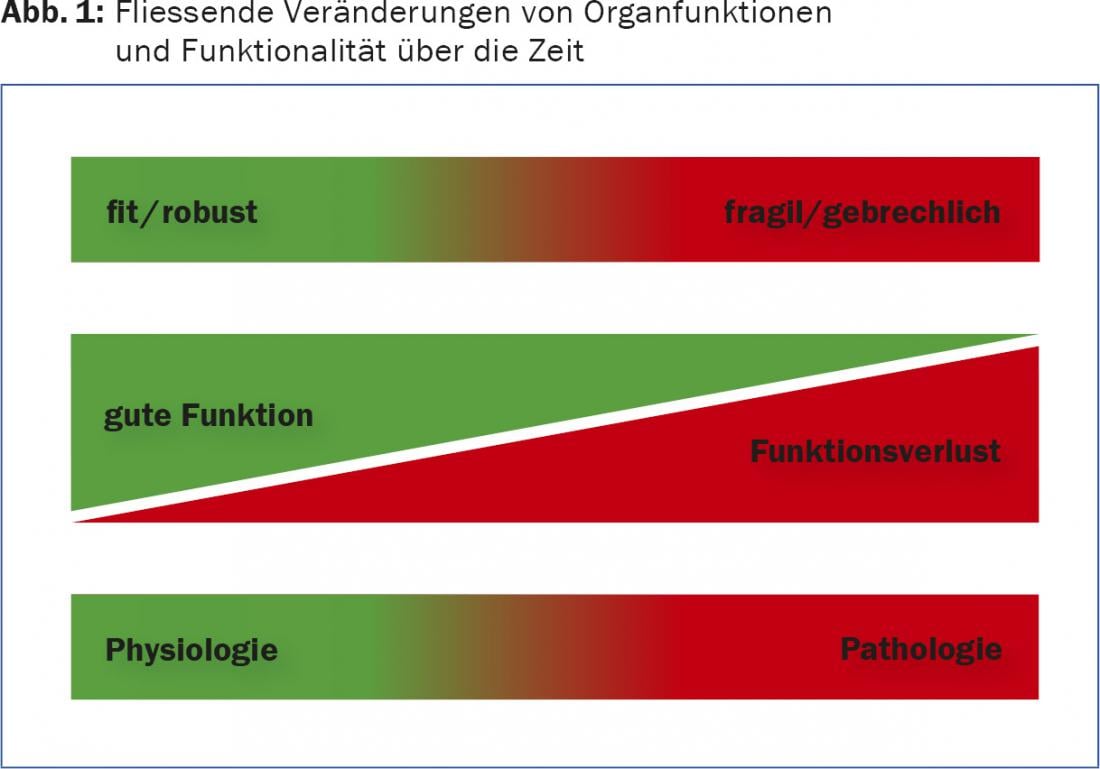
Parallèlement, les personnes âgées sont non spécifiques et oligosymptomatiques dans la présentation de leurs troubles. Il n’est pas rare, par exemple, qu’un délire soit le seul symptôme dominant chez un homme âgé souffrant d’hypertrophie de la prostate et d’une vessie de rétention. Outre le “fardeau biologique”, les personnes âgées souffrent très souvent de maladies internes chroniques qui entraînent une pharmacothérapie appropriée. La polymorbidité et la polypharmacie compliquent la gestion préopératoire et nécessitent beaucoup de tact et une grande expérience. Enfin, un nombre non négligeable de personnes âgées souffrent de troubles cognitifs ou de maladies mentales telles que la dépression ou les troubles anxieux. Les personnes âgées sont parfois isolées socialement et souffrent de malnutrition ou de sous-alimentation. Cela peut avoir pour conséquence que le traitement doit prendre en compte non seulement la dimension somatique, mais aussi les aspects sociaux ou psychologiques.
Quel est le rôle de l’évaluation gériatrique ?
L’évaluation gériatrique est un mécanisme d’évaluation structuré et multidimensionnel visant à identifier, avant une intervention chirurgicale, les facteurs de risque réversibles qui pourraient avoir un impact négatif sur le résultat postopératoire. Les contenus d’évaluation pertinents pour les interventions urologiques sont la cognition (capacité de discernement concernant les informations données avant l’intervention, risque de délire), l’alimentation (cicatrisation des plaies), la mobilité (mobilisation précoce, risque de chute, cicatrisation des plaies) et la médication (risque de délire dû au sevrage, communication avec l’anesthésie). L’évaluation est réalisée à l’aide d’un grand nombre d’instruments d’évaluation validés, qui peuvent être utilisés seuls ou en combinaison. Pratiquement tous les instruments d’évaluation fournissent des valeurs d’échelle qui permettent de classer les patients âgés dans des groupes à risque. Le tableau 1 énum ère l’influence de certains problèmes identifiés dans l’évaluation gériatrique et leur impact sur la mortalité postopératoire.
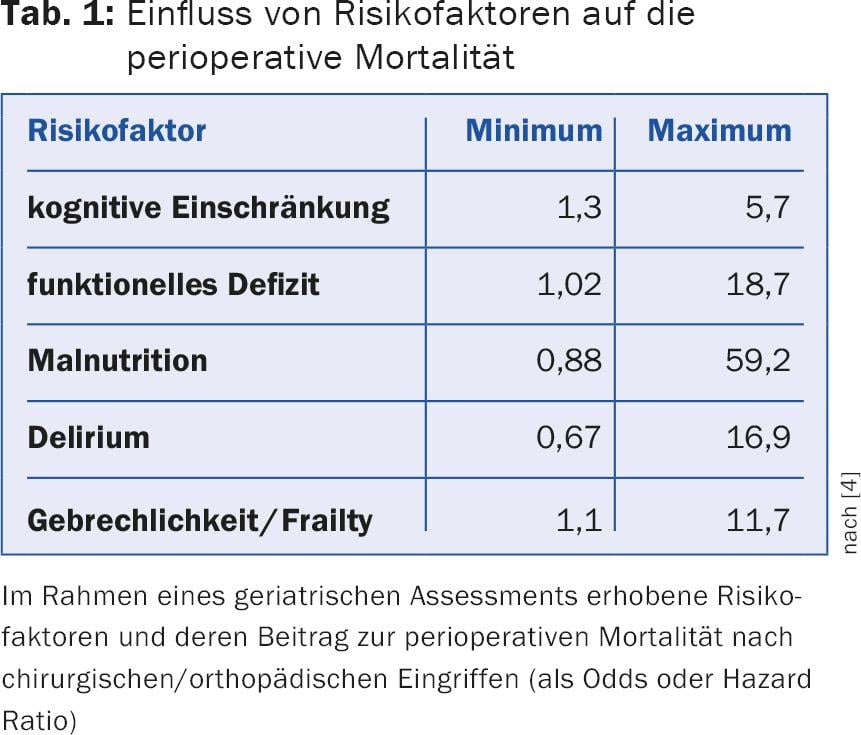
La difficulté de l’évaluation réside dans son interprétation. D’une part, un score normal n’exclut pas la présence d’un problème (cognition), d’autre part, les scores de différents instruments ne peuvent pas être simplement additionnés pour obtenir un score global. L’interprétation des résultats dans le contexte clinique et au niveau individuel est donc cruciale. En d’autres termes, une personne capable d’additionner des scores gériatriques individuels n’est pas pour autant gériatre. Bien entendu, une anamnèse pondérée sur le plan interne/gériatrique et un statut détaillé font partie intégrante de l’évaluation. Dans l’idéal, l’évaluation conduit à une intervention gériatrique multidimensionnelle. Dans les hôpitaux de soins aigus, de tels programmes réduisent par exemple la durée de séjour et les coûts hospitaliers grâce à des effets positifs sur la prévalence du délire et ont un impact positif sur la mortalité hospitalière [3]. Les interventions gériatriques sont particulièrement utiles avant les interventions électives, car elles permettent de réduire la morbidité et le risque périopératoires.
Conséquences pour l’urologie
L’âge en soi ne constitue pas une contre-indication à la chirurgie urologique ou à d’autres interventions. Dans le cadre de l’évaluation préalable à une intervention urologique, les patients âgés doivent être classés en trois catégories : en bonne santé, intermédiaires et fragiles, sur la base d’une évaluation clinique. Les personnes âgées en forme et celles qui ont une bonne fonction cognitive n’ont pas besoin d’examens supplémentaires et ne doivent pas nécessairement s’attendre à un risque périopératoire plus élevé.
Pour les personnes considérées comme intermédiaires ou fragiles, une évaluation gériatrique s’impose avant les opérations électives. En fonction des résultats, l’équipe traitante reçoit des informations supplémentaires importantes qui sont prises en compte dans la gestion périopératoire. Il peut arriver que des interventions électives soient reportées chez des personnes souffrant de malnutrition sévère et d’un mauvais fonctionnement, jusqu’à ce que la situation initiale s’améliore. Les évaluations gériatriques peuvent être facilement intégrées dans une consultation d’anesthésie préopératoire.
Dans la phase postopératoire, les urologues et les gériatres doivent travailler en étroite collaboration, en particulier chez les patients fragiles. Outre l’expertise médicale, les services d’hospitalisation des disciplines chirurgicales ont besoin de soins infirmiers formés à la gériatrie, qui connaissent et peuvent mettre en œuvre les principes du dépistage du delirium et qui sont prêts à mobiliser très tôt en postopératoire. Avec des concepts interprofessionnels intégrant la gériatrie, même les patients urologiques très âgés subiront leur intervention avec peu de complications.
Le point de vue de l’urologue
Quatre pathologies urologiques très fréquentes sont présentées ci-dessous. Les interventions chez le patient âgé (75-84 ans) et très âgé (85 ans et plus) sont abordées.
Tumeurs rénales
L’âge principal de survenue du carcinome rénal se situe entre 60 et 70 ans. La triade classique avec douleur du flanc, macrohématurie et tumeur du flanc palpable est devenue très rare de nos jours et est associée à un stade avancé et à un mauvais pronostic. En raison de la large diffusion des techniques d’imagerie (échographie, scanner, IRM), la plupart des carcinomes rénaux sont diagnostiqués à un stade précoce, de manière fortuite, lors d’un examen de routine.
Le traitement standard du carcinome des cellules rénales est l’ablation chirurgicale complète du tissu tumoral. En fonction de la localisation et de la taille de la tumeur, il faut dans tous les cas viser une technique de préservation néphronique, c’est-à-dire une néphrectomie partielle. Dans la plupart des cas, cette opération est réalisée par une incision du flanc par voie rétropéritonéale. Pour des indications spécifiques, une résection partielle de rein par laparoscopie assistée par robot peut également être envisagée, mais le temps d’ischémie est plus long.
Pour les patients âgés présentant une comorbidité élevée et qui ne sont pas éligibles à la chirurgie, trois options sont en principe disponibles :
- Les petites cavités rénales peuvent être surveillées périodiquement par imagerie (surveillance active) ; l’imagerie en série a montré que le taux de croissance de ces cavités est faible (en moyenne 0,25 cm par an) et que le taux de progression vers un carcinome rénal métastatique est faible (2-5%).
- Ablation percutanée par radiofréquence chez les patients présentant de petites lésions spatiales, bien que cette procédure ne soit pas encore définitivement établie.
- Chez les patients présentant une macrohématurie ou des douleurs au flanc, la tumeur peut être embolisée sous anesthésie locale par le radiologue interventionnel. L’intention est ici purement palliative.
Maladies de la prostate
Le traitement instrumental standard de l’hyperplasie bénigne de la prostate (HBP) reste la résection transurétrale de la prostate (TUR-P). Cette opération est de préférence pratiquée sous rachianesthésie et est également utilisée chez les personnes très âgées. Lors d’une électrorésection classique avec un courant monopolaire et une solution d’irrigation exempte d’électrolytes, il peut arriver, dans de rares cas, qu’un syndrome dit TUR se produise, c’est-à-dire que le liquide d’irrigation soit absorbé et qu’une hyperhydratation hypotonique se produise avec une hyponatrémie et une charge circulatoire pouvant aller jusqu’à un œdème pulmonaire. Une alternative consiste à pratiquer une résection bipolaire dans une solution saline ou à utiliser différentes techniques au laser, qui ont en outre l’avantage de réduire la tendance aux saignements. Une toute nouvelle procédure, qui n’est évaluée en Suisse qu’à Saint-Gall et uniquement dans le cadre d’une étude prospective randomisée, est l’embolisation des artères menant à la prostate [5]. Les personnes très âgées souffrant de troubles cognitifs ou d’une maladie de Parkinson sévère doivent s’abstenir de toute intervention, car il pourrait en résulter une incontinence.
Pour le cancer de la prostate cliniquement localisé (T1-2 N0 M0), il existe trois types de traitement curatif reconnus : la prostatectomie radicale (ouverte rétropubienne ou laparoscopique robotisée), la radiothérapie percutanée et la curiethérapie LDR (implantation de grains). Pour pouvoir poser l’indication de l’une de ces interventions, la plupart des lignes directrices exigent une espérance de vie d’au moins dix ans, indépendante du carcinome. En fait, la seule étude prospective randomisée intitulée “Prostatectomie radicale versus watchful waiting” a montré que seuls les patients de moins de 65 ans bénéficiaient de cette opération (figure 2). Il s’agit toutefois d’une analyse de sous-groupe posthoc, et un biais de sélection ne peut pas être totalement exclu [6]. De plus, l’espérance de vie moyenne a augmenté d’environ cinq ans depuis la collecte des données et l’opération permet également d’éviter des complications locales. Mais dans l’ensemble, on peut dire qu’un traitement curatif ne devrait pas être entrepris chez les personnes âgées de plus de 75 ans sur le plan calendaire. C’est également ce que montrent les données de la pratique clinique quotidienne aux États-Unis (tab. 2).
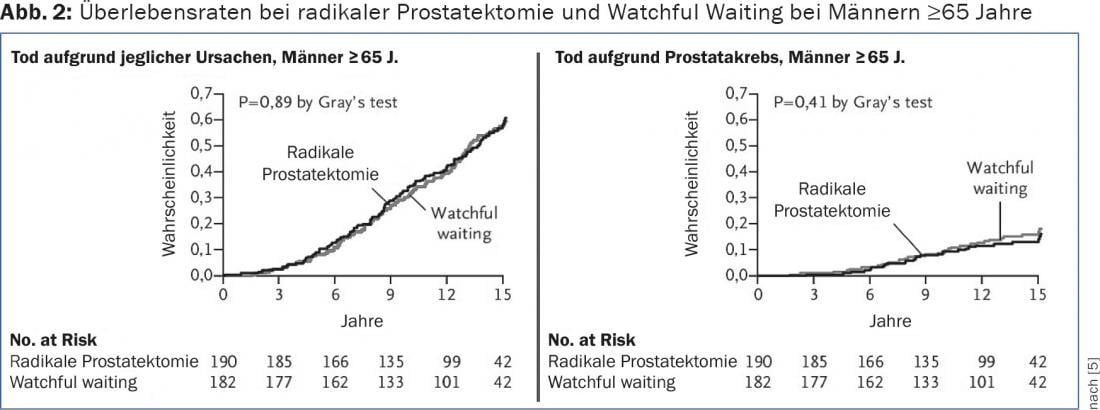
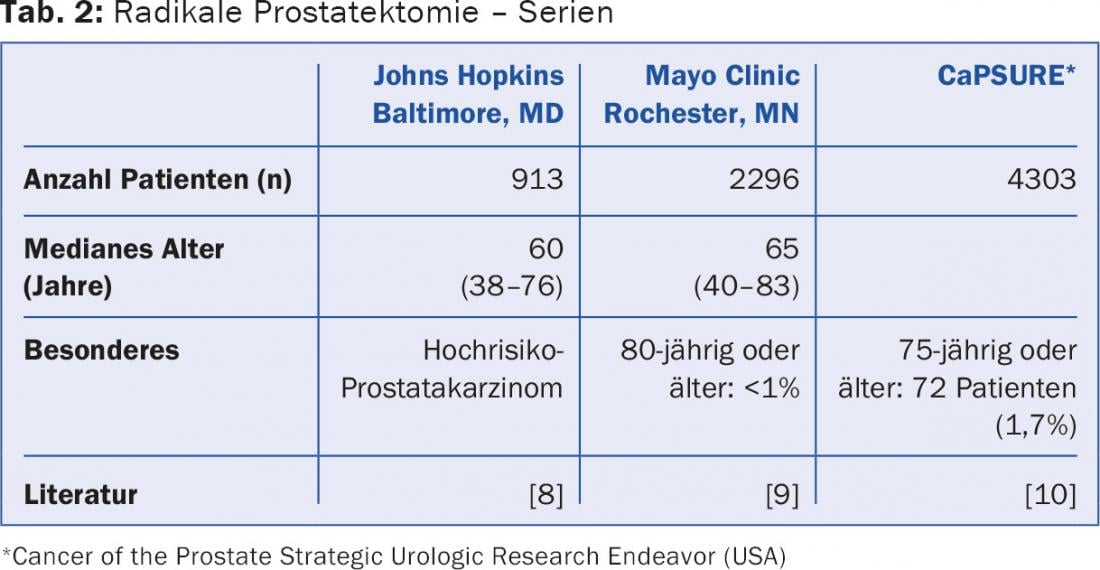
En conséquence, chez les patients de plus de 75 ans ayant un cancer de la prostate cliniquement localisé et un PSA pas très élevé (>50 ng/ml), il ne faut pas tomber dans l’activisme thérapeutique et faire “un petit quelque chose” (ultrasons focalisés de haute intensité, électroporation irréversible). Le traitement par déprivation androgénique ne prolonge pas non plus la survie dans cette situation, mais il a des effets secondaires sérieux (événements cardiaques, diminution de la tolérance au glucose, ostéoporose, troubles cognitifs) et s’accompagne d’un risque de chute nettement plus élevé.
Carcinome de la vessie
Le carcinome urothélial de la vessie, qui envahit les muscles, est biologiquement beaucoup plus agressif que le carcinome localisé de la prostate et, en l’absence de traitement, il est généralement mortel dans les deux ans. C’est la raison pour laquelle le traitement standard doit être privilégié dans la mesure du possible, même chez les personnes très âgées, à savoir la cystectomie radicale avec dérivation urinaire via un conduit iléal. Cela permet également d’éviter d’importants problèmes locaux (douleurs, tamponnade de la vessie). La condition préalable à la prévention des complications périopératoires est une évaluation gériatrique complète en amont. Le service d’anesthésie ou de chirurgie est-il Si le risque chirurgical est malgré tout trop élevé pour une intervention aussi importante et qu’il existe une macrohématurie, il est possible soit d’instiller une solution d’aluminium dans la vessie, soit d’emboliser les artères afférentes [7].
Littérature :
- Gosch M, Heppner HJ : La gestion périopératoire des patients gériatriques Un défi, aujourd’hui et à l’avenir. Z Gerontol Geriat 2014 ; 47 : 88-89.
- Drach GW, Griebling TL : Urologie gériatrique. J Am Geriatr Soc 2003 ; 51 : S355-S358.
- Flood KL, et al : Effects of an acute care for elders unit on costs and 30-day readmissions. JAMA Intern Med 2013 ; 173 : 981-987.
- Oresanya LB, Lyons WL, Finlayson E : Évaluation préopératoire du patient âgé. Une revue narrative. JAMA 2014 ; 311 : 2110-2120.
- Abt D, et al : Embolisation de l’artère prostatique versus TUR-P conventionnel dans le traitement de l’hyperplasie prostatique bénigne : protocole pour un essai randomisé prospectif de non-infériorité. BMC Urol 2014 : 14 : 94.
- Bill-Axelson A, et al : Radical prostatectomy versus watchful waiting in early prostate cancer. N Engl J Med 2011 ; 364 : 1708-1717.
- Abt D, et al : Options thérapeutiques pour l’hématurie intractable dans le cancer de la vessie en phase avancée. Int J Urol 2013 ; 20 : 651-660.
- Pierorazio PM, et al : Comparaison contemporaine entre la prostatectomie radicale ouverte et la prostatectomie radicale mini-invasive pour le cancer de la prostate à haut risque. BJU Int 2013 ; 112(6) : 751-757.
- Tollefson MK, et al : L’effet du score de Gleason sur la valeur prédictive du temps de doublement de l’antigène spécifique de la prostate. BJU Int 2010 ; 105(10) : 1381-1385.
- Kawakami J, et al : Changing patterns of pelvic lymphadenectomy for prostate cancer : results from CaPSURE. J Urol 2006 ; 176 (4 Pt 1) : 1382-1386.
PRATIQUE DU MÉDECIN DE FAMILLE 2016 ; 11(1) : 34-37











