Le début des psychoses schizophréniques est généralement insidieux et atypique. Leur détection précoce a été placée au centre de la recherche sur la psychose. Un aperçu des symptômes psychotiques au stade prodromique et de leur expression ultérieure au stade précoce.
Le début des psychoses schizophréniques est généralement insidieux et atypique. La détection et le traitement précoces de ces troubles ont pris de l’importance au cours des dernières décennies et sont devenus le point de mire de la recherche sur la psychose. La mise en place de centres de dépistage spécialisés permet d’évaluer de manière approfondie les patients suspectés de présenter un risque de psychose et, le cas échéant, de les traiter ou de les orienter en conséquence. Une intervention précoce peut améliorer l’évolution de manière décisive [1–5].
Symptômes
La plupart des maladies psychotiques sont précédées d’un stade prodromique non spécifique qui dure en moyenne environ cinq ans, mais qui peut être beaucoup plus court ou plus long. Les personnes concernées, généralement jeunes, se comportent “bizarrement”, ne sont “tout simplement plus comme avant”, présentent des troubles tels qu’une perte d’intérêt, un retrait social ou une moindre résistance dans les situations quotidiennes et ne peuvent plus remplir les rôles qu’elles jouaient auparavant dans leur formation/travail, leur couple et leur famille. Il se produit ce que l’on appelle un “pli dans la ligne de vie”.
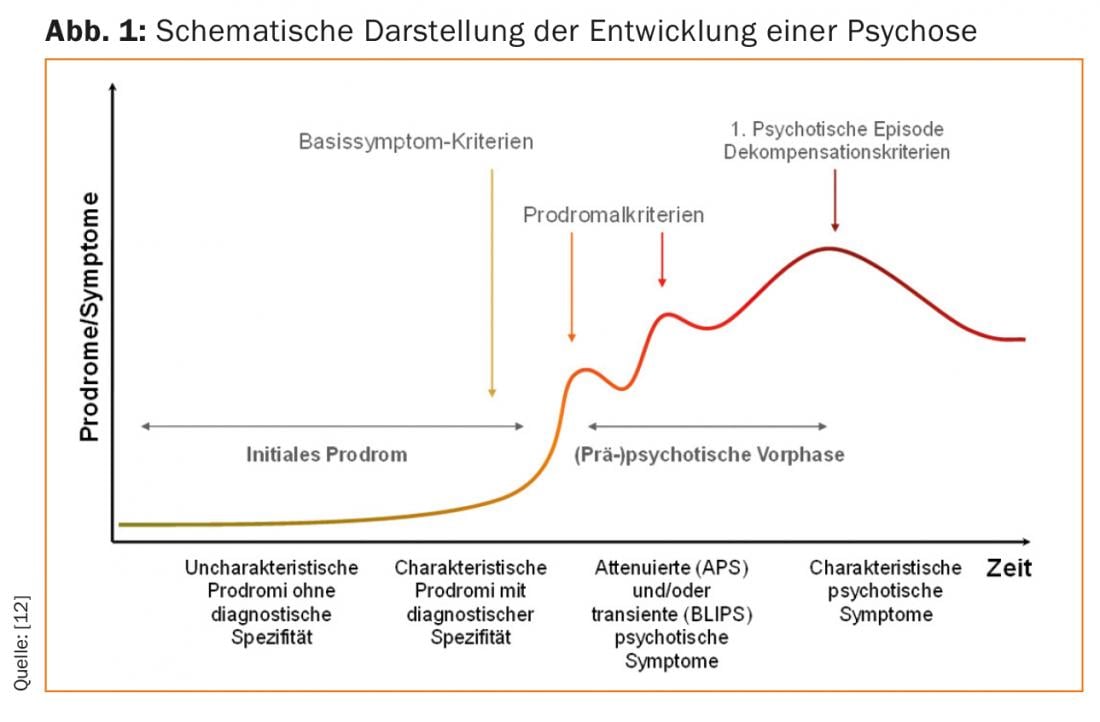
Les premiers symptômes prépsychotiques spécifiques apparaissent en moyenne un à deux ans avant la décompensation psychotique (figure 1). On peut distinguer les “symptômes psychotiques atténués” (APS) et les “symptômes psychotiques intermittents” (BLIPS : de l’anglais “brief limited intermittent psychotic symptoms”). Le terme APS désigne des symptômes prépsychotiques dont la qualité, l’intensité et la fréquence sont moindres que celles des symptômes psychotiques, c’est-à-dire des formes sous-jacentes de délire, d’hallucinations ou de troubles du moi. Les BLIPS, en revanche, sont des symptômes psychotiques transitoires, de même intensité que les symptômes d’une décompensation psychotique, mais d’une durée extrêmement courte (une semaine au maximum) et qui résident spontanément sans aucun traitement (tableau 1).

L’objectif du dépistage précoce de la psychose est d’identifier et de traiter le plus tôt possible les patients présentant un stade prodromique. Les patients qui viennent chercher de l’aide dans une consultation de dépistage et qui présentent une certaine combinaison de caractéristiques symptomatiques différentes lors d’entretiens de dépistage spécialement conçus à cet effet sont considérés comme des patients à risque. En anglais, ce statut de risque est également connu sous le nom de “at-risk mental state”. On parle de patients “à haut risque” ou “à haut risque clinique”.
Facteurs de risque de transition vers la psychose chez les patients à risque
Au total, environ un tiers des patients présentant un statut de risque identifié transitent dans les 36 mois suivant leur présentation initiale [6]. Cela signifie que la précision prédictive de ces entretiens de dépistage est déjà relativement élevée. Cependant, la recherche actuelle continue de déployer de grands efforts pour améliorer encore la précision de la prédiction, en essayant de trouver des prédicteurs d’un risque de transition particulièrement élevé chez ces patients à risque.
Il s’est avéré que les caractéristiques cliniques présentes à la ligne de base sont hautement prédictives d’une transition. Ainsi, les patients atteints de BLIPS ont un risque de transition nettement plus élevé que les patients atteints de SPA (39% contre 19% à 24 mois). En outre, on constate qu’un faible niveau de fonctionnement global ou social à la baseline est un prédicteur supplémentaire d’une transition ultérieure.
Charge génétique : le rôle de l’hérédité est considéré comme très important dans les psychoses schizophréniques. Néanmoins, des études ont pu montrer que les personnes ayant une prédisposition génétique à la maladie ont toujours un risque nettement plus faible de transition à court terme que les patients atteints de SPA ou de BLIPS. Le risque génétique a manifestement des effets à plus long terme. D’autres facteurs influençant une éventuelle transition peuvent être des modifications de la méthylation de l’ADN ou certains syndromes de délétion (par exemple 22q11.2) [6].
Les substances psychotropes : Les amphétamines, les hallucinogènes ou les cannabinoïdes peuvent être des déclencheurs de psychose aiguë. Ils peuvent parfois aussi être des déclencheurs d’une psychose schizophrénique persistante (voir aussi “Beck et al. : Cannabis et psychose débutante” dans ce numéro) [6].
Les variables sociodémographiques : Le sexe des patients et le statut socio-économique des parents ne se sont pas révélés prédictifs d’une transition ultérieure vers la psychose dans diverses études. En revanche, les études concernant l’éducation, la formation des parents et l’âge sont mitigées [6].
Traumatismes de l’enfance : certaines études plus anciennes ont rapporté des abus sexuels dans l’enfance comme un facteur prédictif de la transition chez les patients à risque. Cependant, des études plus récentes n’ont pas pu reproduire cette constatation [6].
Stigmatisation et discrimination : la discrimination vécue et la stigmatisation ont toutes deux été rapportées comme facteurs de risque prédictifs [6].
Neurocognition : Dans tous les domaines cognitifs, on a constaté une performance nettement moins bonne chez les patients ayant subi une transition tardive que chez les patients non transidentitaires [7,8].
Neuroimagerie : Des modifications du volume de diverses structures cérébrales, telles que le lobe temporal médian, le cortex préfrontal et cingulaire, l’intégrité des voies de la substance blanche ainsi que des modifications de l’activation du cortex préfrontal, du lobe temporal médian ou du noyau caudé ont été rapportées plus fréquemment chez les patients ayant subi une transition tardive que chez les patients n’ayant pas subi de transition vers la psychose [6].
Neurophysiologie : divers paramètres issus de l’électroencéphalogramme (EEG) clinique et quantitatif, la négativité de mismatch ou le potentiel corrélé à l’événement P300 ont pu contribuer de manière significative à la prédiction de la psychose dans des études [6].
Paramètres sanguins : De plus en plus, les paramètres sanguins tels que l’augmentation des marqueurs plasmatiques de l’inflammation, le stress oxydatif ou les troubles de l’axe hypothalamo-hypophysaire sont pris en compte pour prédire une éventuelle transition [6].
Modèles multi-domaines : Dans le cadre des modèles prédictifs, différents niveaux de risque peuvent être analysés et évalués simultanément en termes de prédictivité. Cette approche permet de classer les facteurs de risque en fonction de leur poids dans la prédiction. Ainsi, des études menées par notre groupe de recherche ont montré que la prise en compte des symptômes positifs et négatifs ainsi que des performances neurocognitives améliorait la prédiction. Dans ce cas, une combinaison des trois facteurs mentionnés précédemment fournit la meilleure prédiction (figure 2) [8].
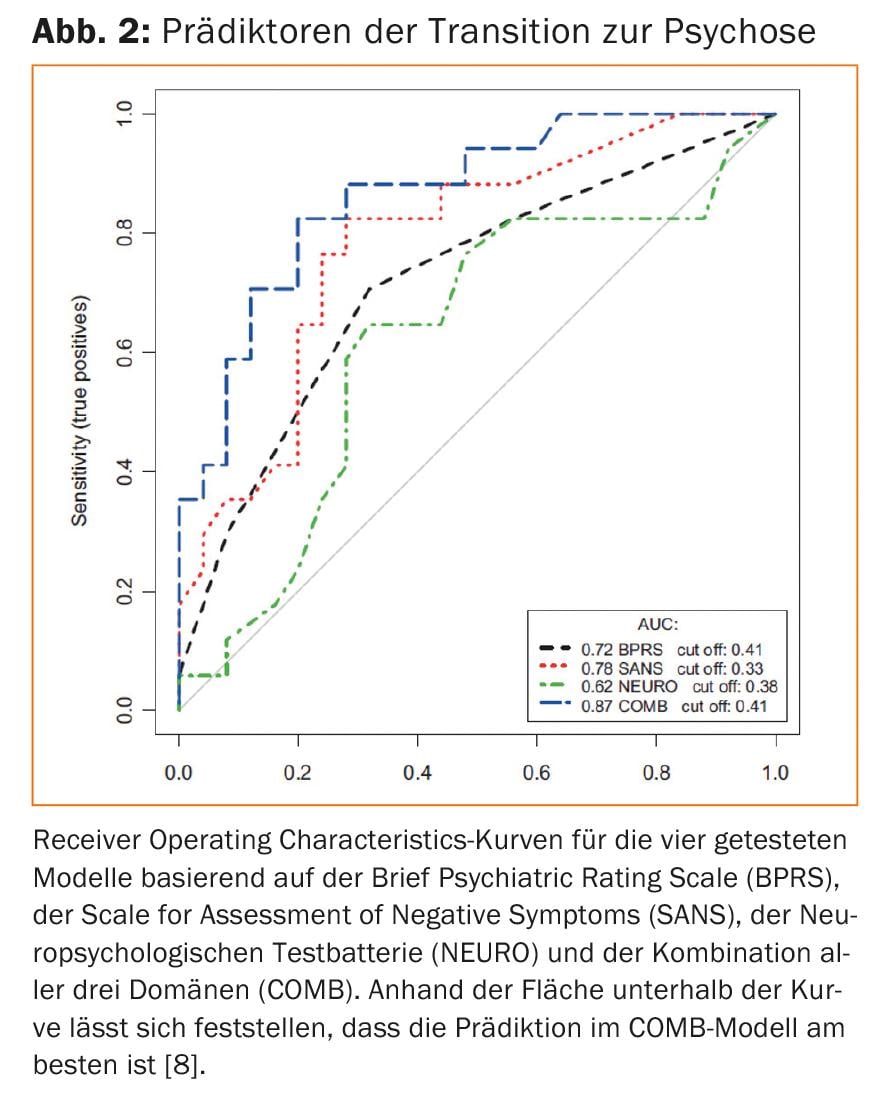
Des méthodes plus récentes permettent également de faire des prédictions au niveau individuel. Nous avons par exemple effectué de tels calculs à l’aide du machine learning sur la base de données de neuroimagerie. Elles sont actuellement répliquées et affinées dans de grandes études multicentriques européennes [6].
Conséquences des psychoses non traitées
Si les maladies psychotiques ne sont pas diagnostiquées et traitées à un stade précoce, elles peuvent avoir des conséquences graves dès les premiers stades de la maladie. Il peut notamment en résulter une rémission retardée ou incomplète des symptômes, une observance moindre ainsi qu’un taux de réhospitalisation et des coûts de traitement plus élevés. En outre, la qualité de vie peut être réduite en raison de l’impact sur le développement psychologique, social et professionnel. L’environnement familial est souvent mis à rude épreuve et les patients présentent un risque accru de dépression, de suicide, d’homicide, de délinquance et d’abus d’alcool ou de drogues [1,9].
Détection précoce
L’évaluation du statut de risque ou de la maladie psychotique initiale se fait par des examens cliniques et comprend des entretiens standardisés, des tests neuropsychologiques, des analyses de sang, des mesures EEG et IRM [9,10]. Dans la première consultation de dépistage de Suisse à Bâle (FePsy), le “Basel Screening Instrument for Psychoses” (BSIP) a été spécialement développé pour le relevé du statut de risque [11]. Le BSIP présente une très bonne fiabilité inter-rapports et une très bonne validité prédictive, et il est facile à utiliser pour les psychiatres expérimentés. Le tableau 1 résume les catégories de risques utilisées pour l’enquête sur l’état des risques.

Les listes de contrôle des risques aident les praticiens à détecter les symptômes à un stade précoce. Dans le cadre du projet FePsy, la liste de contrôle des risques (tab. 2) a été développée pour permettre aux premiers intervenants et aux psychiatres libéraux de vérifier rapidement et facilement si une personne présente un risque potentiel de psychose. La liste de contrôle des risques peut être remplie et évaluée par le médecin. Le patient remplit l’auto-screen-prodrome (tab. 3) . Si une personne remplit les critères de risque selon la liste de contrôle ou le syndrome d’autoscreening, elle doit être adressée à un psychiatre ou à un centre de dépistage.

L’information ouverte par le psychiatre sur le statut de risque ainsi que l’explication de l’évolution possible de la maladie et des autres possibilités de prophylaxie et de traitement sont une priorité absolue et nécessitent un certain tact. Il est important d’impliquer activement le patient et de l’informer de toutes les étapes ultérieures, afin de ne pas donner le sentiment que quelque chose se passe dans son dos, ce qui pourrait engendrer de la méfiance [10,12].
Intervention précoce
Le dépistage et l’intervention précoce visent en premier lieu à traiter la symptomatologie présente. En même temps, elle peut prévenir une décompensation psychotique ou une chronicisation de la maladie. Un traitement spécifique à chaque stade est proposé dans le cadre de programmes d’intervention précoce. Celle-ci comprend avant tout l’établissement d’une relation thérapeutique solide, des entretiens de soutien, une psychoéducation ainsi qu’une gestion de cas cognitivo-comportementale ou une thérapie cognitivo-comportementale. Dans tous les cas, la relation thérapeutique avec le patient et ses proches est essentielle [4,9,12].
Les personnes présentant un risque accru de développer une psychose ne doivent pas (encore) prendre de médicaments antipsychotiques et les interventions doivent être mises en œuvre avec précaution. La psychothérapie y occupe une place importante. L’utilisation de médicaments doit être exclusivement axée sur le syndrome, par exemple pour remédier aux troubles du sommeil ou à l’humeur dépressive. Les mesures de réduction du stress et les instructions sur la manière de gérer le stress sont d’une grande importance. L’aide en cas de stress psychologique aigu peut également être fournie par des travailleurs sociaux. En cas de maladie initiale clairement diagnostiquée ou de décompensation psychotique, l’utilisation d’antipsychotiques est indiquée. Des entretiens de soutien, une psychoéducation et, si nécessaire, des programmes d’entraînement neuropsychologique doivent être proposés au patient. L’implication des proches est essentielle et peut aider à réduire le stress, à garantir la prise des médicaments et à réduire le risque de rechute.
Messages Take-Home
- Les premiers signes de psychose débutante apparaissent typiquement à l’adolescence ou au début de l’âge adulte.
- Le praticien et le patient disposent de deux questionnaires de dépistage simples en cas de suspicion de risque de psychose.
- Le diagnostic de dépistage ambulatoire comprend, outre l’examen clinique, l’analyse de l’ADN de la mère et de l’enfant.
- L’examen clinique comprend des paramètres neuropsychologiques et de laboratoire ainsi que des techniques d’imagerie.
- Une détection et une intervention précoces en cas de symptômes psychotiques peuvent influencer positivement l’évolution et prévenir la chronicité.
Littérature :
- Riecher-Rössler A, McGorry P (Eds) : Early detection and intervention in psychosis. Etat de l’art et perspectives d’avenir. Questions clés en santé mentale, vol. 181. Bâle, Karger ; 2016.
- McGorry PD, et al : Intervention in individuals at ultra high risk for psychosis : a review and future directions. J Clin Psychiatry 2009 ; 70(9) : 1206-1212.
- Van der Gaag M, et al : Preventing a first episode of psychosis : meta-analysis of randomized controlled prevention trials of 12 month and longer-term follow-up. Schizophrenia research 2013 ; 149(1-3) : 56-62.
- Schmidt SJ, et al : EPA guidance on the early intervention in clinical high risk states of psychoses. European psychiatry : the journal of the Association of European Psychiatrists 2015 ; 30(3) : 388-404.
- Fusar-Poli P, et al : Improving outcomes of first-episode psychosis : an overview. World psychiatry : official journal of the World Psychiatric Association 2017 ; 16(3) : 251-265.
- Riecher-Rössler A, Studerus E : Prediction of conversion to psychosis in individuals with an at-risk mental state : a brief update on recent developments. Curr Op Psychiatry 2017 ; 30(3) : 209-219.
- Hauser M, et al : Performance des tests neuropsychologiques pour améliorer l’identification des sujets à haut risque clinique de psychose et pour être les plus prometteurs pour les algorithmes prédictifs de conversion à la psychose : une méta-analyse. J Clin Psychiatry 2017 ; 78(1) : 28-40.
- Riecher-Rössler A, et al : Efficacité de l’utilisation de l’état cognitif dans la prédiction de la psychose : un suivi de 7 ans. Biol Psychiatry 2009 ; 66(11) : 1023-1030.
- Riecher-Rössler A et al. : Prédiction des psychoses par une évaluation progressive à plusieurs niveaux – Le projet Fepsy de Bâle. Fortschr Neurol Psychiatr 2013 ; 81(5) : 265-275.
- Schultze-Lutter F, et al : EPA guidance on the early detection of clinical high risk states of psychoses. European psychiatry : the journal of the Association of European Psychiatrists 2015 ; 30(3) : 405-416.
- Riecher-Rössler A, et al. : L’instrument de dépistage des psychoses de Bâle (BSIP) : développement, structure, fiabilité et validité. Fortschr Neurol Psychiatr 2008 ; 76(4) : 207-216.
- Riecher-Rössler A, et al. : Détection et intervention précoces dans les psychoses débutantes. Neurotransmetteurs 2015 ; 26(1) : 50-54.
- Kammermann J, Stieglitz RD, Riecher-Rössler A : “Self-screen prodrome” – auto-évaluation pour la détection précoce des troubles mentaux et des psychoses. Fortschr Neurol Psychiatr 2009 ; 77(5) : 278-284.
D’autres ouvrages peuvent être demandés aux auteurs.
InFo NEUROLOGIE & PSYCHIATRIE 2018 ; 16(1) : 3-8











