En cas d’allergie alimentaire confirmée, il faut toujours étudier attentivement l’étiquette indiquant la composition du produit. Même de petites modifications dans la liste des ingrédients peuvent entraîner des réactions allergiques prononcées, comme l’illustre l’exemple de l’allergie à la viande.
Anamnèse
Mélanie, une patiente non atopique de 40 ans, souffre de crampes abdominales et de coliques par intermittence depuis des années. Une forte aggravation des symptômes s’est produite au cours des derniers mois. Les examens internes, gastro-entérologiques et gynécologiques n’ont révélé aucun résultat pathologique. A la demande de la patiente, une évaluation des allergies a été effectuée dans le service d’allergologie de l’USZ.
Bilan allergologique
L’anamnèse détaillée a révélé que la patiente souffrait sporadiquement de nausées, de crampes abdominales et parfois de vomissements depuis l’âge de 14 ans , d’abord après avoir mangé des saucisses, puis après avoir consommé (abondamment) de la viande. Le poisson, la volaille, le lait de vache et les œufs sont tolérés.
Les prick-tests avec des allergènes inhalés et des aliments ont tous été négatifs. Sur la base de l’anamnèse, des tests intradermiques ont été réalisés avec des extraits de viande (bœuf, porc et agneau), qui ont donné une réaction immédiate positive simple. Les IgE spécifiques étaient positives avec le bœuf RAST (Radio- Allergo-Sorbent Test) de classe 3, avec le porc de classe 2, avec l’agneau de classe 1 et négatives avec les autres aliments (NM) de classe 0. Des provocations orales ouvertes ont été effectuées à jeun sur trois jours différents, et ont provoqué des nausées, des crampes abdominales, des diarrhées, des démangeaisons dans les oreilles, sur le visage et les paumes des mains, 4 à 8 h après une provocation avec 30-50 g de saucisse (cervelas) ou 100 g de viande de bœuf (rôtie). Une troisième provocation orale a été effectuée avec la même quantité de viande de bœuf après ingestion préalable de 400 mg de DNCG (Natrii cromoglicas, Nalcrom®). L’indication du produit est le traitement préventif des allergies alimentaires localisées et systémiques. Après la même période de latence, les mêmes symptômes sont réapparus. Les tests positifs ont permis de confirmer le diagnostic d'”allergie alimentaire gastro-intestinale en cas de sensibilisation monovalente aux protéines de la viande avec symptômes retardés chez une personne non atopique (NMA de type C selon Pichler)” [1,2].
Historique
Sous régime d’élimination stricte des produits carnés, aucune colique abdominale ni diarrhée n’est apparue par la suite. La patiente a continué à tolérer le poisson et la viande de volaille (y compris le “fromage de viande de volaille” de Migros). Des réexpositions ultérieures à la viande de bœuf ont rapidement entraîné une récidive.
Un épisode aigu nécessitant un traitement, avec de fortes coliques, de violentes douleurs abdominales et des diarrhées, est survenu tôt le matin (5h30) après que la patiente ait mangé la veille au soir du “fromage de volaille et de viande” (Migros). Après une étude approfondie de l’étiquette, il s’est avéré que ce “fromage à la viande de volaille” contenait également de la viande de porc et du lard (déclarés) (fig. 1). Le “fromage à la viande de volaille” n’est pas toujours du “fromage à la viande de volaille” !
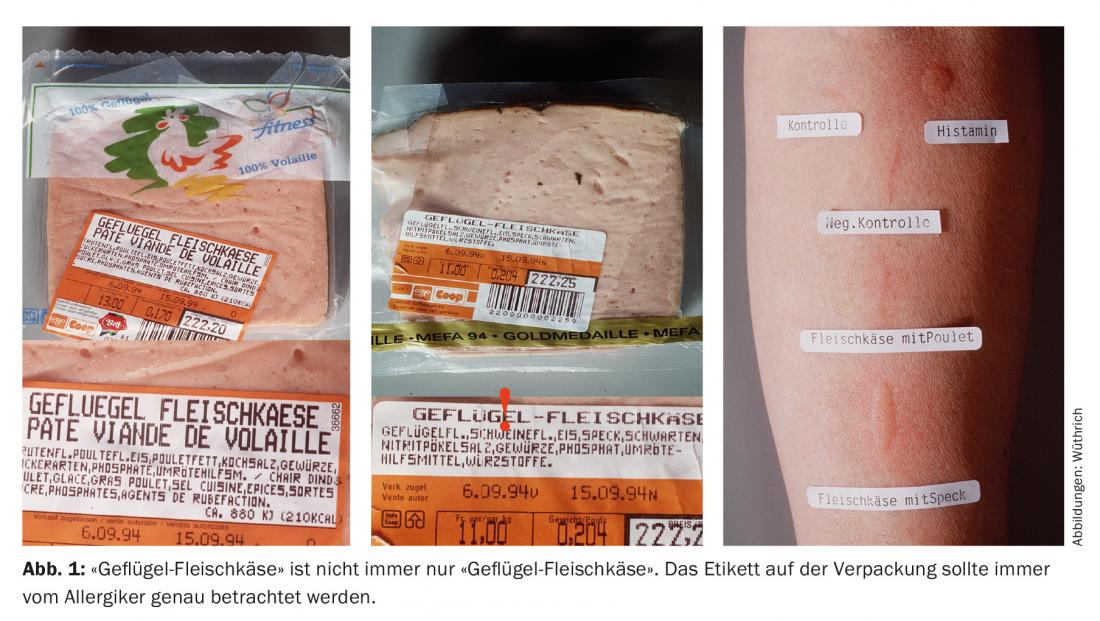
Intérêt de l’affaire
En cas d’allergie alimentaire confirmée, la personne allergique doit toujours étudier attentivement l’étiquette indiquant la composition du produit, notamment parce que des modifications sont toujours possibles [3].
Commentaire
Les allergies à la viande sont relativement rares (Fig. 2). Selon une évaluation antérieure du service d’allergologie de l’USZ, sur une période d’étude d’environ 10 ans (1978-1987), sur 402 cas d’allergies alimentaires à médiation IgE (NMA), une allergie à la viande n’a été diagnostiquée que chez 33 patients (ce qui correspond à une fréquence de 8,2%). Pour 18 patients (4,5%), il s’agissait d’une allergie au bœuf et au porc, pour 10 (2,5%) au poulet, pour 3 (0,8%) aux saucisses sèches et pour seulement 2 (0,5%) à l’agneau. L’agneau est considéré comme hypoallergénique et fait partie d’un régime de recherche à faible teneur en allergènes. Au cours de la période mentionnée ci-dessus, environ 40 000 nouveaux patients ont été examinés, de sorte que le pourcentage de personnes allergiques à la viande parmi les patients allergiques est d’environ 0,08-0,1% [4]. Dans la littérature, les rapports sur les allergies au bœuf, au veau et au porc étaient initialement peu nombreux, apparemment parce que les protéines de viande sont dénaturées par la cuisson et perdent ainsi la plupart de leur pouvoir allergène.
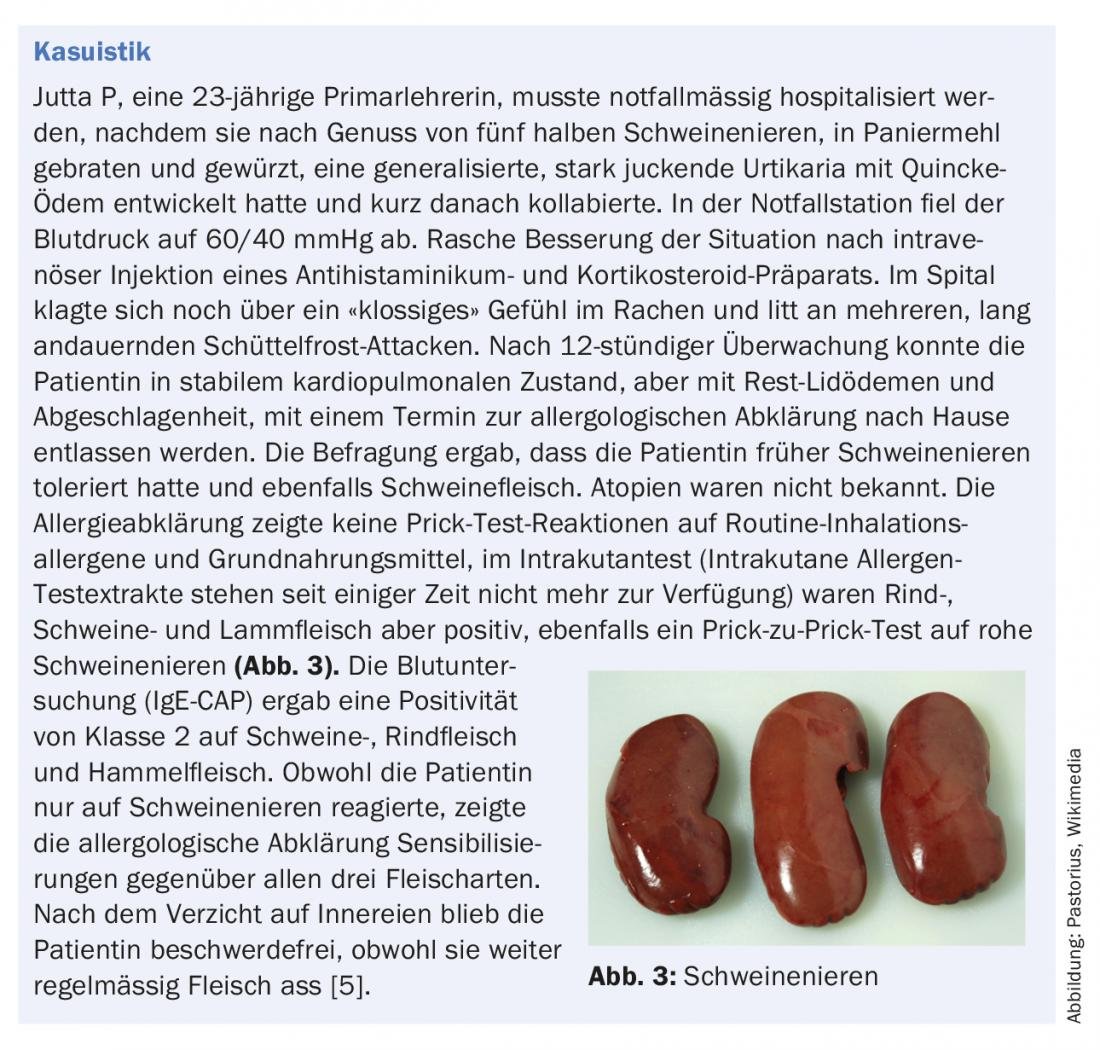
Les abats, principalement sous forme de dérivés de porc (également sous forme dénaturée), conservent toutefois une antigénicité élevée, comme le montre la description de cas (casuistique) mentionnée [5].

Le syndrome du “porc-chat
En France, l’allergie au porc est relativement fréquente. Sur la base d’observations de 30 patients présentant des réactions anaphylactiques après avoir consommé du porc, des auteurs français ont décrit un nouveau syndrome (“porc-chat”) résultant d’une allergie croisée entre l’épithélium félin et la viande de porc chez les personnes allergiques aux chats [6,7].
La situation est similaire dans le cas du “bird-egg syndrome” et du “egg-bird syndrome”, qui résultent d’une sensibilisation croisée entre les protéines aviaires inhalées et ingérées [8]. Chez les personnes allergiques au lait, il peut exister une allergie concomitante au veau/bœuf si la sensibilisation est dirigée contre la fraction de protéines laitières β-lactoglobine, mais cela est rare [9].
Diagnostic moléculaire de l’allergie à la viande avec détermination des anticorps IgE contre le α-Gal
Le travail d’A. Bircher et de ses collaborateurs concernant la découverte du glucide galactose-1,3-alpha-galactose (en abrégé α-Gal) en tant que nouvel allergène (alimentaire) responsable de réactions immédiates retardées médiées par les IgE après la consommation de viande rouge, offre un cas d’école passionnant [10]. Des observations cliniques minutieuses, des données épidémiologiques et l’immunologie appliquée ont conduit à la découverte d’un nouvel allergène pertinent. L’α-Gal est un oligosaccharide (deux molécules de galactose) qui est exprimé dans les cellules de la plupart des mammifères. Cependant, l’enzyme β-galactosyl-α-1,3-galactosyltransférase, responsable de la formation de l’α-Gal, est inactivée chez l’homme et les singes de l’Ancien Monde, de sorte que l’oligosaccharide ne peut pas être synthétisé.
Bircher et al. [10] décrivent le déroulement de l’identification de l’α-Gal de la manière suivante : L’histoire a commencé par l’observation de réactions anaphylactiques survenant chez des patients cancéreux lors de la première administration de l’anticorps monoclonal cétuximab (Erbitux®) [11,12]. Des taux élevés d’anticorps IgE anti-cétuximab ont été mesurés chez les patients concernés, mais aussi chez des témoins provenant des mêmes régions. Ces anticorps IgE étaient déjà présents avant l’administration de cetuximab, ce qui impliquait une sensibilisation par une autre source. La production d’IgE vis-à-vis de l’α-Gal, probablement présent dans la salive de la tique, a été démontrée en particulier chez les patients ayant développé une forte réaction inflammatoire après une piqûre de tique.
Parallèlement, une équipe américaine dirigée par Thomas Platts-Mills a constaté que des patients souffrant de réactions anaphylactiques inexpliquées depuis des années présentaient également des IgE à l’α-Gal [13]. Les examens précédents concernant l’allergie alimentaire chez ces patients avaient toujours été négatifs. La plupart ont subi des réactions anaphylactiques à la viande de mammifère, mais pas à la volaille ni au poisson. Les réactions allergiques à la viande de mammifère se sont produites avec un temps de latence pouvant atteindre plusieurs heures en raison du processus de digestion nécessaire à la libération de l’α-gal. Les facteurs déclencheurs sont l’exercice physique, l’alcool, les infections ou la prise d’anti-inflammatoires non stéroïdiens (AINS). Récemment, en plus des facteurs déclencheurs connus, une mastocytose systémique indolente a été identifiée comme telle, de sorte que le taux de tryptase devrait également être mesuré en cas d’anaphylaxie inexpliquée [14].
Résumé
La sensibilisation primaire à l’α-Gal se fait probablement par piqûre de tique. Ceci explique les réactions de type immédiat après la première administration de cetuximab, un anticorps chimérique qui présente un épitope α-Gal sur le fragment Fab. La latence d’une réaction anaphylactique peut aller jusqu’à plusieurs heures en cas d’ingestion de viande, car l’alpha-gal doit d’abord être libéré par le processus de digestion. Il faut recommander aux patients d’éviter la consommation de viande de mammifères, mais la volaille et le poisson sont tolérés sans problème. Il serait intéressant de savoir a posteriori si une sensibilisation à l’α-Gal était également présente chez nos deux patientes. La recherche d’une allergie à la viande par des dosages d’IgE spécifiques doit être effectuée conformément à la figure 4 .

Littérature :
- Pichler WJ : Allergies alimentaires à médiation IgE. Classification basée sur la voie de sensibilisation. Allergologie 1998 ; 21 : 441-50.
- Wüthrich B, Blötzer I C : Allergies alimentaires à médiation IgE de type C : le type d’allergie alimentaire le plus rare ? Une casuistique de 16 cas. Akt Dermatol 2004 ; 30 : 95-102.
- Wüthrich B : La nouvelle ordonnance suisse sur les denrées alimentaires (ODAI). Allergologie 2004 ; 27 : 431-432.
- Wüthrich B : Sur l’allergie alimentaire. Fréquence des symptômes et des aliments allergisants chez 402 patients – Allergie au lait de vache – Aliments et dermatite atopique. Allergologie 1993 : 16 : 280-287.
- Wüthrich B : Allergies aux protéines de viande chez les adultes. Allergologie 1996;19 : 130-134.
- Drouet M, et al. : Le syndrome porc-chat ou l’allergie croisée entre viande de porc et épithélia de chat (1ère partie). Allergie et Immunologie 1994 ; 26 : 166-172.
- Sabbah A, et al. : Le syndrome porc-chat ou l’allergie croisée entre viande de porc et épithélia de chat (2e partie). Allergie et Immunologie 1994 ; 26 : 173-180.
- Wyss M, Huwyler T, Wüthrich B : Syndrome “Bird-egg” et “egg-bird”. Sensibilisation croisée entre les protéines aviaires inhalées et ingérées. Allergologie 1991 ; 14 : 275-278.
- Stöger P, Wüthrich B : Allergie de type I aux protéines de lait de vache chez l’adulte. Une étude rétrospective de 34 patients adultes allergiques au lait et aux fromages. Int Arch Allergy Immunol 1993 ; 102 : 399-407.
- Bircher A, Scherer Hofmeier K, Michel S : Allergologie et immunologie : la découverte d’un nouvel allergène : le galactose-1,3-alpha-galactose. Forum Med Suisse 2013 ; 13(0102) : 19-21.
- O’Neil B, Allen R, Spigel D, et al. : Forte incidence de réactions à la perfusion liées au cetuximab dans le Tennessee et en Caroline du Nord et l’association avec un historique atopique. Journal of Clinical Oncology 2007 ; 25(24) : 3644-3648.
- Chung CH, Mirakhur B, Chan E, et al : Cetuximab-Induced Anaphylaxis and IgE specific for Galactose-alpha-1,3-Galactose. New Engl J Med 2008 ; 358(11) : 1109-1117.
- Commins S, Satinover S, Hosen J, et al. : Anaphylaxie retardée, angioedème, ou urticaire après consommation de viande rouge chez des patients avec des anticorps IgE spécifiques pour le galactose-alpha-1,3-galactose. J Allergy Clin Immunol 2009 ; 123(2) : 426-433.
- Malisiewicz B, Kaufmann R, Valesky E : Anaphylaxie retardée après l’ingestion de brochettes de rognons – un lien entre l’α-Gal et une mastocytose. Allergologie 2017 ; 40 : 517-521.
DERMATOLOGIE PRATIQUE 2018 ; 28(4) : 38-41
DERMATOLOGIE PRAXIS 2018 édition spéciale (numéro anniversaire), Prof. Brunello Wüthrich











