Le lipœdème est une augmentation douloureuse et disproportionnée de la graisse chez les femmes, au niveau des jambes et des bras, ainsi que des hanches et des fesses. Depuis quelques années, le lipœdème est officiellement classé comme maladie dans le catalogue de la CIM. Le diagnostic est établi sur la base de critères cliniques. En Suisse, la liposuccion est actuellement prise en charge lorsque les douleurs liées au lipœdème ne répondent pas suffisamment au traitement conservateur intensif (compression et drainage lymphatique manuel) et qu’un médecin-conseil l’a recommandée. Outre les procédures chirurgicales et conservatrices, les changements alimentaires et l’intensification de l’activité physique font partie des autres piliers thérapeutiques.
Le lipœdème est une maladie douloureuse, parfois chronique et progressive, qui se caractérise par un trouble de la répartition des graisses avec souvent une disproportion importante entre un tronc mince et des membres volumineux. La maladie est définie par une augmentation circonscrite et symétriquement localisée du tissu adipeux sous-cutané au niveau des membres inférieurs et supérieurs, ainsi que des hanches et des fesses. Elle se caractérise par une augmentation de la douleur au toucher et à la pression, des douleurs spontanées et une sensation de lourdeur dans les régions du corps concernées. Le terme “œdème” contenu dans la désignation n’existe pas au sens médical du terme (= accumulation d’eau dans les tissus).
Classification diagnostique
Depuis 2017, le lipœdème fait l’objet d’une classification statistique internationale dans le catalogue CIM (Classification internationale des maladies). Dans le catalogue ICD10 – French Modification, le lipœdème est répertorié en fonction du stade (stade I – III) (ICD10-GM2023 : E88.20 – E88.22) (tableau 1) [1]. Le catalogue CIM11 suivant pour les statistiques de mortalité et de morbidité (MMS) a déjà été approuvé en mai 2019 par l’Assemblée mondiale de la santé (WHA72). a été adoptée. Ce catalogue CIM dans sa 11e révision est entré en vigueur le 1er janvier 2022 avec une phase de transition de cinq ans, et est en principe utilisable dans une première version ébauchée en langue allemande (CIM11 : EF02.2). La traduction française directe actuelle de la définition de l’anglais : “Le lipœdème se caractérise par un gonflement diffus ‘graisseux’ non compressible, généralement limité aux jambes, aux cuisses, aux hanches et aux bras. Il peut être confondu avec un lymphœdème. Le lipœdème peut également apparaître sur le cuir chevelu”. Il faut parler d’erreur manifeste lorsqu’on inclut le cuir chevelu (angl. : scalp) . Il n’y a pas de classification par stade.
Cette maladie touche presque exclusivement les femmes et survient pendant les phases de changements hormonaux, comme la puberté, pendant et après la grossesse, ou plus rarement seulement à la ménopause. On estime qu’environ 5 à 10% des Suissesses souffrent de lipœdème. Il n’existe malheureusement pas encore de données épidémiologiques valables issues d’études de grande envergure. Une accumulation familiale est observée dans environ 60% des cas. Des cas isolés de lipœdème chez l’homme sont liés à des troubles hormonaux excessifs. L’étiologie de la maladie est encore inconnue. Les mécanismes pathologiques, et en particulier le rôle spécifique des hormones ou des récepteurs hormonaux, restent obscurs et font l’objet d’efforts de recherche. L’augmentation du tissu adipeux sous-cutané est due à une hyperplasie et à une hypertrophie des cellules adipeuses au niveau des membres concernés.
Le diagnostic de lipœdème est uniquement basé sur des critères cliniques. L’anamnèse, l’inspection et la palpation permettent ici d’identifier les caractéristiques typiques :
- Patient de sexe féminin
- Début de la maladie pendant les phases de changement hormonal (puberté, grossesse, ménopause)
- Augmentation disproportionnée et symétrique du tissu adipeux exclusivement sur les extrémités (sans les mains et les pieds)
- Symptôme principal : douleur (au toucher, à la pression et spontanée)
- Sensation de lourdeur et de tension
Un grand nombre de synonymes utilisés auparavant pour cette maladie du tissu adipeux correspondaient plus clairement au symptôme clé de la douleur : lipomatose dolorosa, lipohypertrophie dolorosa, lipohyperplasie dolorosa, obésité dolorosa, lipalgie, adiposalgie, syndrome du lipœdème douloureux, jambe colonnaire douloureuse.
Le terme de lipédème (angl.), choisi en 1940 par les deux premiers descripteurs américains Edgar V. Allen et Edgar A. Hines /
Le lipœdème (all.) s’est continuellement développé au cours des dernières décennies, et ce dans le monde entier. Même si l’on a souvent discuté ces derniers temps de l’écart entre le nom et la signification médicale générale du terme œdème (rétention d’eau dans les tissus corporels), celui-ci doit être interprété et conservé dans le cas du lipœdème comme un misnome, ou un gonflement du tissu adipeux (grec ancien : οἴδημα, en français : gonflement). Le terme de lipœdème est “simple”, et donc compréhensible et facile à retenir pour tous les groupes professionnels confrontés à cette pathologie, ainsi que pour les patientes et les membres de leur famille.
Diagnostic différentiel
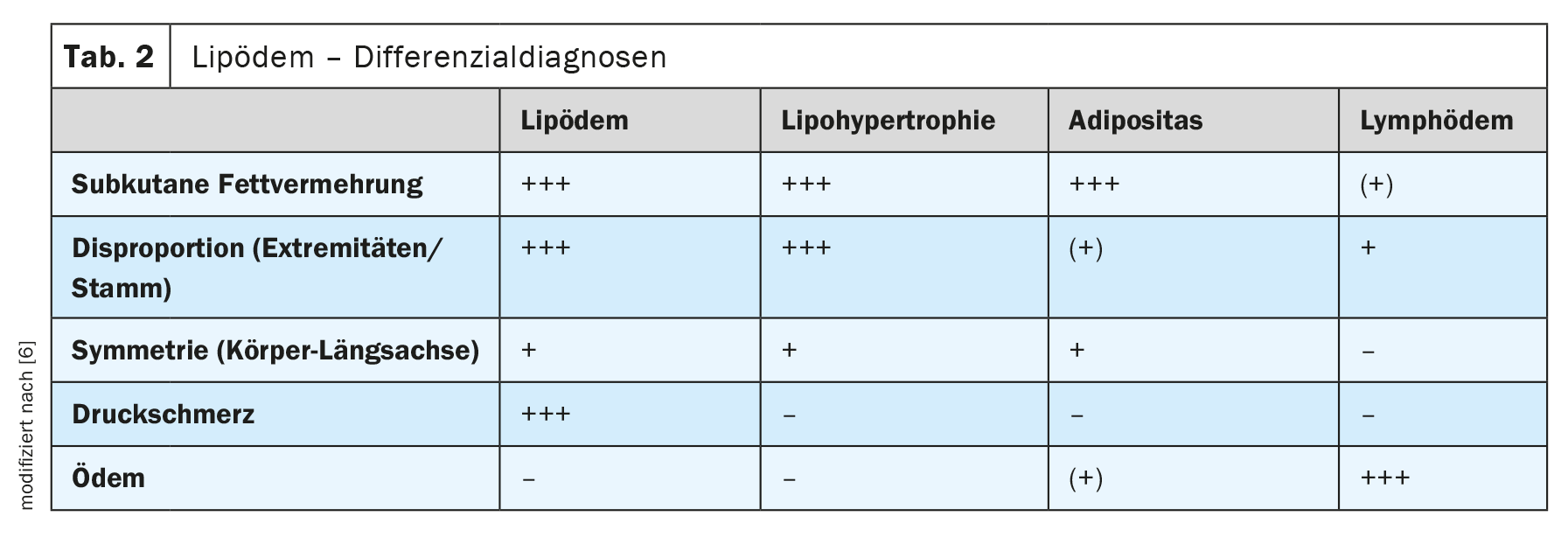
Le diagnostic différentiel doit être envisagé pour toutes les morphologies féminines et les maladies avec augmentation de volume et de circonférence au niveau des membres inférieurs et supérieurs. Il convient ici de différencier en premier lieu la lipohypertrophie, l’obésité et le lymphœdème (tableau 2). La délimitation du lipœdème se fait sur la base de caractéristiques cliniques : Augmentation de la graisse, disproportion, symétrie, douleur à la pression et œdème.
Le critère directeur du lipœdème est la douleur dans les membres concernés. Par définition, un lipœdème ne se manifeste pas en l’absence de symptômes douloureux. Dans la lipohypertrophie, un trouble esthétique de la répartition de la graisse (symptôme de la culotte de cheval) sans aucune valeur pathologique, l’œdème et la douleur à la pression sont absents. L’obésité ne présente généralement pas de disproportion, mais des œdèmes associés sont possibles. Il n’y a pas de douleur à la pression dans les tissus sous-cutanés en cas d’obésité. Le diagnostic du lymphœdème repose sur la présence d’un œdème, généralement asymétrique.
Les autres diagnostics différentiels incluent le phlébœdème (œdème et signes d’insuffisance veineuse chronique), le myxœdème en cas de dysfonctionnement de la thyroïde (œdème pâteux) et les maladies combinées : le lipœdème avec lymphœdème secondaire, le lipœdème avec obésité concomitante, l’obésité avec œdèmes secondaires (œdèmes associés à l’obésité).
Les centres spécialisés dans le lipoedème reçoivent souvent des patientes obèses souffrant du syndrome des jambes sans repos, du syndrome de fibromyalgie ou d’autres affections rhumatologiques ou neurologiques douloureuses. Toutefois, en cas d’absence anamnestique et/ou actuelle d’augmentation disproportionnée de la graisse au niveau des membres inférieurs, un lipœdème est déjà exclu.
Suivi de l’évolution
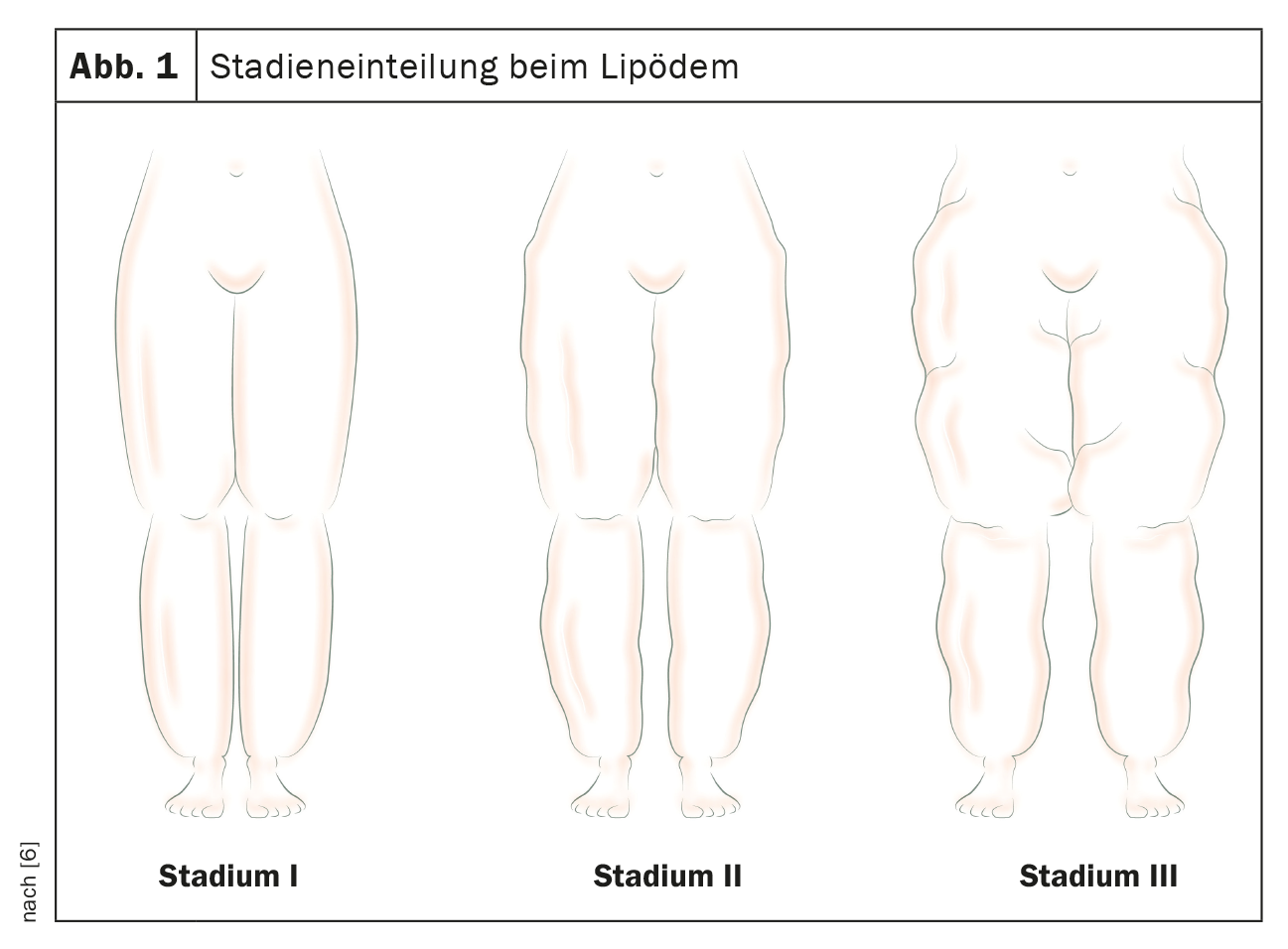
La maladie du lipœdème évolue en partie de manière chronique et progressive, de manière très différente d’un individu à l’autre et de manière imprévisible. La classification se fait d’une part en fonction de la localisation et d’autre part en fonction de la morphologie (stade I-III) (fig. 1). On distingue pour les membres inférieurs le type jambe entière, le type cuisse et le type jambe, et pour les membres supérieurs le type bras, le type bras entier et le type avant-bras. L’ordre mentionné reflète à chaque fois la fréquence d’occurrence en tendance décroissante.
Le stade peut être déterminé par les caractéristiques morphologiques suivantes :
- Stade I : surface de la peau lisse avec un sous-cutané épaissi de manière uniforme et d’apparence homogène
- Stade II : surface cutanée inégale, principalement ondulée, structures nodulaires dans la zone sous-cutanée épaissie
- Stade III : augmentation marquée de la circonférence avec des parties de tissu en surplomb (formation de fanons)
Une transition fluide du stade I au stade II, voire au stade III, est possible en fonction de l’évolution. L’intensité des symptômes du lipœdème n’est toutefois pas corrélée avec le stade. La douleur peut être beaucoup plus prononcée au stade I qu’aux stades avancés II ou III. C’est probablement pour cette raison que la classification des stades n’a pas été prise en compte dans la nouvelle classification CIM11. Une documentation photographique ne peut donc généralement pas tenir compte de la symptomatologie et de la souffrance des patientes ; dans de nombreux cas, c’est malheureusement la composante esthétique qui est mise en avant par l’image.
Dans la documentation initiale, il est utile de recueillir les valeurs corporelles suivantes : poids corporel, tailles, tours de taille et de hanches. L’indice de masse corporelle (IMC) peut être calculé à l’aide de cet outil, mais il est souvent trompeur en raison de valeurs faussement élevées, la masse graisseuse étant parfois exclusivement présente au niveau des jambes. La détermination du rapport entre le tour de taille et la taille (Waist-to-Height-Ratio, WHtR), entre le tour de taille et le tour de hanches (Waist-to-Hip-Ratio, WHR), ainsi que les mesures de circonférence et de volume des extrémités (perométrie) sont également appropriées pour le suivi des patientes atteintes de lipœdème.
Les examens morphologiques et les examens fonctionnels du système vasculaire lymphatique ne sont pas diagnostiques dans le cas du lipœdème et ne sont donc pas nécessaires dans la routine clinique. L’échographie haute résolution, souvent sollicitée, ne montre pas non plus de critères spécifiques dans le diagnostic du lipœdème.
Le traitement de la maladie vise à soulager ou à supprimer les symptômes (douleur, disproportion) et à éviter les complications. A un stade avancé, le risque de complications augmente (macération, infection cutanée bactérienne et mycosique, érysipèle, lymphœdème, déformations du pied et de la jambe avec gonarthrose en valgus, troubles de la marche avec répercussions fonctionnelles).
Lignes directrices thérapeutiques
Il n’existe pas de traitement causal connu pour le lipœdème. Les mesures efficaces sur le plan symptomatique sont combinées individuellement et adaptées aux symptômes. Dans la version actuellement en vigueur du guide allemand S1 sur le lipoedème – numéro de registre AWMF : 037-012 (10/2015), le traitement de la maladie conforme aux lignes directrices se compose de quatre piliers au total [2].
Traitement conservateur : il s’agit d’une thérapie physique complexe de décongestion, avec une phase initiale de décongestion par bandage (1 à 2 semaines), suivie immédiatement d’une phase d’entretien avec des séances de drainage lymphatique manuel (DLM) 1 à 2 fois par semaine, en combinaison avec une thérapie de compression quotidienne systématique (corset à mailles plates de classe II), la thérapie par l’exercice et les soins de la peau. La compression intermittente appareillée (CIA) est possible en soutien de la décongestion, mais ne peut pas remplacer la DLM et la compression.
Traitement chirurgical : il est clairement défini comme une réduction du tissu adipeux par liposuccion sous anesthésie locale tumescente (technique assistée par vibration ou technique au jet d’eau ) en utilisant des microcanules émoussées qui préservent les tissus, et éventuellement l’élimination ultérieure nécessaire des lambeaux de peau et de tissus excédentaires par des mesures de chirurgie plastique.
Changement de régime alimentaire : un changement de régime alimentaire concomitant est souvent utile même chez les patientes de poids normal, mais dans tous les cas pour réduire le poids corporel en cas de surpoids ou d’obésité concomitants. Il convient d’éviter les pics de glycémie et d’insuline et de respecter des pauses suffisantes entre les repas (régime isoglycémique). Il n’existe pas de recommandation nutritionnelle générale spécifique au lipœdème.
Intensification de l’activité physique : il est recommandé d’augmenter l’activité physique. Les exercices dans l’eau (natation, aqua-jogging, aqua-érobic, aqua-cycling, etc.) sont particulièrement efficaces. Dans l’eau, les articulations sont soulagées du poids du corps, le flux lymphatique est stimulé par la pression de l’eau et l’exercice contre la résistance de l’eau permet de dépenser plus d’énergie. En outre, des exercices sportifs avec des mouvements sur le trampoline sont favorables.
Dans certains cas, un soutien psychothérapeutique peut s’avérer très utile. De nombreuses patientes se sentent stigmatisées par la maladie, son aspect disproportionné, ainsi que par son traitement conservateur, le port quotidien d’une gaine de compression et les séances régulières de drainage lymphatique, qui prennent beaucoup de temps. Il n’est pas rare non plus que le médecin et la famille aient conseillé pendant des années de perdre du poids et de faire plus d’exercice, sans toutefois identifier la pathologie sous-jacente. Les patientes se sentaient coupables et impuissantes, incapables de lutter contre leur obésité apparente. Toute la motivation du monde n’a pas aidé. Il est très facile d’expliquer que des troubles alimentaires ou une véritable obésité, ainsi que la dépression, s’y ajoutent.
Un traitement médicamenteux ou un traitement diurétique n’est pas indiqué dans le traitement du lipœdème. Un traitement analgésique concomitant est généralement inefficace.
La version actuellement en vigueur du guide allemand S1 sur le lipœdème – numéro de registre AWMF : 037-012 (10/2015) est en cours de révision pour devenir un guide S2k (basé sur le consensus), et devrait être disponible au début de l’année 2024.
Nous attendons avec grand intérêt, entre autres, les futures recommandations de traitement conservateur et notamment les explications sur leur mode d’action en cas d’absence avérée d’œdème. En réalité, le traitement conservateur actuel du lipoedème, conforme aux directives, permet à de nombreuses patientes, lorsqu’il est suivi de manière systématique, de réduire considérablement les symptômes suivants : douleurs, sensation de lourdeur et de tension. La thérapie de drainage lymphatique manuel doit être exclusivement accompagnée d’une thérapie de compression pour décongestionner. La thérapie par compression peut être appliquée aussi bien sur les jambes que sur les bras. Pour les grands écarts de calibre (circonférences de la cheville, du genou, de la cuisse et de la hanche), seule une gaine de compression de classe II (avec coutures), tricotée à plat et sur mesure, est confortable à porter et ne provoque pas d’étranglement. Souvent, la gaine est fabriquée en deux parties : par exemple, un pantalon capri et un mi-bas, ou un pantalon de cyclisme et un mi-jambe, afin de faciliter l’application quotidienne du tissu rigide et de favoriser l’acceptation. La thérapie par compression n’est pas adaptée à la réduction de la graisse et n’influence pas une éventuelle progression de la maladie. Le traitement conservateur accompagne la patiente pour le reste de sa vie et limite parfois considérablement sa qualité de vie.
Une réduction durable de l’excès de tissu adipeux dans le lipœdème, jusqu’à 85% de la masse, ne peut être obtenue qu’au moyen d’une intervention chirurgicale : la liposuccion. L’indication d’une approche chirurgicale doit être posée en cas d’échec du traitement conservateur en termes de réduction suffisante de la douleur. L’aspiration du tissu adipeux malade doit être effectuée selon une technique de liposuccion qui préserve les tissus conjonctifs, les vaisseaux sanguins et les vaisseaux lymphatiques. La liposuccion assistée par vibration (PAL) sous anesthésie locale tumescente ou la liposuccion assistée par jet d’eau (WAL) sans anesthésie locale tumescente entrent en ligne de compte. Une analgosédation concomitante facilite la réalisation de l’intervention chirurgicale pour la patiente et le chirurgien. L’intervention entraîne des améliorations marquées en termes de symptômes douloureux, de liberté de mouvement, de forme corporelle, et donc de qualité de vie et d’estime de soi chez les patientes. Dans certains cas, il est ensuite possible de renoncer complètement à un traitement conservateur. Actuellement, il n’est pas possible de guérir le lipœdème, même par la chirurgie ; une récidive postopératoire est cependant un événement extrêmement rare.
Le traitement radical et total de dégraissage des extrémités par liposuccion est contre-indiqué en raison de la procédure traumatisante pour les vaisseaux sanguins et lymphatiques et des dommages à long terme qui en résultent, avec lymphœdème chronique, cicatrices après ulcération iatrogène et troubles de la circulation cutanée, sur la base d’une évaluation des avantages et des risques. D’un point de vue esthétique, l’approche chirurgicale radicale conduit à des extrémités squelettiques, parfois d’une maigreur grotesque, et à une augmentation subséquente de la circonférence du tronc (tissu adipeux sous-cutané et viscéral). Cela entraîne à nouveau une silhouette disproportionnée et a des répercussions psychologiques parfois importantes sur les patientes.
Situation en matière de politique de santé
En raison de l’insuffisance des études scientifiques sur le traitement chirurgical du lipœdème dans le monde entier pour que la liposuccion soit reconnue comme une prestation de l’assurance maladie obligatoire en Allemagne, une directive d’essai sur la liposuccion a été publiée par décision du comité fédéral commun G-BA en janvier 2018 [3]. Suite à cela, l’étude multicentrique LIPLEG (numéro de registre : NCT04272827) : Liposuccion pour le lipœdème de stade 1, 2 et 3, initiée en Allemagne le 08.02.2021 sous la direction de dermatologues [4]. L’analyse des résultats recueillis auprès de 450 participantes doit permettre de répondre à la question suivante : quels sont les avantages de la liposuccion en cas de lipœdème par rapport au seul traitement conservateur axé sur les symptômes – en particulier en utilisant la thérapie physique complexe de décongestion (KPE) ? La fin prévue des études est le 01.09.2025.
En Suisse, l’annexe 1 de l’Ordonnance sur les prestations de l’assurance des soins (OPAS) Obligation de remboursement de l’assurance obligatoire des soins pour certaines prestations médicales a été modifiée comme suit le 01.07.2021 [5] :
Kapitel 1.1 Liposuktion zur Behandlung von Schmerzen bei Lipödem – Leistungspflicht in Evaluation bis 31.12.2025: «Wenn die mit dem Lipödem verbundenen Schmerzen ungenügend auf intensive und dokumentierte konservative Therapie (konsequente Kompressionstherapie, manuelle Lymphdrainagetherapie) von mindestens zwölf Monaten Dauer ansprechen. Kostenübernahme nur auf vorgängige besondere Gutsprache des Versicherers, der die Empfehlung des Vertrauensarztes oder der Vertrauensärztin berücksichtigt. Indikationsstellung interdisziplinär durch mindestens zwei der folgenden Fachärzte oder Fachärztinnen für Angiologie, Plastisch-Rekonstruktive und Ästhetische Chirurgie, Endokrinologie/Diabetologie oder Dermatologie. Durchführung durch einen Facharzt oder eine Fachärztin mit profundem Wissen mit der Technik der Liposuktion.»
Messages Take-Home
- Le lipœdème est une maladie (ICD10 GM2023 : E88.20 – E88.22)
- Diagnostic clinique : pas de douleur – pas de lipœdème
- Ligne directrice S1 : www.awmf.de (n° 037/012) – version 10/2015, actuellement en cours de révision
- Le traitement conservateur ne stoppe pas la progression
- Traitement chirurgical en cas d’échec du traitement conservateur en ce qui concerne la symptomatologie douloureuse
- Méthodes chirurgicales reconnues :
– Liposuccion assistée par vibration sous anesthésie locale tumescente
– Liposuccion par jet d’eau - Possibilité de prise en charge de la liposuccion par les caisses d’assurance maladie après accord sur les coûts
Littérature :
- DIMDI : CIM-10-GM, version 2023, www.dimdi.de/static/de/klassifikationen/icd/icd-10-gm/kode-suche/htmlgm2023/block-e70-e90.htm,(dernière consultation 08.06.2023)
- AWMF : Lignes directrices : Lipœdème. Numéro d’enregistrement 037-012.
www.awmf.org/leitlinien/detail/ll/037-012.html,(dernier appel 19.05.2023) - Étude LIPLEG, www.g-ba.de/studien/erprobung/lipleg-studie,(dernière consultation 19.05.2023)
- Podda M, et al : A randomised controlled multicentre investigator-blinded clinical trial comparing efficacy and safety of surgery versus complex physical decongestive therapy for lipedema (LIPLEG). Trials 2021 ; 22(1) : 758. doi : 10.1186/s13063-021-05727-2.
- Office fédéral de la santé publique (OFSP) : Annexe 1 de l’Ordonnance sur les prestations de l’assurance des soins (OPAS), www.bag.admin.ch/bag/de/home/versicherungen/krankenversicherung/krankenversicherung-leistungen-tarife/Aerztliche-Leistungen-in-der-Krankenversicherung/anhang1klv.html,(dernière consultation 19.05.2023)
- Hirslanden Klink St. Anna AG, LipödemZentrum Zentralschweiz,
Meggen.
HAUSARZT PRAXIS 2023; 18(11): 10–14