Chaque profession et chaque activité de loisir nous expose à des sources potentielles d’allergènes. L’histoire montre, à l’aide d’un exemple concret, à quel point les allergies peuvent être multiples, même pour une activité absolument calme comme la pêche, et à quel point il est important de se renseigner sur tout l’environnement et les expositions possibles.
Le père de famille Biner (nom choisi au hasard) était sous pression en tant qu’informaticien et a donc décidé de se consacrer à un hobby qui le “déstresserait” : La pêche. Il a dépensé une petite fortune pour cela. Il a acheté un bateau à rames, des bottes hautes, une canne à pêche, des graines de citrouille broyées comme appât, des vêtements adaptés, des livres, un congélateur, un filet, des accessoires, bref, tout ce qu’il fallait. Et bientôt, il était sur le terrain.
Jusqu’à présent, il n’avait pas été allergique (à l’exception d’un faible rhume des foins en mai et juin sur des graminées). Mais il s’est vite rendu compte que ses yeux commençaient à pleurer lorsqu’il pêchait, si bien qu’il a renoncé à la pêche pendant ces mois. Au bout de quelques mois, alors que nous étions en septembre et que la saison des pollens était terminée, il a commencé à éternuer et à avoir du mal à expirer juste après avoir lancé sa ligne. Que s’était-il passé ? Il a remarqué qu’il développait des symptômes chaque fois qu’il répandait des graines de citrouille broyées, mais pas lorsqu’il utilisait uniquement des morceaux de viande comme appât. De plus, il avait également développé un syndrome d’allergie orale en mangeant des courgettes et même un œdème du pénis la dernière fois qu’il en avait mangé. “Ça doit être ça”, a-t-il pensé. Donc plus de farine de graines de citrouille, seulement des morceaux de viande.

Remarque : les appâts pour poissons, les aliments pour animaux et autres ne doivent pas être dispersés contre le vent. La sensibilisation par inhalation se produit beaucoup plus facilement que, par exemple, par ingestion et encore plus facilement que les sensibilisations de type immédiat par la peau (contacts répétés par une peau préalablement endommagée). Il s’agit d’une sensibilisation primaire à la citrouille chez un atopique et d’une réaction croisée à des aliments taxonomiquement proches (Fig. 1). En théorie, une allergie au concombre et à la pastèque serait également possible (tab. 1).

Deux semaines plus tard, le pêcheur a été attaqué par une abeille sur le bateau et a été piqué à la main, la première piqûre depuis l’enfance (à l’époque, il s’agissait d’un nid de frelons). En l’espace de 20 minutes, des démangeaisons sont apparues sur l’ensemble de ses téguments, des papules sont apparues partout et il a été pris de fortes nausées. Il ne bougeait pas, a appelé à l’aide par l’eau et a pu être ramené à terre. “Maintenant, j’ai besoin d’un allergologue”, a-t-il compris. L’allergologue avait un rendez-vous dans quatre semaines, juste à temps pour faire des analyses sérologiques. Ceux-ci ont révélé une monosensibilisation à l’allergène recombinant et pertinent de la guêpe ves v1 3,7kU/l et ves v5 8,5 kU/l et étaient négatifs pour l’abeille (api m1 <0,35 kU/l). Son allergologue lui a dit : “M. Biner, vous n’avez pas été piqué par une abeille, mais par une guêpe. A l’avenir, vous devrez porter ce kit d’urgence en permanence sur vous”. Il lui a donné des comprimés d’urgence ainsi qu’un auto-injecteur d’adrénaline et lui a expliqué son fonctionnement.
En effet, trois semaines plus tard, M. Biner a de nouveau été piqué par une guêpe, et cette fois, il a eu une réaction en 10 minutes avec nausée, urticaire et difficultés respiratoires. Immédiatement après la piqûre, il a pris les comprimés – dès qu’il a eu du mal à respirer, il a utilisé la seringue et a retrouvé son souffle en quelques secondes. Sans se presser, il est retourné à terre et a passé une soirée agréable, jusqu’à ce que l’asthme réapparaisse au milieu de la nuit, entraînant une visite d’urgence à l’hôpital et une surveillance jusqu’au lendemain après-midi.
Remarque : les guêpes ont été attirées par la viande, qui a été utilisée comme appât. Typiquement, les guêpes piquent au cours du deuxième semestre, elles ne laissent pas de dard. Le symptôme typique est le symptôme crescendo qui se produit chez 80% des personnes allergiques au venin d’hyménoptère lorsqu’elles sont à nouveau piquées dans les deux ans. De plus, les anaphylaxies surviennent toujours en moins de 30 minutes (fig. 2), ce qui signifie que les comprimés d’urgence ne sont pas encore efficaces. La cétirizine et la lévocétirizine n’agissent qu’au bout de 25 minutes, tandis que la cortisone n’agit qu’au bout de six heures.
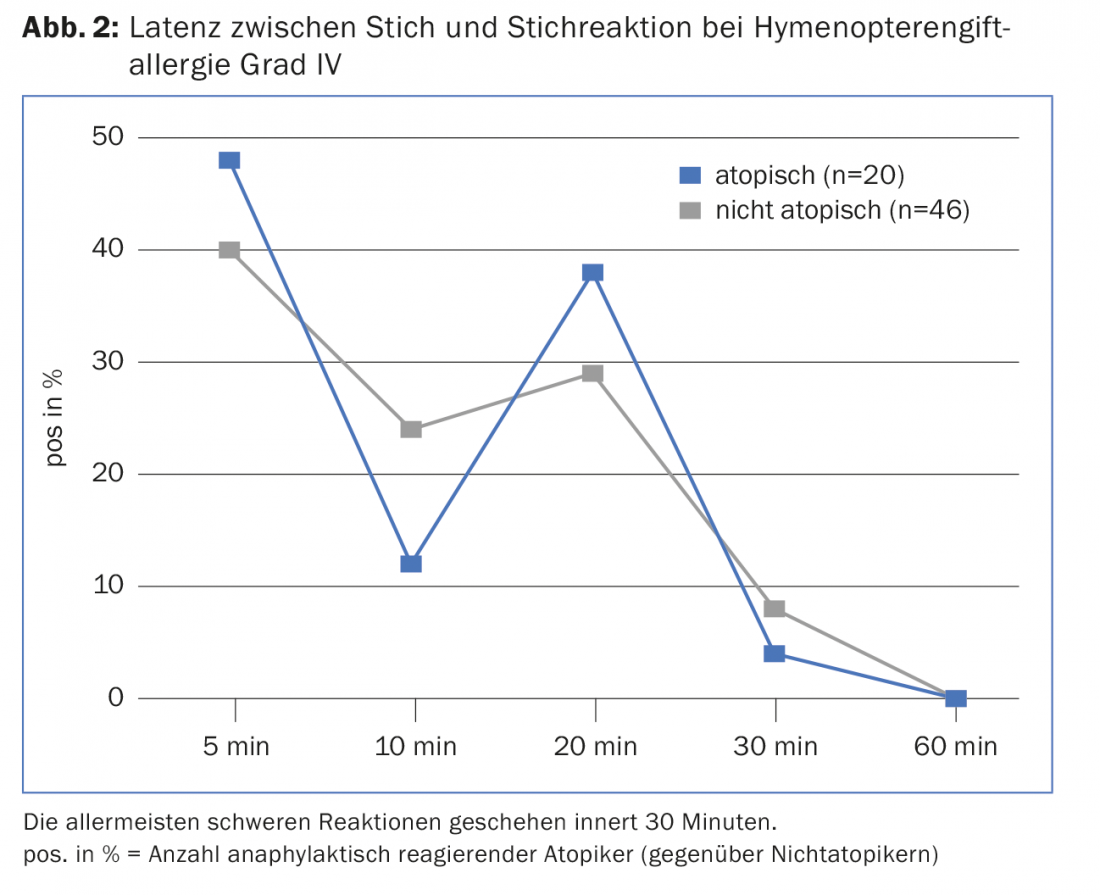
L’adrénaline sauve la vie et doit donc être administrée immédiatement en cas de réaction du système. La réaction biphasique n’est pas si rare chez les personnes souffrant d’une allergie sévère à l’étable, qui peut survenir de 20 minutes à 48 heures après la première application d’adrénaline. Chez ces patients, en particulier ceux qui ne sont pas désensibilisés et qui courent un grand risque de piqûre à l’écart de la civilisation, il faut envisager d’emporter deux auto-injecteurs.
Le niveau des IgE spécifiques au venin de guêpe n’indique pas le risque d’allergie. Chez les personnes atopiques en particulier, les valeurs mesurées sont souvent très élevées, même en cas d’allergie de degré I, c’est-à-dire en cas de gonflement local excessif. En revanche, en cas de risque d’exposition, on aurait pu envisager une allergie de degré II selon. H.L. Müller, une désensibilisation aurait pu être thématisée, mais au plus tard après l’anaphylaxie biphasique sévère. Les indications de désensibilisation au venin d’abeille/de guêpe sont présentées dans le tableau 2. La sensibilisation s’est faite par les piqûres de frelons dans la jeunesse, dont le venin est proche de celui des guêpes.
M. Biner a opté pour une désensibilisation Ultrarush sous surveillance à l’hôpital pendant cinq heures. Il a ensuite suivi un traitement d’entretien mensuel chez son médecin traitant. Tout s’est déroulé sans problème. Juste après l’introduction d’Ultrarush, il était à l’abri des réactions et est donc retourné sur le bateau. Mais lorsque l’hiver est arrivé et que le vent frais a soufflé sur son visage, il a remarqué une rougeur et un gonflement sur son visage ainsi que des démangeaisons généralisées. Les comprimés contre le rhume des foins qu’il prenait une à deux fois par jour n’y ont rien changé. Il a consulté à nouveau l’allergologue, qui a effectué quelques tests sanguins et a diagnostiqué une urticaire au froid. M. Biner devrait désormais prendre quatre antihistaminiques par jour. Il avait déjà un kit d’urgence.
Remarque : l’urticaire au froid est une forme d’urticaire physique, qui peut toutefois déboucher sur un choc anaphylactique en cas d’exposition appropriée. La plupart du temps, les patients peuvent indiquer avec précision à quelle température les symptômes commencent. Le vent renforce la sensation de froid. La plupart du temps, l’urticaire au froid est idiopathique et dure en moyenne quatre ans. Il est rare de trouver l’une des associations présentées dans le tableau 3. Une mastocytose doit être exclue par sérologie. Il existe des cas d’urticaire familiale au froid avec allergie au venin de guêpe.

Maintenant, sous quatre antihistaminiques, M. Biner se sentait mieux à la pêche. Cependant, ses pieds l’ont soudainement démangé et il a développé des papulovésicules de plus en plus nombreuses à l’intérieur des deux pieds, qui se sont étendues jusqu’aux genoux (même après avoir changé de bottes en caoutchouc). C’est pourquoi une recherche étendue d’allergies de contact par test épicutané a été effectuée chez le dermatologue. On a constaté une sensibilisation de type tardif au thiurame et au mercapto-mix, des ingrédients de caoutchouc.
Remarque : les allergènes de contact possibles au niveau du pied sont multiples et vont des produits d’entretien, des ingrédients du cuir à une large palette d’ingrédients du caoutchouc (généralement des vulcanisateurs, tab. 4). Les composants de la colle et les colorants peuvent également être des allergènes. Les infections bactériennes telles que l’infection à Gram négatif du pied entraînent parfois un eczéma palmoplantaire sévère. Les bottes ne sont pas les seules à pouvoir en déclencher un, les chaussures de tennis, les sandales et les tongs le font également (tableau 4).

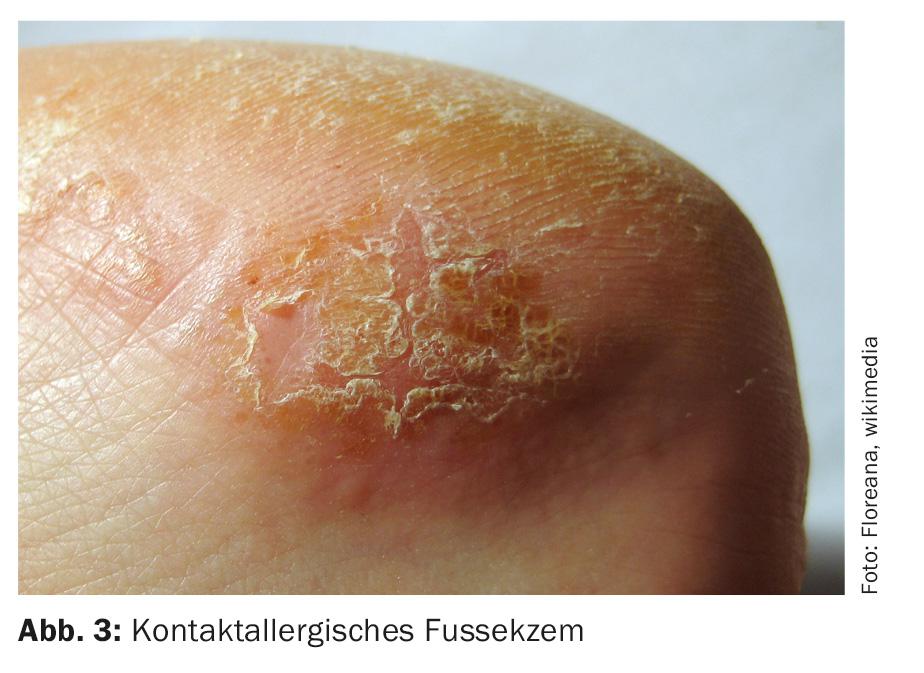
L’eczéma allergique de contact du pied (Fig. 3) commence généralement à la base du gros orteil et s’étend progressivement aux autres orteils et au reste du pied.
Par un matin de printemps très chaud, à 6 heures, M. Biner a pêché une truite saumonée. Pour un dîner, il fallait toutefois une autre prise. Il est donc resté et a déjeuné quelques heures plus tard d’un petit pain au sésame avec de l’emmental et du beurre. Peu après, il a remarqué que sa respiration devenait un peu plus difficile pendant environ deux heures. A quoi avait-il réagi ?
Remarque : des allergies aux graines et aux céréales sont possibles en cas d’allergie aux pollens de graminées. Les réactions/allergies croisées sont : Pollen d’armoise, millet, graines de tournesol, sarrasin, sésame, maïs (rarement), riz (rarement), orge (très rarement), avoine (très rarement), farine de blé, d’épeautre et de seigle (surtout en cas de contact professionnel, par exemple chez le boulanger).
Mais la deuxième prise n’a pas été possible, ni le matin ni l’après-midi. Jusqu’à ce qu’une truite saumonée morde enfin à nouveau à 17 heures. Les deux poissons ont été servis plus tard au dîner, mais sa femme ne les a pas appréciés de la même manière. Elle a trouvé le poisson trop mou. Une heure après le repas, elle a vomi avec des crampes abdominales et a développé une rougeur prononcée sur le visage et tout le torse avec des démangeaisons. Le mari lui a rapidement tendu le kit d’urgence. Que s’était-il passé ? Le médecin des urgences a dit : empoisonnement par le poisson !
Remarque : l’intoxication scombroïde est une intoxication provoquée par la consommation de certaines espèces de poissons (poissons de la famille des scombridés comme le thon et le maquereau). La chair de poisson est riche en histine libre, de sorte que, dans le cadre de l’altération par les décarboxylases, des concentrations élevées d’histamine sont produites et sont responsables des symptômes. La détérioration commence souvent avant la mise en conserve des poissons. En cas d’intoxication à l’histamine (amines biogènes), la dose toxicologique seuil de la viande de poisson est de 100-500 mg/kg. Dans les minutes à trois heures suivant la consommation du poisson, on observe des nausées, des vomissements, des diarrhées, des céphalées, des rougeurs, de l’urticaire et un œdème de Quincke. La sensation de brûlure des lèvres est souvent remarquée pendant les repas.
Ensuite, M. Biner en a eu assez de pêcher. Et qu’est-il devenu ? Dans un premier temps, il a vendu toutes ses affaires (y compris le reste de la farine de graines de citrouille). En tant qu’informaticien, il a ensuite créé une application de pêche qui permet de pêcher virtuellement en haute mer partout dans le monde, y compris les gros poissons, avec ou sans histamine.
Littérature complémentaire :
- Reindl J, Anliker MD, et al : Allergy caused by ingestion of zucchini (Cucurbita pepo) : characterization of allergens and cross-reactivity to pollen and other foods. J Allergy Clin Immunol 2000 Aug ; 106(2) : 379-385.
- Anliker MD, Wüthrich B : Atopie et allergie au venin d’hyménoptère. Allergologie 1999 ; 22suppl : 46-47.
- Confino-Cohen R, Goldberg A : Réactions systémiques biphasiques induites par l’immunothérapie allergénique : incidence, caractéristiques, et résultats : une étude prospective. Ann Allergy Asthma Immunol 2010 Jan ; 104(1) : 73-78.
- Yu GP, Wanderer AA, Mahmoudi M : Urticaire à froid. In : Mahmoudi M (éd.) : Challenging Cases in Allergic and Immunologic Diseases of the Skin. Springer Verlag 2010 ; 25-42.
- Matthys E, Zahir A, Ehrlich A : Dermatite de contact allergique aux chaussures. Dermatite 2014 ; 25(4) : 163-171.
- Thyssen JP, et al. : Exposition au cuir des consommateurs : une cause non reconnue de sensibilisation au cobalt. Contact Dermatitis 2013 Nov ; 69(5) : 276-279.
- Gruber P, et al. : Rôle du squelette polypeptidique et des modifications post-traductionnelles dans la réactivité croisée de Art v 1, l’allergène majeur du pollen de muguet. Biol Chem 2009 ; 390(5-6) : 445-451.
- Garcia Ortiz JC, Cosmes PM, Lopez-Asunsolo A : Allergie aux aliments chez les patients monosensibles au pollen d’Artemisia. Allergy 1996 Dec ; 51(12) : 927-931.
- Palacin A, et al. : Anaphylaxis to wheat flour-derived foodstuffs and the lipid transfer protein syndrome : a potential role of wheat lipid transfer protein Tri a 14. Int Arch Allergy Immunol 2010 ; 152(2) : 178-183.
- Moon JS, et al : Isolation and characterization of histamine-producing bacteria from fermented fish products. J Microbiol 2013 Dec ; 51(6) : 881-885.
DERMATOLOGIE PRATIQUE 2016 ; 26(3) : 6-9











