Des études ont montré que le dépistage et le traitement précoces améliorent considérablement le pronostic des troubles psychotiques. En cas de suspicion de développement psychotique, il est donc important de consulter rapidement des spécialistes.
Deux exemples de cas de la consultation de dépistage de la Clinique de psychiatrie et de psychothérapie pour enfants et adolescents (KJPP) à Zurich :
Senja, 14 ans, parle d’un monde imaginaire très développé qu’elle s’est créé il y a environ cinq ans et dans lequel elle se réfugie régulièrement pendant son temps libre. De plus en plus, Senja semble perdre le contrôle de son monde imaginaire. Il lui semble que certains personnages inquiétants de ce monde apparaissent soudain dans le monde réel et la poursuivent. Parfois, elle entend des voix. De plus, Senja souffre de changements dans son affect, comme des baisses d’humeur dépressives, un fort manque d’énergie et une insensibilité. En outre, elle signale des problèmes de concentration. Avant, les exigences scolaires ne lui posaient pas de problème, maintenant elle a du mal à les satisfaire. Elle est décrite comme très absente et peu concentrée. Senja s’absente régulièrement des cours sans s’excuser. Elle s’éloigne de ses camarades de classe. Elle se montre de plus en plus méfiante vis-à-vis de ses amies, elle a l’impression de ne plus pouvoir leur faire confiance. Elle passe de plus en plus de temps dans sa chambre à s’occuper de son monde imaginaire. Senja est inscrite à la consultation de dépistage par sa thérapeute traitante.
Après une période de stress, Jonas, 15 ans, a de plus en plus de mal à s’endormir, jusqu’à ce qu’il ne puisse presque plus dormir. La nuit, les parents l’entendent se promener dans l’appartement. Il n’est plus en mesure de se concentrer. En matière de raisonnement logique, Jonas se montre incohérent, prolixe, logorrhéique et désorganisé. Il fait état d’idées paranoïaques. Par exemple, il a eu l’impression que le médecin de famille lui avait volé son ordinateur portable. Une fois, persuadé de dormir dans la mauvaise chambre, il aurait voulu transporter tous les meubles dans une autre chambre au milieu de la nuit. Dans l’affect, il se montre instable et incohérent. Il pleure, rit et est verbalement agressif. Les parents peuvent difficilement le laisser seul. Après avoir été examiné par les médecins de l’hôpital pour enfants, il a été dirigé vers le service des urgences de la PJJ avec la suspicion d’une psychose aiguë.
La détection et le traitement précoces des troubles psychotiques chez les adolescents ont pris de l’importance ces dernières années. Une détection précoce et un traitement spécifique de la symptomatologie (pré)psychotique se sont avérés être une intervention importante pour minimiser les conséquences négatives de la maladie. Bien que la plupart des psychoses se manifestent chez les jeunes adultes, les premières modifications subtiles de la perception, de la pensée ou de l’humeur apparaissent généralement dès l’enfance ou l’adolescence. Ces changements sont appelés symptômes At Risk.
Les symptômes At Risk n’ont pas encore la qualité de symptômes psychotiques, mais peuvent déjà avoir une valeur pathologique propre. Plusieurs cliniciens et chercheurs ont plaidé pour que les symptômes At Risk soient traités, quel que soit le taux de transition vers la maladie psychotique, car la souffrance est suffisante pour justifier un traitement [1–4]. Ainsi, les jeunes au stade At Risk peuvent être affectés dans leur développement psychique, cognitif et psychosocial sans pour autant remplir les critères de la psychose. Des centres de dépistage précoce de la psychose ont vu le jour ces dernières années dans le monde entier, avec pour objectif l’intervention précoce [5].
De l’évaluation à l’indication de traitement
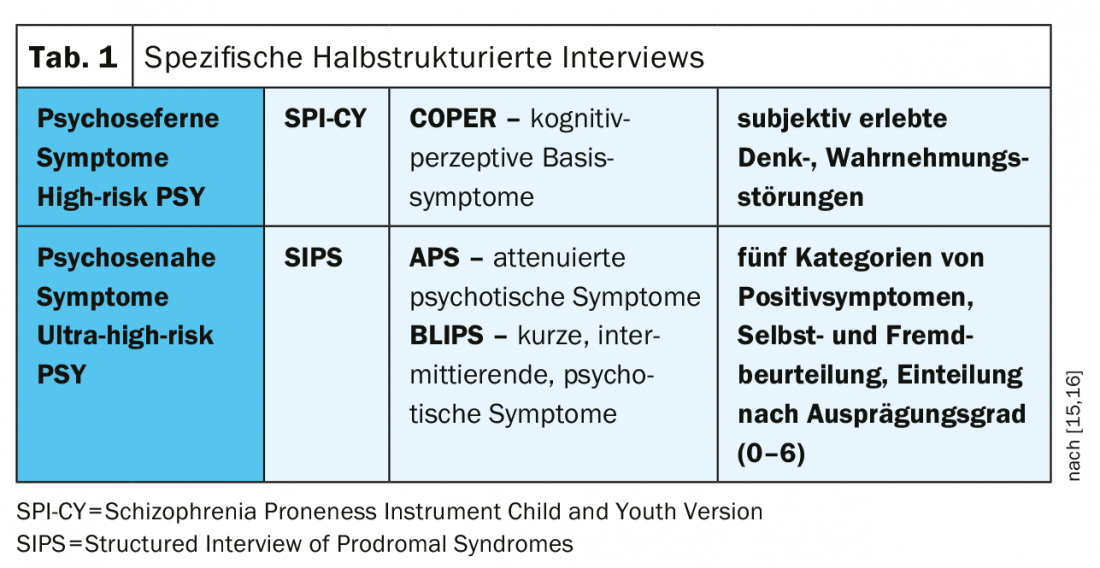
Un diagnostic spécifique à l’aide d’entretiens cliniques semi-structurés permet une évaluation qualitative et quantitative de la symptomatologie (tableau 1). Ces instruments permettent de déterminer si les jeunes se trouvent encore dans la zone à risque ou si le passage à la psychose a déjà eu lieu. En outre, il est important de recenser les troubles comorbides et d’exclure les causes somatiques potentielles.
Senja remplit un Ultra High Risk (UHR) pour le développement d’une psychose en raison de son altération de la perception (pseudo-hallucinations qu’elle reconnaît comme n’étant pas réelles), d’une imagination prononcée avec une pensée magique et d’une méfiance accrue. Tous les symptômes sont considérés comme des symptômes at-risk, car Senja reste capable de vérifier la réalité. Les tests ne révèlent pas de baisse cognitive, mais elle se sent nettement moins concentrée et moins capable d’apprendre. Pour cela, elle répond aux critères d’un épisode dépressif modéré.
Chez Jonas, le rapport à la réalité n’est plus intact. Il présente des hallucinations et ses cognitions sont nettement limitées. Après avoir exclu toute cause organique, le diagnostic de trouble psychotique aigu est posé.
Traitement des psychoses
Pour les personnes atteintes pour la première fois, la priorité est donnée au traitement symptomatique. Dans la plupart des cas, une pharmacothérapie antipsychotique est inévitable. Il s’agit de réduire les symptômes psychotiques et de restaurer le fonctionnement du patient. L’objectif est de reconstruire le contrôle de la réalité. Le cadre hospitalier peut offrir le cadre protégé et le traitement professionnel nécessaires, mais en même temps, dans un état psychotique, une hospitalisation aiguë peut être vécue comme un traumatisme. C’est pourquoi il est important de prendre la meilleure décision possible pour les patients, en collaboration avec les membres de la famille. Toutefois, en cas de danger pour soi-même ou pour autrui ou de décompensation du système familial, le placement d’urgence ne peut être évité.
En cas de symptômes At Risk, la psychoéducation, la psychothérapie axée sur les symptômes et le traitement des troubles comorbides sont prioritaires. Pour plus d’informations, consultez les directives de l’OEB sur le traitement précoce des symptômes At Risk [4].
Traitement médicamenteux
Le traitement médicamenteux à choisir en premier lieu est celui des antipsychotiques de troisième génération (aripiprazole) ou de deuxième génération (p.ex. quétiapine) : Pour une efficacité antipsychotique comparable, ils sont mieux tolérés que ceux de la première génération en termes de profil d’effets secondaires [6]. Au cours de la première semaine de traitement, lorsque l’effet antipsychotique n’est pas encore atteint, une médication supplémentaire à base de benzodiazépines est utile pour réduire l’anxiété et l’état de tension. Les enfants et les adolescents peuvent réagir plus fortement que les adultes aux effets indésirables, c’est pourquoi la dose initiale doit être augmentée progressivement et la prise doit se faire en plusieurs fois par jour afin d’éviter les pics de concentration. Les effets indésirables initiaux typiques sont la fatigue, la baisse de la concentration et les troubles orthostatiques. En outre, une augmentation passagère des transaminases et des phosphatases alcalines peut se produire en raison d’un possible gonflement des cellules épithéliales du canal biliaire au cours des premières semaines de traitement. Si après deux semaines de traitement, il n’y a guère d’amélioration, il est recommandé de passer à un autre antipsychotique, car aucune amélioration des symptômes n’est attendue [7]. La durée de la médication est basée sur les recommandations pour les adultes (au moins un an lors d’un premier épisode psychotique).
Psychothérapie
Dans la psychothérapie des psychoses, les interventions individualisées et axées sur les ressources, avec une approche comportementale et systémique, ainsi que les interventions familiales psychoéducatives se sont révélées particulièrement efficaces [8–10]. Il est essentiel de proposer des traitements adaptés à l’âge des patientes afin de les convaincre de suivre un traitement thérapeutique à long terme.
Le traitement des symptômes At Risk et des psychoses de l’enfant et de l’adolescent est multimodal et se caractérise par une forte interconnexion du système d’aide. Elle ne doit pas se baser uniquement sur les symptômes, mais doit également prendre en compte les tâches de développement spécifiques à l’âge et s’attaquer aux difficultés individuelles de chaque patient. Les enfants et les adolescents subissent souvent un effondrement social massif à cause de la psychose, ce qui compromet leur développement normal. Les possibilités de faire face, en termes de capacités de gestion du stress, de compétences de résolution de problèmes et de compétences sociales, doivent être entraînées et améliorées. Outre les symptômes positifs, il est important de reconnaître et de traiter comme tels les symptômes négatifs tels que le manque d’énergie, l’anhédonie ou l’apathie, ainsi que les pertes cognitives.
Manuel de thérapie pour les jeunes présentant un risque élevé de psychose
Les symptômes At Risk sont particulièrement fréquents à l’adolescence et entraînent des pertes de niveau de fonctionnement [11]. Malheureusement, l’efficacité des interventions précoces dans le domaine de la pédopsychiatrie n’a pas encore été suffisamment démontrée, notamment parce qu’il n’existe pas de manuels de traitement adaptés à l’âge et que peu d’études ont été menées jusqu’à présent dans ce groupe d’âge. Ainsi, la méta-analyse de Schmidt et ses collègues [4] n’a pu prendre en compte que trois études contrôlées sur les interventions thérapeutiques auprès des jeunes patients At Risk [12–14].
Dans le cadre de la consultation de dépistage précoce des psychoses à la clinique de psychiatrie et psychothérapie pour enfants et adolescents, un programme thérapeutique pour les patients At Risk a été développé ces dernières années avec des interventions adaptées à l’âge, sur la base de méthodes pour adultes considérées jusqu’à présent comme efficaces. Le programme de thérapie se compose d’un manuel de thérapie et d’une application (encadré) pour les patientes adolescentes. L’efficacité du programme thérapeutique est actuellement évaluée dans le cadre d’une étude clinique d’intervention.

Le manuel est basé sur les recommandations des lignes directrices européennes de l’European Psychiatric Association EPA pour les interventions thérapeutiques auprès des patientes à risque [4] (aperçu). Il a été écrit sur la base de la thérapie cognitivo-comportementale, de la thérapie orientée vers les solutions et des approches thérapeutiques systémiques. Il s’agit d’une approche individualisée, le choix des modules à prioriser pour chaque patient étant laissé à l’appréciation du professionnel de la thérapie.

Thérapie de groupe
En plus de la thérapie individuelle, un cadre de groupe peut être un soutien important pour les jeunes. La consultation de dépistage de Zurich propose aux jeunes présentant des symptômes At Risk ainsi qu’aux premiers malades un entraînement dialectique et comportemental pour la prévention des troubles psychiques (DBT 2P). La formation en groupe permet de discuter de la gestion des symptômes à risque et des symptômes psychotiques. Dans le cadre d’un échange entre les thérapeutes et les personnes concernées, les jeunes peuvent obtenir des informations utiles sur la gestion des symptômes et la gestion de la vie quotidienne. En outre, les compétences sociales, la gestion du stress, l’auto-activation au quotidien et la promotion de la confiance en soi sont des éléments importants de la formation en groupe.
Remédiation cognitive
Outre l’amélioration de la gestion des symptômes positifs et négatifs, il convient de viser l’amélioration des fonctions cognitives altérées. Pour ce faire, un plan de remédiation cognitive est établi après l’identification des déficits cognitifs individuels. Les domaines cognitifs individuels dans lesquels des difficultés existent sont entraînés à l’aide d’un entraînement assisté par ordinateur. Le transfert du contenu de la formation dans la vie quotidienne doit être accompagné par un spécialiste. De plus, des stratégies peuvent être élaborées pour compenser les pertes dans la vie quotidienne (par exemple en ce qui concerne l’attention, les fonctions exécutives, les compétences de résolution de problèmes).
Senja bénéficie d’un traitement psychothérapeutique pendant un an. Des entretiens familiaux sont organisés tous les mois. Au début du traitement, l’accent est mis sur la gestion des symptômes At Risk. Alors que Senja se replie d’abord fortement sur son monde, elle parvient à mieux se détacher de son monde imaginaire au cours de la thérapie. Les symptômes At Risk sont en régression, le traitement se concentre désormais sur des thèmes tels que l’estime de soi, la recherche d’identité et le processus de détachement de la famille nucléaire. Senja participe à la thérapie de groupe malgré ses réticences initiales. Les interactions avec ses pairs l’aident à devenir plus sûre de ses compétences sociales. Ainsi, les échanges au sein du groupe lui permettent de remettre de plus en plus en question ses schémas de pensée méfiants et de réduire sa méfiance envers les autres. Elle recommence à sortir plus souvent et à investir dans ses amitiés.
Dans le cas de Jonas, une hospitalisation semble initialement nécessaire. Cependant, la famille veut d’abord essayer l’ambulatoire et les parents se déclarent prêts à fournir les soins accrus dont leur fils a besoin. La mère se fait dispenser de travail et le père réduit son temps de travail. Des rendez-vous réguliers ont lieu deux fois par semaine dans le cadre d’une prise en charge ambulatoire. Le traitement par aripiprazole et lorazépam permet d’atténuer la sévérité des symptômes. Jonas présente encore des pertes cognitives dans les fonctions exécutives et la concentration, il suit régulièrement l’entraînement cognitif et montre de premiers petits progrès. Lorsque les symptômes sont suffisamment stabilisés, il parvient désormais à suivre une scolarité réduite, le contact avec les enfants de son âge est très important pour lui et contribue à un sentiment de normalité.
Messages Take-Home
- Des études ont montré que le dépistage et le traitement précoces améliorent considérablement le pronostic des troubles psychotiques. En cas de suspicion de développement psychotique, il est donc important de consulter rapidement des spécialistes.
- Pour les personnes atteintes pour la première fois, la priorité est donnée au traitement symptomatique. Un traitement médicamenteux à base d’antipsychotiques est généralement nécessaire.
- En cas de symptômes At Risk, une psychothérapie axée sur la psychoéducation, la gestion des symptômes et les troubles comorbides est recommandée.
- Pour motiver les jeunes concernés à suivre un traitement, il est important de mettre en place des programmes thérapeutiques adaptés à leur âge et répondant à leurs besoins spécifiques.
Littérature :
- Bertolote J, McGorry P : Intervention précoce et rétablissement pour les jeunes atteints de psychose précoce : déclaration de consensus. Br J Psychiatry Suppl 2005 ; 48 : s116-119.
- Correll CU, et al : Research in people with psychosis risk syndrome : a review of the current evidence and future directions. J Child Psychol Psychiatry 2010 ; 51(4) : 390-431.
- Fusar-Poli P, et al : Lessons learned from the psychosis high-risk state : towards a general staging model of prodromal intervention. Psychol Med 2014 ; 44(1) : 17-24.
- Schmidt SJ, et al : EPA guidance on the early intervention in clinical high risk states of psychoses. Eur Psychiatry 2015 ; 30(3) : 388-404.
- Maric NP, et al : Survey of the European Psychiatric Association on the European status and perspectives in early detection and intervention in at-risk mental state and first-episode psychosis. Early Interv Psychiatry 2018 ; doi : 10.1111/eip.12682. [Epub ahead of print]
- Pagsberg, AK, et al : La non-réponse précoce à la médication antipsychotique chez les adolescents souffrant d’un premier épisode de psychose est un prédicteur fiable de non-réponse ultime et de non-rémission : résultats de l’essai TEA de 12 semaines. In : Early Intervention In Psychiatry 1999 ; 12 : 88.
- Myrto, et al. 2015 [exakte Q-Beschreibung fehlt]
- Armando M, Pontillo M, Vicari S : Psychosocial interventions for very early and early-onset schizophrenia : a review of treatment efficacy. Curr Opin Psychiatry 2015 ; 28(4) : 312-323.
- Baker K, Howell C, Findling RL : Tendances actuelles du traitement de la psychose chez les jeunes atteints de schizophrénie. Curr Opin Psychiatry 2016 ; 3(1) : 1-14.
- Pinquart M, Oslejsek B, Teubert D : Efficacité de la thérapie systémique sur les adultes atteints de troubles mentaux : une méta-analyse. Psychother Res 2016 ; 26(2) : 241-257.
- Velthorst E, et al. : Périodes de changement potentiellement importantes dans le développement du fonctionnement social et du rôle chez les jeunes à haut risque clinique de psychose. Dev Psychopathol 2018 ; 30(1) : 39-47.
- Bechdolf A, et al : Preventing progression to first-episode psychosis in early initial prodromal states. Br J Psychiatry 2012 ; 200(1) : 22-29.
- McGorry PD, et al : Randomized controlled trial of interventions for young people at ultra-high risk of psychosis : Twelve-month outcome. J Clin Psychiatry 2013 ; 74(4) : 349-356.
- Miklowitz DJ, et al : Family-Focused Treatment for Adolescents and Young Adults at High Risk for Psychosis : Results of a Randomized Trial. J Am Acad Child Adolesc Psychiatry 2014 ; 53(8) : 848-858.
- Schultze-Lutter F, Koch E : Schizophrenia Proneness Instrument, Child and Youth Version (SPI-CY). Rome : Giovanni Fioriti Editore, 2010.
- Miller TJ, et al. : Évaluation prodromique avec l’entretien structuré pour les syndromes prodromiques et l’échelle des symptômes prodromiques : validité prédictive, fiabilité interjuges, et formation à la fiabilité. Schizophrenia Bulletin 2003 ; 29(4) : 703-715.
InFo NEUROLOGIE & PSYCHIATRIE 2019 ; 17 (3) : 8-12