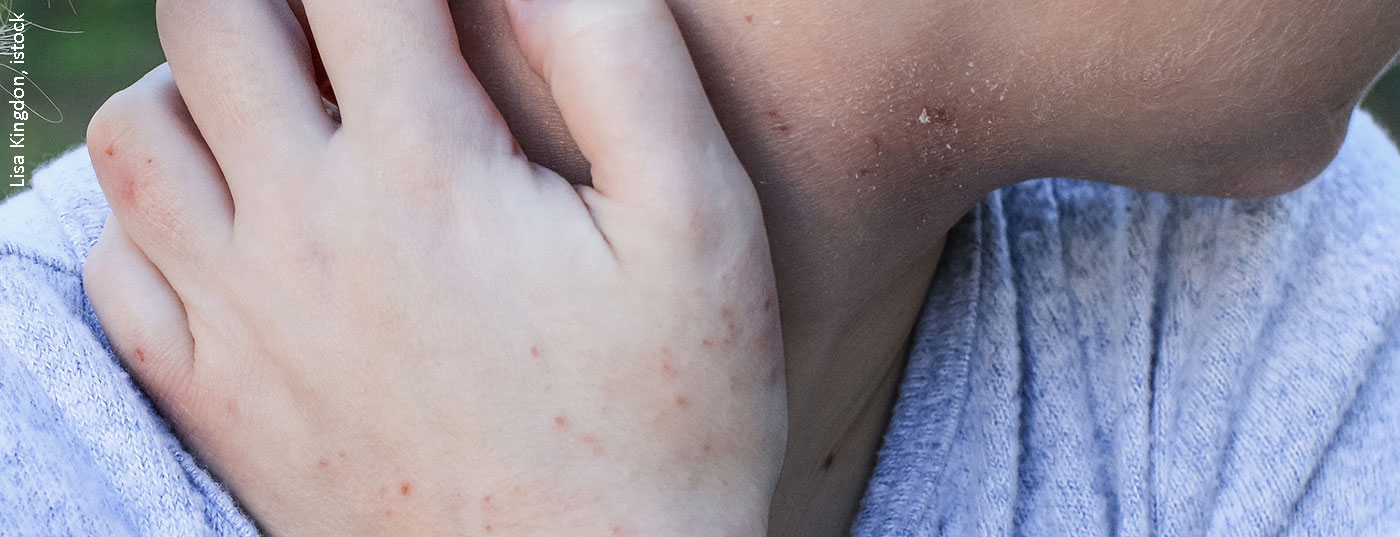
Chez les patients adultes atteints de dermatite atopique modérée à sévère, un traitement à long terme par le baricitinib, un inhibiteur de JAK, a permis de maintenir les améliorations obtenues après 16 semaines pendant 68 semaines, selon de nouvelles données. Une analyse groupée de plusieurs études randomisées contrôlées, également publiée récemment, a en outre démontré un profil de sécurité avantageux.
Les produits biologiques et les inhibiteurs de JAK, contrairement à la cortisone ou à la ciclosporine, agissent de manière ciblée sur certaines cascades d’activation du système immunitaire. Cela explique son efficacité élevée et son profil d’effets secondaires relativement favorable, ce qui est important compte tenu de l’évolution chronique et récidivante de la dermatite atopique. Le baricitinib (Olumiant®), inhibiteur sélectif de la Janus kinase (JAK) par voie orale, a été approuvé en Suisse en février 2021 pour le traitement des patients adultes atteints de dermatite atopique modérée à sévère. Il s’agit à ce jour du premier inhibiteur JAK oral pour le traitement de la dermatite atopique. Au sein de la voie de signalisation intracellulaire, les JAK phosphorylent et activent les transducteurs de signal et les activateurs de transcription (STAT), qui à leur tour activent l’expression des gènes au sein de la cellule. Le baricitinib module ces voies de signalisation en inhibant partiellement l’activité enzymatique de JAK1 et JAK2, réduisant ainsi la phosphorylation et l’activation des STAT.
Les inhibiteurs JAK bloquent simultanément plusieurs cytokines
La physiopathologie de la dermatite atopique est complexe, une réponse immunitaire de type 2 médiée par des lymphocytes Th2 activés jouant un rôle essentiel. Les facteurs déclencheurs possibles sont les allergènes, les composants microbiens ou d’autres antigènes environnementaux. La voie de signalisation JAK-STAT joue un rôle crucial dans la signalisation des cytokines. Lorsqu’une cytokine se lie au domaine extracellulaire de son récepteur, les molécules JAK activent les facteurs de transcription intracellulaires qui contrôlent la lecture des gènes dans le noyau cellulaire [1]. Le mécanisme d’action des inhibiteurs de JAK dans la dermatite atopique repose sur l’inhibition de nombreuses cytokines qui jouent un rôle central dans la pathogenèse. Le baricitinib inhibe sélectivement les kinases Janus JAK1 et JAK2. Les signaux des cytokines clés adaptatives et innées IL-4, IL-13, IL-22, IL-31, TSLP, IFN-γ et IL-6 sont transmis via JAK1 et JAK2 est nécessaire à la fonction du récepteur IL-5, requis lors du recrutement des granulocytes éosinophiles [2]. Jusqu’à présent, les inhibiteurs de JAK ont particulièrement convaincu par un soulagement très rapide des démangeaisons, avec une nette amélioration dès la semaine 1 après le début du traitement [3].
Une étude d’extension montre que le barictinib reste efficace pendant 68 semaines
L’efficacité et la sécurité du baricitinib sur une période de 16 semaines chez des patients âgés de plus de 18 ans atteints de dermatite atopique* modérée à sévère ont été démontrées, entre autres, dans les études BREEZE-AD1 et -AD2 [3]. Les participants à l’étude avaient auparavant présenté une réponse insuffisante ou une intolérance aux médicaments topiques. Olumiant® a été utilisé en monothérapie ou en association avec des corticostéroïdes topiques (TCS). Afin d’étudier les effets à long terme chez les adultes, une étude d’extension basée sur BREEZE-AD1 et -AD2 a été réalisée. Ceux qui ont répondu complètement ou partiellement au traitement dans ces deux études préliminaires ont été inclus dans l’étude multicentrique en double aveugle BREEZE-AD3 pour 52 semaines supplémentaires (tableau 1) [3,4]. Les patients ayant un score vIGA-AD de 0 ou 1 et ne nécessitant pas de traitement d’urgence ont été considérés comme des répondeurs complets. Le critère correspondant pour les répondeurs partiels était vIGA-AD 2 et ne nécessitait pas non plus de traitement d’urgence. Comme dans les études précédentes, les participants à l’étude ont reçu du baricitinib 2 mg (n=54) ou 4 mg (n=70).
* IGA ≥3, EASI ≥16 et BSA ≥10%.
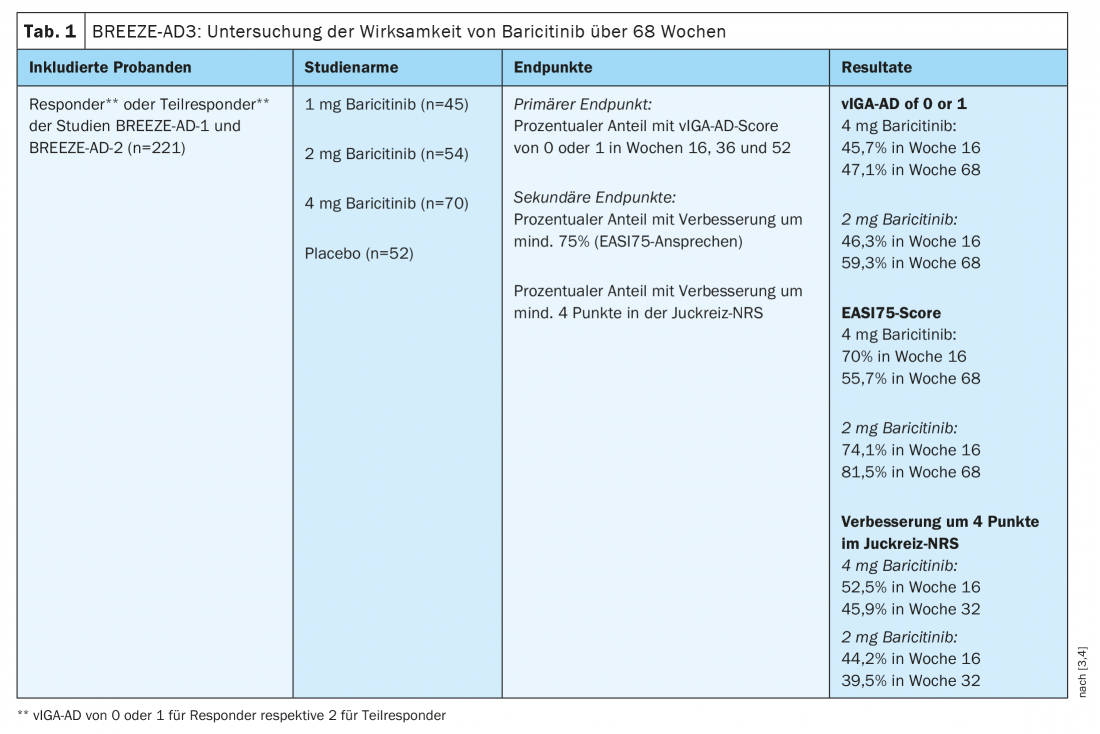
Dans le groupe traité par 4 mg, l’AD vIGA s’est avérée stable pendant toute la durée de l’étude sous traitement continu. A la semaine 16, 45,7% des patients avaient un score de 0 ou 1, et à la semaine 68, ce score était de 47,1%. Un total de 70,0% des participants ont obtenu une réponse EASI75 à la semaine 16, alors que ce pourcentage était de 55,7% à la semaine 68. Une réduction du prurit d’au moins quatre points sur l’échelle de classement numérique (NRS) a été documentée chez 52,5% des participants à l’étude à la semaine 16 et chez 45,9% à la semaine 32. Dans le groupe 2 mg, 46,3% des patients ont atteint un vIGA-AD de 0 ou 1 à la semaine 16 et 59,3% à la semaine 68. En ce qui concerne le pourcentage de patients ayant un EASI75, il a augmenté de 74,1% à 81,5%. Une réduction des démangeaisons d’au moins 4 points dans le NRS a été enregistré à 44,2% à la semaine 16 et à 39,5% à la semaine 32.
Les données mises en commun attestent d’un profil de sécurité avantageux
Les résultats récemment publiés d’une analyse groupée de la sécurité du baricitinib chez les patients adultes atteints de dermatite atopique sont basés sur 8 essais cliniques randomisés (tab. 2) [3,5]. Les données de six ECR en double aveugle (NCT02576938, BREEZE-AD-1, BREEZE-AD-2, BREEZE-AD-4, BREEZE-AD-5, BREEZE-AD-7) et de deux études d’extension (BREEZE-AD-3, BREEZE-AD-6) ont été incluses. Les résultats montrent une fréquence d’événements indésirables graves comparable à celle du placebo. Les effets indésirables liés au traitement les plus fréquemment rapportés sont la rhinopharyngite, les céphalées, ainsi que l’augmentation des créatines phosphokinases et la diarrhée. Au cours des 16 premières semaines, une augmentation des infections à herpès simplex a été enregistrée par rapport au placebo, mais rien n’indique qu’un traitement continu par baricitinib soit associé à une augmentation de l’incidence des infections à herpès. En outre, il n’y a pas eu d’augmentation des infections cutanées nécessitant un traitement antibiotique, ni d’augmentation des événements cardiovasculaires graves ou des problèmes de conjonctivite.
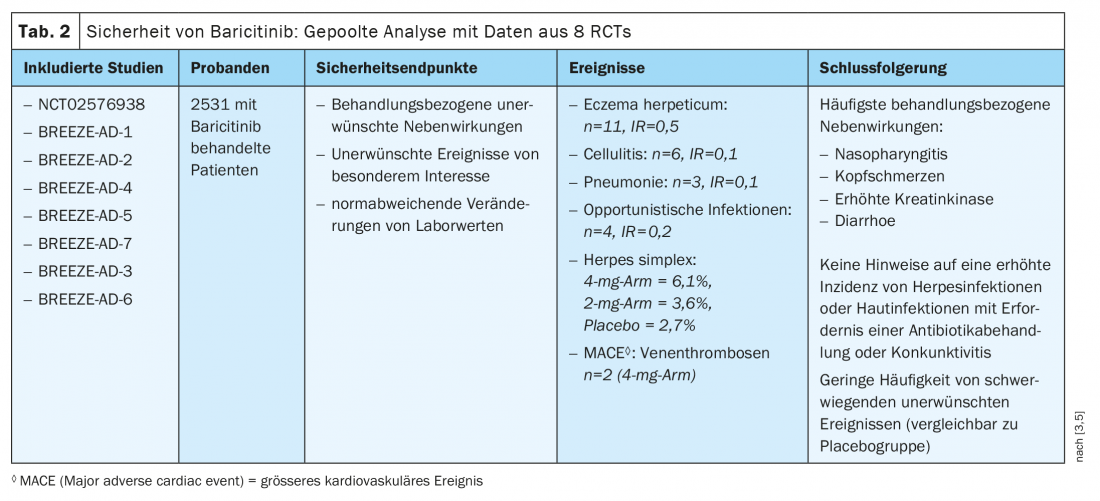
En résumé, les données de l’étude BREEZE AD-3 et l’analyse groupée de l’innocuité confirment que le baricitinib est une alternative thérapeutique systémique valable chez les adultes atteints de dermatite atopique, en particulier pour les patients qui préfèrent une forme orale. L’efficacité et la sécurité du baricitinib chez les enfants et les adolescents sont actuellement évaluées dans l’étude BREEZE-AD-PEDS.
Littérature :
- Solimani F, Hilke FJ, Ghoreschi K : Pharmacology of Janus kinase inhibitors. Dermatologue 2019 ; 70 (12) : 934-941.
- Lauffer F, Biedermann T : Dtsch Arztebl 2021 ; 118(24) : [24]; DOI : 10.3238/PersDerma.2021.06.18.04
- Melo A, et al. : Baricitinib pour le traitement de la dermatite atopique. Journal of Dermatological Treatment 2021, https://doi.org/10.1080/09546634.2021.1967268
- Silverberg JI, et al : Long-term efficacy of baricitinib in adults with moderate to severe atopic dermatitis who were treatment responders or par- tial responders : an extension study of 2 randomized clinical trials. JAMA Dermatol. 2021;157(6) : 691-699.
- Bieber T, et al : Pooled safety analysis of baricitinib in adult patients with atopic dermatitis from 8 randomized clinical trials. J Eur Acad Dermatol Venereol. 2021;35(2) : 476-485.
DERMATOLOGIE PRATIQUE 2021 ; 31(5) : 38-40