Lors de la 96e assemblée annuelle de la SSDV à Bâle, il a parfois été question d’infections cutanées d’origine bactérienne. Les antibiotiques restent des options thérapeutiques de premier choix, tant pour l’érysipèle que pour la furonculose. En outre, il faut réduire le risque de récidive en s’attaquant également aux facteurs prédisposants. Dans tous les cas, il est essentiel de connaître précisément la pathogenèse.
(ag) Le British Medical Journal a publié en 1937 la première étude activement contrôlée sur un agent antibactérien (Prontosil®), dans le traitement de l’érysipèle. C’est ainsi que le premier antibiotique synthétique a été mis sur le marché. Deux ans plus tard, Gerhard Domagk a reçu le prix Nobel pour la découverte de l’effet antibactérien du sulfonamide. Mais quelle est la situation actuelle en matière de diagnostic et de traitement des infections cutanées telles que l’érysipèle ou la furonculose ? Stefano Bassetti, de l’hôpital cantonal d’Olten, dans son exposé à la 96e assemblée annuelle de la SSDV.
L’érysipèle est défini comme une infection des couches supérieures de la peau (épiderme, derme), sans envahissement des tissus sous-cutanés. La cause principale est le streptocoque β-hémolytique du groupe A (et G). La cellulite est une infection qui touche également les tissus sous-cutanés. Le staphylocoque doré, par exemple, peut en être la cause. Aux États-Unis, les deux termes “cellulite” et “érysipèle” sont souvent utilisés comme synonymes.
Selon une étude [1], outre un érysipèle passé et une perturbation de la barrière cutanée, une tinea pedis interdigitalis, un œdème chronique des jambes, mais aussi l’obésité sont par exemple des facteurs de risque d’érysipèle (sur les jambes). “La vulnérabilité d’un hôte pourrait également être liée à son patrimoine génétique, ce qui fait également l’objet d’études [2]”, ajoute-t-il. “Les facteurs de risque significatifs pour les formes chroniques et récidivantes d’érysipèle incluent les maladies de peau, l’insuffisance veineuse et le lymphœdème. Ces derniers représentaient le facteur de risque de récidive le plus évident [3]”.
Antibiotiques et plus
Un épisode récurrent est traité comme le premier, avec des antibiotiques. En outre, la tinea pedis interdigitalis doit également être traitée et la peau doit rester bien hydratée (éviter la sécheresse et les gerçures). Les œdèmes sous-jacents, quelle que soit leur nature, doivent être réduits. “Malheureusement, tant les ulcères veineux que les lymphœdèmes très prononcés et les insuffisances veineuses chroniques de haut grade exigent des classes de compression élevées lors de l’utilisation de bas de contention (III-IV), ce qui détériore l’observance. Il n’est donc pas rare que les bas finissent au placard, alors qu’ils seraient si importants pour prévenir de nouvelles récidives d’érysipèle”, explique le professeur Bassetti.
L’antibiothérapie prophylactique a montré un effet contre les récidives dans une étude récente [4], mais uniquement tant que l’antibiotique (pénicilline V) était administré. Elle pourrait être utilisée pour certains patients bien sélectionnés, selon lui.
La furonculose est-elle de nouveau “à la mode” ?
En raison de la forte augmentation de l’incidence et du nombre d’hospitalisations dues à S. aureus, les furoncles font l’objet d’un regain d’intérêt ces dernières années [5]. Mais la question est : pourquoi l’incidence augmente-t-elle ?
- Il existe une épidémie mondiale de SARM dits “associés à la communauté” (Staphylococcus aureus résistant à la méthicilline, CA-MRSA), que l’on trouve en dehors du système de santé.
- Il existe une association entre le CA-MRSA et la leucozidine de Panton-Valentine (PVL).
Les infections à SARM-CA se manifestent principalement au niveau de la peau et des tissus mous, généralement sous forme de furoncles. La majorité des furoncles aux États-Unis sont dus au SARM-CA, les chiffres d’incidence mentionnés ci-dessus sont donc le reflet de cette épidémie. En Europe, les prévalences de CA-MRSA dans la furonculose sont nettement inférieures.
Le PVL, quant à lui, est une toxine (facteur de virulence de S. aureus) qui peut entraîner des furoncles récurrents et qui a un lien avec les pneumonies nécrosantes. Les CA-MRSA sont majoritairement associés aux PVL.
Les facteurs de risque possibles pour le CA-MRSA sont les voyages dans des régions endémiques (par exemple aux États-Unis) et éventuellement le contact avec des animaux (vétérinaires). Une étude récente [6] menée auprès de 340 vétérinaires suisses a conclu que pas moins de 3,8% étaient porteurs de SARM nasaux. Il pourrait donc s’agir d’un risque professionnel. “Une étude menée à l’Hôpital cantonal de Lucerne montre que les MRSA représentent 23% des cas : Environ 23% des SARM sont des SARM-CA”, a expliqué le professeur Bassetti.
Le principal facteur prédisposant à la furonculose est la colonisation nasale par S. aureus. Les autres maladies prédisposantes sont le diabète sucré, les maladies atopiques et les déficits immunitaires rares (granulomatose chronique, syndrome de Job, Chédiak-Higashi, Wiskott-Aldrich). La figure 1 illustre un algorithme possible d’évaluation de la furonculose.
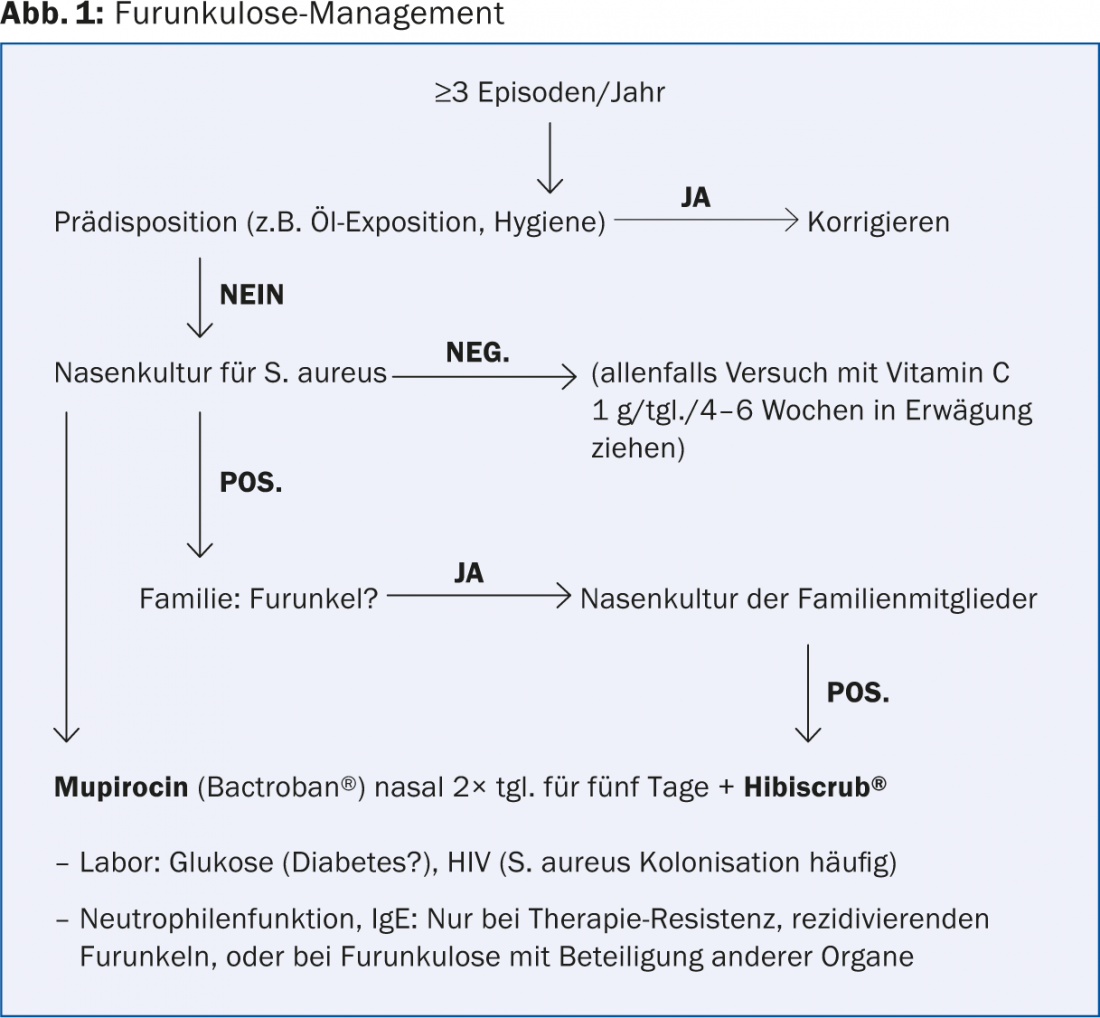
Source : “Therapie von chronisch-reidivierenden Pyodermien”, exposé présenté lors de la 96e assemblée annuelle de la SSDV, 4-6 septembre, Bâle
Littérature :
- Roujeau JC, et al : Les dermatomycoses chroniques du pied comme facteurs de risque de la cellulite bactérienne aiguë de la jambe : une étude cas-témoins. Dermatologie 2004 ; 209(4) : 301-307.
- Hannula-Jouppi K, et al : susceptibilité génétique à l’érysipèle/cellulite non nécrotique. PLoS One 2013 ; 8(2) : e56225. doi : 10.1371/journal.pone.0056225. Epub 2013 Feb 20.
- Inghammar M, Rasmussen M, Linder A : Erysipèles récurrents – facteurs de risque et présentation clinique. BMC Infect Dis 2014 May 18 ; 14 : 270.
- Thomas KS, et al : Pénicilline pour prévenir la cellulite récurrente des jambes. N Engl J Med 2013 May 2 ; 368(18) : 1695-1703.
- Suaya JA, et al : Incidence et coût des hospitalisations liées aux infections cutanées et des tissus mous à Staphylococcus aureus aux États-Unis de 2001 à 2009. BMC Infect Dis 2014 Jun 2 ; 14 : 296.
- Wettstein Rosenkranz, et al : Transport nasal de Staphylococcus aureus résistant à la méthicilline (SARM) chez les fournisseurs de soins vétérinaires suisses : détection de clones associés à l’élevage et aux soins. Schweiz Arch Tierheilkd 2014 Jul ; 156(7) : 317-325.
DERMATOLOGIE PRATIQUE 2014 ; 24(5) : 38-40











