Les lignes directrices actuelles de l’EULAR recommandent un traitement anti-cellules B par belimumab en complément du traitement standard dans le lupus érythémateux disséminé. Des données d’études récemment publiées montrent désormais que le belimumab présente également un avantage clinique avéré dans le cas de la néphrite lupique. Ceci est très important, car l’inflammation des reins est une manifestation redoutable de la poussée de lupus et les options de traitement actuelles ne sont pas suffisantes.
Le lupus érythémateux disséminé (LED) est une maladie auto-immune inflammatoire chronique qui évolue généralement par poussées. Les manifestations cliniques sont caractérisées par une grande hétérogénéité et peuvent toucher différents organes (peau, poumons, cœur, SNC, muscles/articulations, reins). Au cours des deux dernières années, d’importantes nouveautés sont apparues dans le domaine de la classification et du traitement du LED. Selon la classification EULAR/ACR 2019 [1], un résultat ANA positif est obligatoire pour poser le diagnostic de LED, en outre, un patient doit également obtenir ≥10 points sur l’échelle correspondante. Les manifestations cliniques et les critères immunologiques sont pondérés différemment et ne s’appliquent que si d’autres causes ne peuvent pas mieux les expliquer. Avec une sensibilité de 96,1% et une spécificité de 93,4%, ce système de diagnostic est très pertinent.
Gestion moderne du LED : approche “treat-to-target
Au cours des dernières décennies, la compréhension croissante des mécanismes pathologiques immunologiques a permis des progrès dans le traitement, ce qui a considérablement amélioré l’espérance de vie des patients atteints de LED. En plus d’assurer la survie à long terme, l’objectif est de réduire les lésions organiques et d’améliorer la qualité de vie. Pour cela, il faut un traitement cohérent et des évaluations régulières de l’activité de la maladie. Dans la mise à jour des recommandations de l’EULAR [2], l’hydroxychloroquine est recommandée chez tous les patients atteints de LED, à une dose maximale de 5 mg/kg de poids corporel. Pendant le traitement d’entretien, l’utilisation de glucocorticoïdes doit être limitée à moins de 7,5 mg/jour (équivalent prednisone), voire supprimée si possible. Il est conseillé d’avoir recours à un stade précoce aux agents immunosuppresseurs que sont le méthotrexate, l’azathioprine et le mycophénolate. Avec les médicaments biologiques, de nouvelles classes de substances ont fait leur entrée dans les recommandations. Jusqu’à présent, le belimumab (Benlysta®) [3] est le seul anticorps monoclonal autorisé pour l’indication du LED, le rituximab est parfois utilisé hors étiquette.
L’EULAR recommande le belimumab comme traitement add-on
Une mise à jour des recommandations de l’EULAR sur la prise en charge du LED renforce la place thérapeutique du belimumab dans le LED [2]. “Il existe un niveau élevé de preuves que le belimumab devrait être pris en compte comme traitement complémentaire chez les patients qui ne répondent pas suffisamment au traitement standard”, résume le professeur Andreas Schwarting, de l’Université Johannes Gutenberg de Mayence (Allemagne), à l’occasion du congrès annuel de la DGIM. Le belimumab est un anticorps monoclonal dirigé contre le facteur d’activation des cellules B, qui possède des propriétés immunosuppressives sélectives. En se liant à la protéine soluble de stimulation des lymphocytes B humains BLyS (“soluble human B lymphocyte stimulating protein”), la durée de vie des lymphocytes B CD20+ et des plasmocytes est raccourcie. Des taux élevés de BLyS sont une constatation physiopathologique chez les patients atteints de lupus érythémateux disséminé et d’autres maladies auto-immunes.
Étude BLISS-LN : le belimumab est également efficace dans la néphrite lupique
Des titres élevés d’anticorps anti-ADNdb sont considérés comme un facteur prédictif important du développement de la néphrite lupique. “Les données d’une étude open-label à long terme montrent que sous belimumab, les titres d’anticorps anti-ADNdb peuvent être réduits jusqu’à 90%” [4,5]. La néphrite lupique est une inflammation des reins causée par le LED, qui survient chez 25 à 60% des patients atteints de LED [6]. Il y a un besoin d’améliorer les possibilités thérapeutiques. L’atteinte rénale est l’une des manifestations organiques les plus graves, dont l’évolution met souvent la vie en danger. Chez 10 à 30 % des patients atteints de néphrite lupique, une maladie rénale nécessitant une dialyse se développe malgré un traitement standard. Une étude de phase III (BLISS-LN) publiée en 2020 montre que le blocage des BLyS/BAFF par le belimumab est également utile dans le cas de la néphrite lupique. Il a été démontré que le belimumab, en plus du traitement classique du lupus par immunosuppresseurs (mycophénolate/cyclophosphamide/azathioprine généralement associés à des glucorticoïdes), entraîne une amélioration significative de la récupération de la fonction rénale et de la mortalité.
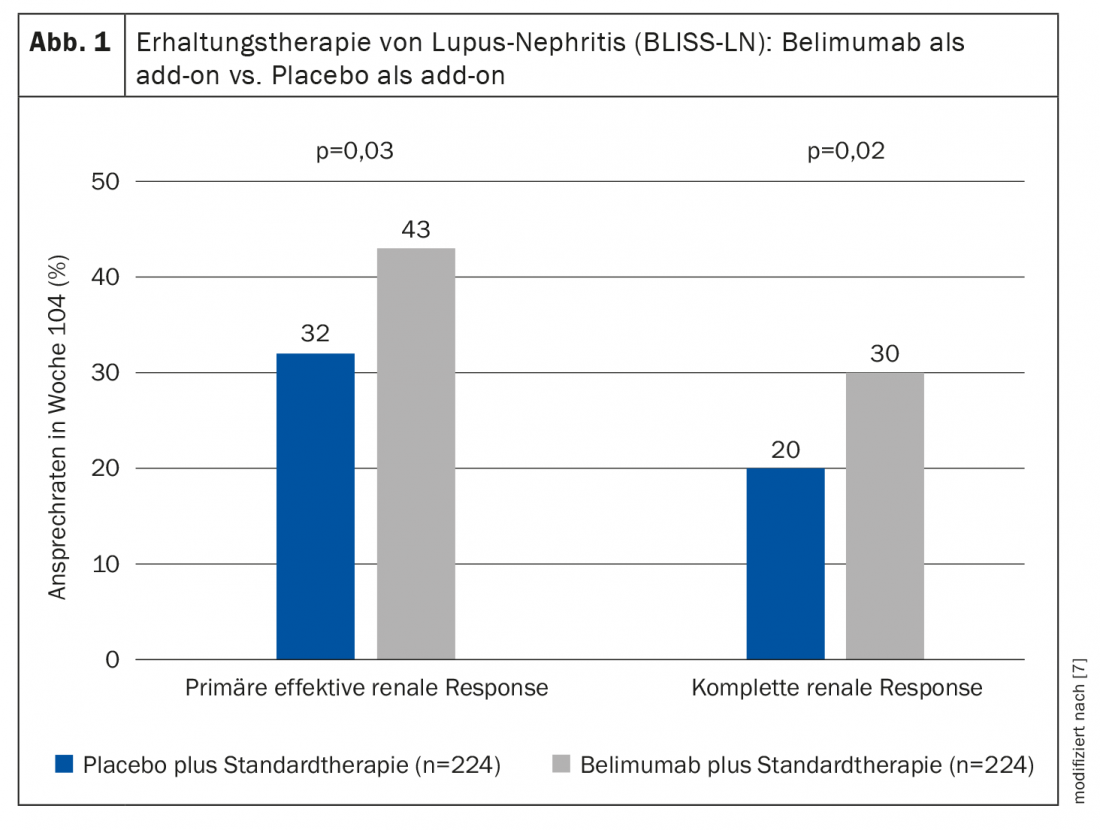
Dans cette étude multicentrique en double aveugle et contrôlée par placebo, des adultes atteints de néphrite lupique active confirmée par biopsie ont été randomisés dans le bras de l’étude consacré au belumimab (n=224) ou au placebo (n=224) en plus du traitement standard [7]. Les patients de la condition expérimentale ont reçu du belimumab par voie intraveineuse à une dose de 10 mg par kg de poids corporel comme add-on au traitement standard. Le critère d’évaluation principal était une réponse rénale efficace, définie comme une amélioration de l’excrétion urinaire des protéines (protéine urinaire:créatinine ≤0,7) et de la capacité de filtration rénale (taux de filtration glomérulaire/eGFR ≥60 ml/min/1,73 m2 ou diminution du eGFR* de moins de 20% par rapport au eGFR avant la néphrite). A la semaine 104, un nombre nettement plus élevé de patients du groupe belimumab ont satisfait au critère d’évaluation principal (43% vs. 32% ; odds ratio, 1,6 ; intervalle de confiance à 95% [KI], 1,0 à 2,3 ; p=0,03) (fig. 1). Le principal critère d’évaluation secondaire, la rémission rénale complète , a également été atteint (30% vs 20% ; odds ratio, 1,7 ; IC 95%, 1,1 à 2,7 ; p=0,02). Le risque d’événement rénal ou de décès était plus faible chez les patients recevant le belimumab que chez ceux recevant le placebo (hazard ratio, 0,51 ; IC à 95%, 0,34 à 0,77 ; p=0,001). Le profil de sécurité du belimumab était conforme à celui des études précédentes.
Congrès : Réunion annuelle de la DGIM 2021
Littérature :
- Aringer M, et al. : 2019 European League Against Rheumatism/American College of Rheumatology Classification Criteria for Systemic Lupus Erythematosus. Arthritis & Rheumatology 2019 ; 71(9) : 1400-1412.
- Fanouriakis A, et al : 2019 update of the EULAR recommendations for the management of systemic lupus erythematosus. Ann Rheum Dis 2019 ; 78 : 736-745.
- Swissmedicinfo : information sur les médicaments, www.swissmedicinfo.ch (dernière consultation 09.06.2021)
- Schwarting A : LED et maladie des tissus connectifs. Andreas Schwarting, réunion annuelle de la DGIM, 19.04.2021
- Wallace DJ, et al : Sécurité et efficacité du belimumab plus traitement standard pendant jusqu’à 13 ans chez les patients atteints de lupus érythémateux disséminé. Arthrite rhumatismale 2019
- Hanly JG, et al : The frequency and outcome of lupus nephritis : results from an international inception cohort study. Rheumatology (Oxford) 2016 ; 55 : 252-262.
- Furie R, et al : Two-Year, Randomized, Controlled Trial of Belimumab in Lupus Nephritis. N Engl J Med 2020 ; 383 : 1117-1128.
HAUSARZT PRAXIS 2021 ; 16(7) : 30-32 (publié le 28.6.21, ahead of print)