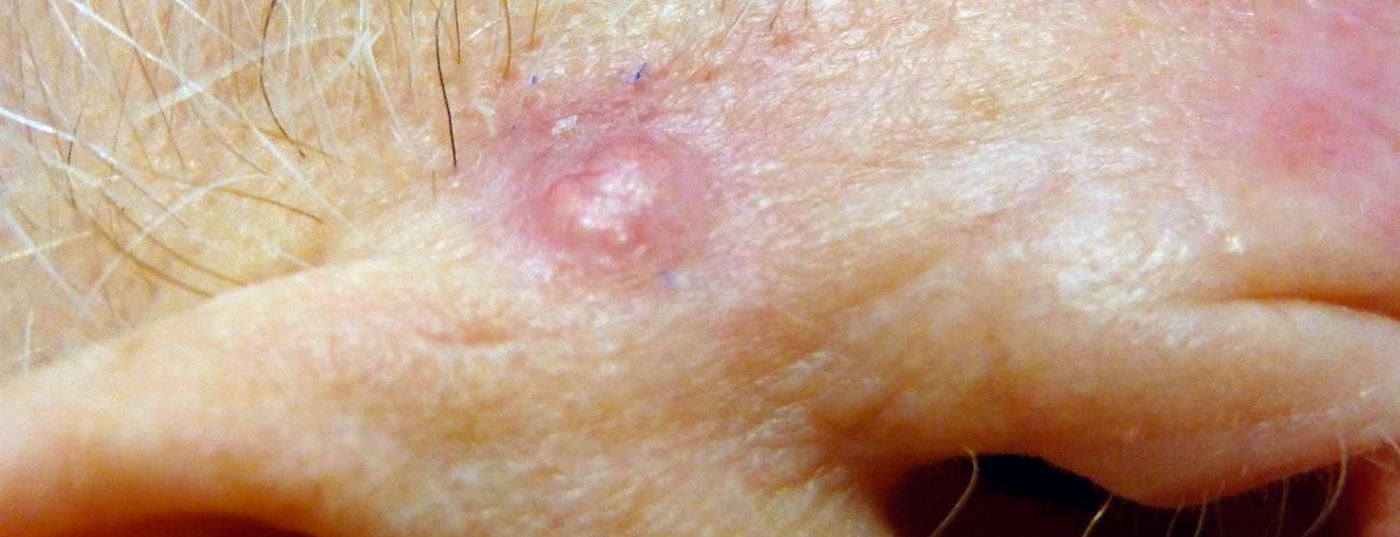
Les résultats d’études à long terme confirment le succès thérapeutique durable de l’imiquimod, un agoniste des récepteurs Toll-like, dans le domaine d’indication des petits carcinomes basocellulaires superficiels. Un dépistage et un traitement précoces sont essentiels pour l’évolution de cette forme fréquente de cancer de la peau blanche.
En Europe centrale, le carcinome basocellulaire (CBC) est le sous-type le plus courant de cancer de la peau non mélanocytaire, avec une prévalence d’environ 80%. Les 20% restants se répartissent entre les carcinomes épidermoïdes et leur précurseur, les kératoses actiniques [1]. Outre la prédisposition génétique (type de peau claire), l’exposition aux UV de la peau par une exposition excessive au soleil est un facteur étiopathogénique important. Alors que l’ablation chirurgicale est le traitement de choix du CBC nodulaire et cirrhotique, le CBC superficiel peut être traité alternativement par cryothérapie, thérapie photodynamique ou crème à base d’imiquimod [2].
Taux de réussite élevé dans une étude à long terme de 5 ans
L’imiquimod, une substance appartenant à la classe des immunomodulateurs synthétiques, a donné des résultats durables dans le traitement du carcinome basocellulaire superficiel dans plusieurs études à long terme récemment publiées [3]. L’efficacité de cet agoniste des récepteurs Toll-like (TLR) repose sur des effets antiviraux, antitumoraux et immunorégulateurs [4]. La stimulation de TLR-7 et TLR-8 induit différents processus immunologiques qui jouent un rôle important dans les effets antitumoraux [5]. Les cellules dendritiques plasmacytoïdes (pDC) stimulées par les TLR jouent un rôle clé dans l’induction et la modulation des réponses immunitaires. Les DC sont des cellules présentatrices d’antigènes situées à l’interface entre le système immunitaire inné et le système immunitaire acquis, les pDC activées par TLR7 sécrétant principalement des interférons de type I (IFN-alpha/beta) [12].
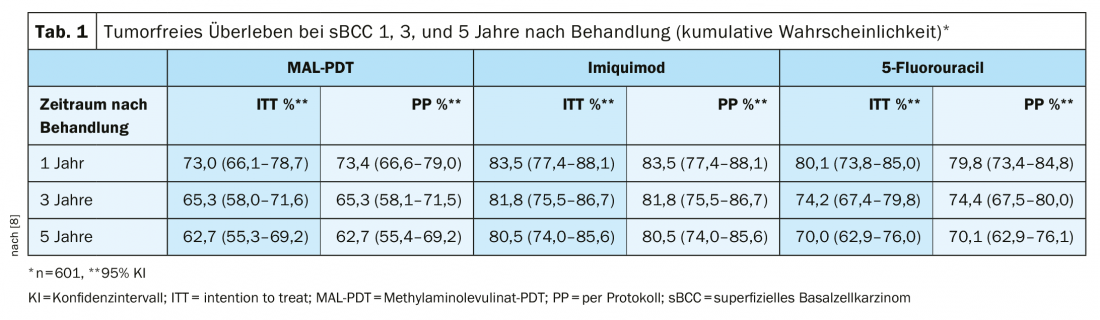
Selon la ligne directrice s2k actuelle, l’utilisation de la crème Imiquimod 5% [6] est recommandée pour le traitement des carcinomes basocellulaires superficiels, en particulier en cas de contre-indications à l’ablation chirurgicale [7]. La fréquence de traitement proposée est d’une application par jour, cinq jours par semaine, et la durée du traitement doit être de six semaines. Dans une étude à long terme publiée en 2018 (n=601), une proportion de 80,5% des patients atteints de sBCC primaire ont atteint une survie sans tumeur 5 ans après la ligne de base sous imiquimod 5%. Cette substance s’est donc révélée supérieure au méthyl-aminolévulinate (MAL-PDT) et au 5-fluorouracile [8] (tableau 1). Ceci est cohérent avec les résultats de Williams et al. chez les patients atteints de CBC superficial et nodulaire, où la proportion de patients ayant survécu sans tumeur 3 et 5 ans respectivement après le traitement par imiquimod était d’environ 80-85% [9].
Taux de guérison histologique élevé
Une absence totale de lésions 5 ans après le traitement a été observée dans une étude de Micali et al. a été détecté chez 77,9 à 80,4% des patients atteints de sBCC et chez 71 à 76% de ceux atteints de nBCC [10]. Les données de Williams et al. et Micali et al montrent qu’il existe des preuves que l’imiquimod est également efficace dans le BCC nodulaire [4]. L’imiquimod crème 5% est actuellement autorisé en Suisse et dans l’UE pour les adultes dans le traitement du carcinome basocellulaire superficiel d’un diamètre inférieur à 2 cm au niveau des localisations à faible risque [6,7]. Le taux de guérison histologique du sBCC est d’environ 80% [5,11].
Littérature :
- Dermatologikum Wien : cancer de la peau blanche, www.dermatologikum.at/wp-content/uploads/2018/06/weisser-hautkrebs.pdf
- Dummer R, et al. : Gestion moderne des tumeurs cutanées. Swiss Medical Forum 2017, https://medicalforum.ch
- Deinlein T : Options thérapeutiques pour les kératoses actiniques. Mise à jour. Derma 2/2019, www.oeadf.at/images/e-learning/ccDerma_0319_dfp.pdf
- de Rie M : Topical Immune-activation, Prof. Menno de Rie, PhD, MA Amsterdam UMC, EADV Madrid, 12.10.2019.
- Nägeli M, Imhof L, Läuchli S : Cancer de la peau blanche. Quelles tumeurs couper, lesquelles traiter localement, lesquelles irradier ? DERMATOLOGIE PRATIQUE 2017 ; 27(2) : 15-18, www.zora.uzh.ch
- Comité suisse des médicaments, www.compendium.ch
- Lang BM, et al. : Ligne directrice S2k sur le carcinome basocellulaire de la peau (mise à jour 2017/18), www.awmf.org
- Jansen MHE, et al : Résultats à cinq ans d’un essai contrôlé randomisé comparant l’efficacité de la photothérapie dynamique, l’imiquimod topique, et le 5-fluorouracile topique chez les patients atteints de carcinome basocellulaire superficiel. JID 2018 ; 138 : 527-533.
- Williams HC, et al : Surgery Versus 5% Imiquimod for Nodular and Superficial Basal Cell Carcinoma : 5-Year Results of the SINS Randomized Controlled Trial Trial. J Invest Dermatol 2017 ; 137 : 614-619.
- Micali G, et al : Topical pharmacotherapy for skin cancer : part II. Applications cliniques. J Am Acad Dermatol 2014 ; 70(979) : 1-12.
- Arits AH, et al : Photodynamic therapy versus topical imiquimod versus topical fluorouracil for treatment of superficial basal-cell carcinoma : a single blind, non-inferiority, randomised controlled trial. Lancet Oncol 2013 ; 14 : 647-654.
- Drobits B, Holcmann M, Sibilia M : Cellules dendritiques, récepteurs Toll-like : Effet de l’imiquimod dans le traitement des tumeurs. Spectrum Oncologie 3/2012 : 143-144.
DERMATOLOGIE PRATIQUE 2020 ; 30(3) : 31