Le besoin de soutien psycho-oncologique ne se pense pas nécessairement avec le fardeau des patients. Une approche sensible et progressive est donc indiquée pour mettre en évidence les ambivalences éventuelles.
Un diagnostic de cancer est dévastateur, tant pour le patient que pour son entourage, et entraîne de nombreux changements et défis. Il n’est donc pas surprenant que les personnes ayant reçu un diagnostic de cancer souffrent souvent d’un stress psychologique et social élevé, qui peut avoir un impact négatif à la fois sur le traitement et sur la qualité de vie. C’est pourquoi les sociétés savantes internationales recommandent d’évaluer systématiquement la charge psychosociale des patients atteints de cancer à l’aide de courts questionnaires appelés “questionnaires de dépistage”. L’objectif est d’identifier les patients présentant une charge psychosociale élevée. Cela a permis aux cliniques qui utilisent ces questionnaires d’identifier plus rapidement les patients stressés et de leur proposer un soutien psycho-oncologique à un stade précoce. L’introduction du dépistage de l’effort dans le traitement est devenue un critère de certification pour les centres de lutte contre le cancer.
Le besoin de soutien ne suit pas nécessairement la charge
Mais la recherche a montré que seule une petite partie des patients malades a recours au soutien psycho-oncologique proposé, et ce, de manière surprenante, en grande partie indépendamment de la charge qu’ils déclarent eux-mêmes. Pour comprendre ce résultat, il est important de distinguer différents types de besoins en soins. Salmon [1] a récemment attiré l’attention sur la nécessité de différencier les besoins en soins psycho-oncologiques. D’une part, il y a le besoin de soutien, qui peut être défini par le fait que les personnes atteintes de niveaux de stress élevés présentent un risque accru de développer un trouble mental au cours de leur maladie. Le fait que ces patients aient besoin de soins repose sur la perspective des experts, mais ne coïncide pas nécessairement avec la perspective des personnes concernées. Le besoin du point de vue des patients se manifeste d’une part par le souhait d’un soutien psychosocial et d’autre part par le recours effectif à un soutien psycho-oncologique au cours de la maladie. Nous pouvons donc distinguer trois types de besoins en soins :
- Besoin de soins en raison d’une charge accrue,
- le souhait exprimé de bénéficier d’un soutien sans nécessairement y recourir,
- le recours effectif à un soutien psycho-oncologique.

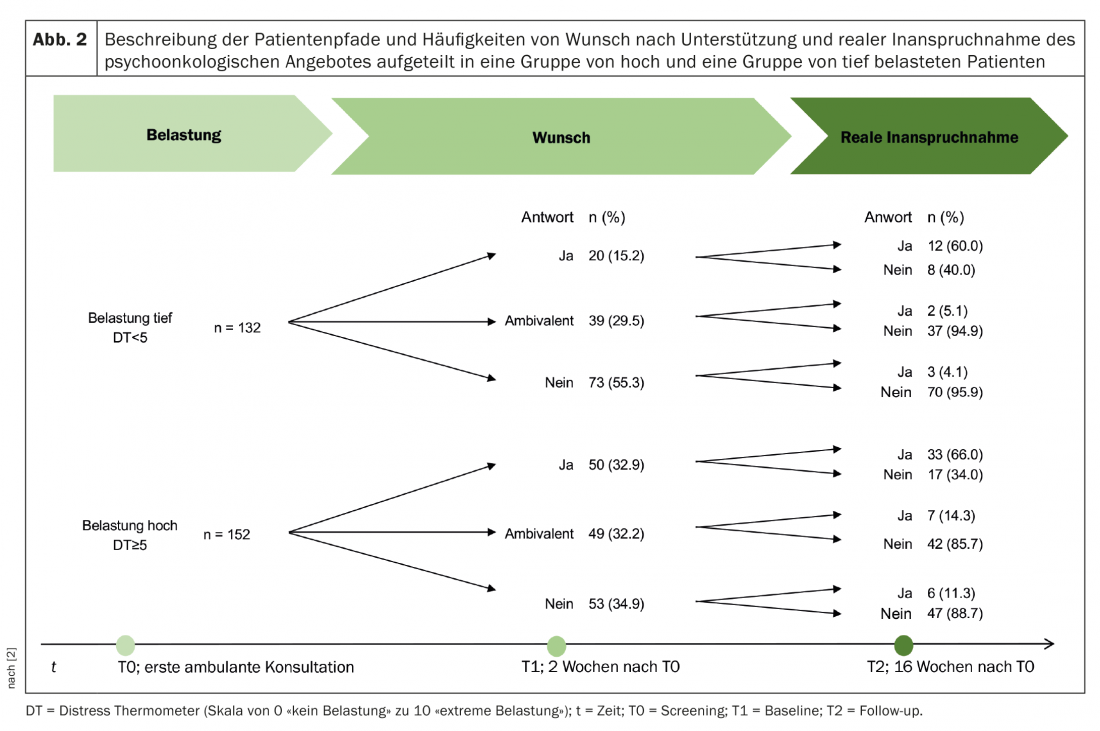
En anglais, les termes “normative need”, “felt need” et “expressed need” sont utilisés pour faire la distinction [1]. (Fig.1). Ces résultats de recherche ont été pour nous le point de départ d’un propre projet de recherche : dans le cadre d’une étude soutenue par la Ligue suisse contre le cancer, notre groupe d’étude bâlois s’est intéressé de près au thème du dépistage du stress et des besoins en soins psycho-oncologiques [2]. Les données de 333 participants à l’étude qui ont eu un premier rendez-vous ambulatoire au service d’oncologie médicale de l’hôpital universitaire et qui ont ensuite suivi un traitement oncologique ont été analysées. Au moment du premier rendez-vous, qui est généralement l’occasion de discuter en détail du traitement oncologique à venir, un peu moins de la moitié des patients présentaient des valeurs d’effort élevées (thermomètre d’effort de 5 ou plus). Du point de vue des experts, ils avaient donc besoin d’un soutien psycho-oncologique. Lorsque les patients eux-mêmes ont été interrogés, un tiers d’entre eux ont clairement exprimé le souhait d’être soutenus. Un autre tiers ne souhaitait pas de soutien et le troisième tiers était ambivalent à ce sujet. C’est-à-dire que plus d’un tiers des personnes ayant des niveaux de stress élevés n’ont pas souhaité recevoir de soutien et près de la moitié des patients ayant des niveaux de stress faibles ont souhaité ou pourraient souhaiter recevoir un soutien. (Fig.2) [3].
Reconnaître et comprendre l’ambivalence
Bien qu’elle soit bien connue dans la pratique clinique quotidienne, l’ambivalence des personnes concernées par le soutien psycho-oncologique n’a pas encore été étudiée scientifiquement. Le grand groupe de patients ambivalents est donc particulièrement intéressant, car il a déclaré en moyenne une charge élevée, mais n’avait pratiquement pas accepté l’offre au bout de quatre mois. Le groupe de patients ambivalents est donc un groupe qui n’a pas encore été décrit, mais que nous souhaitons mieux comprendre et atteindre.
Dans une autre analyse, qualitative cette fois, nous avons examiné les motivations des personnes concernées pour ou contre le recours à l’offre psycho-oncologique [3]. Dans les entretiens, les patients ont été invités à décrire leurs réflexions à ce sujet. Nous avons pu recenser au total 734 arguments pour ou contre un soutien psycho-oncologique et en définir 32 catégories générales. Ces 32 catégories ont pu être regroupées en quatre thèmes centraux, que les personnes interrogées se soient prononcées en faveur ou en défaveur d’un recours. Chez les patients ambivalents, on a trouvé des arguments aussi bien pour que contre le soutien psycho-oncologique, car ce groupe de patients a trouvé des motivations pour les deux voies. Un premier thème important était l’attitude générale vis-à-vis du soutien psychologique. D’autres thèmes centraux ont été le stress vécu, la gestion de la maladie ou de l’invalidité, les relations avec les proches, les relations avec les amis et la famille. la gestion de la maladie et, enfin, le soutien formel et informel vécu.
Dans l’ensemble, on a constaté un schéma différent de justifications entre les patients ambivalents et ceux qui étaient clairement pour ou contre un soutien psycho-oncologique. Pour les patients ambivalents, la situation actuelle, avec toutes les incertitudes, les craintes mais aussi les ressources disponibles, semblait particulièrement pertinente pour peser le pour et le contre. De plus, ces patients se décrivent en principe comme ouverts au soutien psycho-oncologique, ce qui constitue une distinction importante par rapport aux patients dont le non est clair. Les patients ayant répondu clairement par la négative ou par l’affirmative présentent nettement plus de justifications basées sur une attitude positive ou négative ou sur une idée claire de la manière dont ils souhaitent gérer la situation de la maladie.
Le dialogue reste central
En résumé, l’enregistrement de routine du stress est un progrès significatif dans les soins psycho-oncologiques, permettant de mieux identifier les patients stressés. Le souhait du patient peut, mais ne doit pas, correspondre à la perspective de l’expert sur le besoin de soutien. Les raisons en sont multiples. Les patients qui refusent le soutien ont souvent une attitude plutôt négative vis-à-vis du soutien psychologique. De plus, il y a un nombre considérable de patients qui sont moins affectés mais qui acceptent volontiers un soutien psycho-oncologique. Un groupe jusqu’ici peu considéré est celui des patients qui sont ambivalents. Ce groupe peut être qualifié de groupe vulnérable, avec une charge moyenne plus élevée et un faible recours au cours de l’évolution, même si l’attitude envers le soutien psycho-oncologique est souvent ouverte.
Au vu de nos résultats, nous recommandons de procéder par étapes dans la pratique clinique quotidienne pour évaluer le fardeau et le désir de soutien, en particulier l’ambivalence. La discussion du thermomètre de stress devrait servir à comprendre le stress des personnes concernées dans le contexte et à s’enquérir de leur souhait de soutien, à aborder éventuellement les attitudes négatives envers le soutien psycho-oncologique. Si les personnes concernées sont ambivalentes, il convient d’accorder une attention particulière à la question de leur stress au cours de l’évolution et de discuter du moment où un soutien psycho-oncologique est approprié. En général, il est essentiel de montrer aux personnes concernées qu’une maladie n’a pas seulement des conséquences médicales, mais aussi psychologiques et sociales, pour lesquelles des experts sont là pour les conseiller. Que ce soit pour un entretien de conseil psycho-oncologique unique ou pour une consultation plus longue, voire plus longue, vous pouvez vous adresser à nous. un soutien psychothérapeutique. Un autre résultat soutient l’importance de l’entretien : nos modèles ont montré que la recommandation d’un oncologue d’accepter le soutien psycho-oncologique est l’un des principaux prédicteurs de l’utilisation [4]. Afin d’optimiser davantage les soins psycho-oncologiques et de faciliter l’accès aux groupes de patients mal desservis, nous pensons donc que l’entretien sur le stress et le besoin de soutien ne devrait pas être remplacé, mais complété par l’utilisation de questionnaires de dépistage tels que le thermomètre de stress.
Messages Take-Home
- L’enregistrement de routine du stress des patients atteints de cancer est un progrès important dans les soins psycho-oncologiques, qui permet de mieux identifier les patients stressés.
- Le souhait des patients d’obtenir un soutien psycho-oncologique peut, mais ne doit pas, correspondre à la perspective des experts sur le besoin de soutien.
- Les patients qui refusent montrent souvent une attitude négative envers le soutien psychologique.
- Un groupe vulnérable peu considéré est ambivalent quant au recours à un soutien, même s’il a une attitude ouverte vis-à-vis du soutien psycho-oncologique.
- Dans la pratique clinique quotidienne, nous recommandons de procéder par étapes pour évaluer le fardeau et le désir de soutien, en tenant compte notamment de l’ambivalence.
- L’utilisation de questionnaires de dépistage tels que le thermomètre de stress ne doit pas remplacer l’entretien sur le stress et le besoin de soutien, mais le compléter.
Littérature :
- Salmon P, et al : Screening for psychological distress in cancer : renewing the research agenda. Psychooncology 2015 ; 24(3) : 262-268.
- Zwahlen D, et al : Comprendre pourquoi les patients atteints de cancer acceptent ou refusent un soutien psycho-oncologique : une étude observationnelle prospective incluant les points de vue des patients et des cliniciens sur la communication de la détresse. BMC Cancer 2017 ; 17(1) : 385.
- Tondorf T, et al : Focusing on cancer patients’s intentions to use psycho-oncological support : a longitudinal, mixed-methods study. Psycho-Oncology 2018 ; 1-8.
- Frey Nascimento A, et al. : Les recommandations des oncologues comptent!-Prédicteurs de la prise en charge psycho-oncologique chez les patients en oncologie. Psycho-Oncology 2018 Nov 22 [Epub ahead of print].
InFo ONKOLOGIE & HÉMATOLOGIE 2019 ; 7(1) : 6-8