Outre certains facteurs de risque et de déclenchement, le psoriasis est associé à diverses comorbidités, telles que le syndrome métabolique, les maladies cardiovasculaires et la dépression. C’est particulièrement vrai pour les patients atteints de psoriasis modéré ou sévère. Une perte de qualité de vie et une diminution de l’espérance de vie sont des conséquences possibles. Ces facteurs devraient donc être pris en compte dans la gestion de la maladie.
Le terme psoriasis vient du mot grec “psora”, qui signifie démangeaison ou encore gale [1]. Pendant longtemps, on n’a pas fait la différence entre le psoriasis et la gale causée par les acariens. La confusion avec la lèpre aurait également été fréquente. Ferdinand von Hebra (1816-1880) a été l’un des premiers à distinguer le psoriasis vulgaire de la lèpre. Jusqu’au milieu du XXe siècle, l’étiologie et la pathogenèse du psoriasis étaient inconnues, de sorte qu’aucune approche thérapeutique ciblée n’a été développée pendant longtemps. Ainsi, jusqu’à l’époque moderne, le traitement du psoriasis consistait principalement en des traitements topiques, tels que le goudron ou l’arsenic. Ce n’est qu’au XXe siècle que des traitements fondés sur des preuves ont été utilisés, comme la photothérapie, les médicaments antipsoriasiques oraux et les pommades spéciales à base de cortisone. Cependant, la véritable percée n’a eu lieu qu’à la fin du 20e siècle avec l’introduction de médicaments biologiques [2].
Des progrès révolutionnaires dans la recherche sur le psoriasis
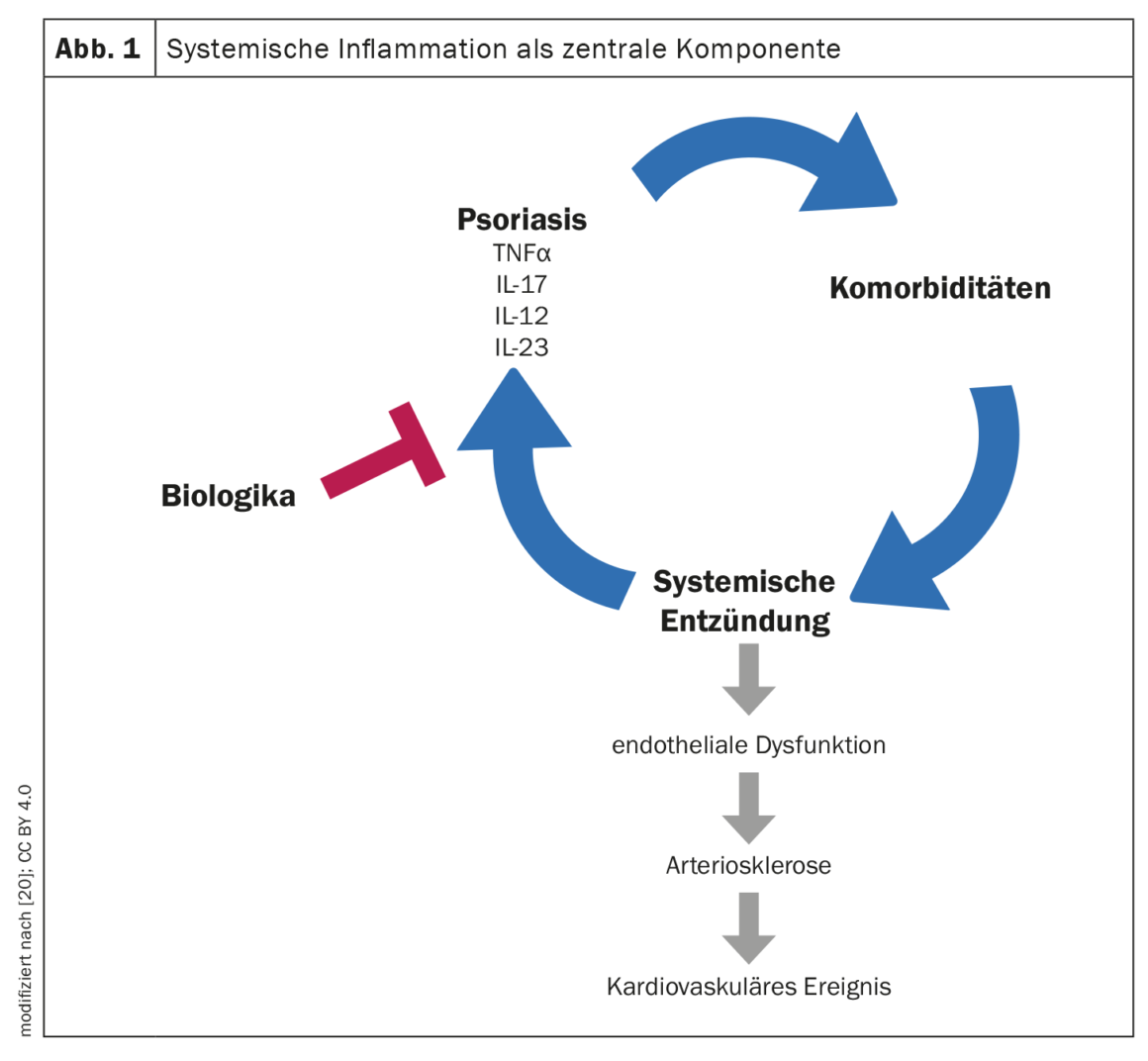
Au cours des dernières années et décennies, la recherche dans le domaine du psoriasis a fait des progrès considérables. Avec la découverte de l’importance des cytokines pro-inflammatoires, l’opinion selon laquelle le psoriasis n’est pas une simple maladie de la peau s’est imposée dans le monde scientifique. En ce qui concerne les options de traitement systémique, les choses ont beaucoup évolué depuis les débuts des inhibiteurs du TNF–α jusqu’aux anticorps anti-interleukine (IL)-17 et anti-IL-23 très puissants. Ces deux derniers groupes de médicaments sont aujourd’hui considérés comme le Saint Graal des options thérapeutiques pour le psoriasis modéré à sévère. “Ulrich Mrowietz du centre de psoriasis de Kiel à l’hôpital universitaire du Schleswig-Holstein, résume la grande portée des effets thérapeutiques de ces médicaments systémiques [3]. Comme on le sait aujourd’hui, la pathogenèse du psoriasis est dominée par les cellules pro-inflammatoires Th17 et, outre le TNF, l’IL-17 et l’IL-23 sont des cytokines centrales de la cascade inflammatoire psoriasique [4].

Mécanismes étendus de l’inflammation chronique
Outre l’arthrite psoriasique, de nombreuses comorbidités peuvent survenir, comme le syndrome métabolique, les maladies cardiovasculaires et la dépression [5]. Des études montrent que les patients atteints de psoriasis sont plus susceptibles que la moyenne de souffrir d’un syndrome métabolique et de ses composantes (obésité abdominale, dyslipidémie et hypertension artérielle) (Aperçu 1) [6,7]. Bien que tous les patients atteints de psoriasis ne soient pas obèses, la prévalence de l’obésité est plus élevée chez les patients atteints de psoriasis que dans la population générale [8]. On pense que ces associations s’expliquent notamment par des processus inflammatoires chroniques dans l’organisme [7]. Il existe des résultats montrant que l’inflammation systémique (taux de CRP élevés) est corrélée à un faible taux de cholestérol HDL et à un rapport cholestérol total/HDL élevé [9]. En tout cas, les processus inflammatoires chroniques, qui peuvent s’alimenter mutuellement, semblent jouer un rôle central [10]. Le professeur Mrowietz a souligné que le psoriasis est associé à l’inflammation des vaisseaux sanguins, ce qui favorise l’athérosclérose, qui peut finalement conduire à une crise cardiaque ou à un accident vasculaire cérébral et à une diminution de l’espérance de vie (encadré) [3]. En tant que mesure préventive, outre un mode de vie sain, la pression artérielle et les lipides sanguins doivent être régulièrement contrôlés par un médecin et traités si nécessaire.

Le stress comme facteur déclencheur significatif
En outre, les facteurs de risque tels que l’obésité et le tabagisme doivent être évités. “Car ce sont deux facteurs qui aggravent considérablement le psoriasis”, a expliqué le professeur Mrowietz [3]. Parmi les facteurs déclencheurs du psoriasis, on trouve notamment le stress, les facteurs de stress se trouvant aussi bien dans l’environnement scolaire/professionnel que dans l’environnement privé des patients. Le stress et les modifications du système nerveux central peuvent contribuer à aggraver les symptômes du psoriasis via une interaction bidirectionnelle entre le système nerveux et les cellules immunitaires de la peau [11]. Des données scientifiques montrent que les événements stressants de la vie jouent un rôle dans le déclenchement ou l’aggravation du psoriasis [12,13]. “Le stress n’est pas seulement le déclencheur d’une augmentation des plaques sur la peau”, souligne le conférencier [3]. Le stress augmente l’inflammation des vaisseaux sanguins et affecte le système nerveux central. Par la suite, des cellules inflammatoires sont mobilisées à partir de la moelle osseuse, lesquelles migrent dans le flux sanguin et favorisent finalement des modifications artériosclérotiques, par exemple au niveau des artères coronaires.

Psoriasis et dépression – un cercle vicieux
“Nous savons, grâce à des études menées dans les pays d’Europe du Nord, qu’une personne sur cinq atteinte de psoriasis souffre de dépression”, a expliqué le professeur Mrowietz [3]. Auparavant, on pensait que les troubles dépressifs s’expliquaient principalement par les expériences stigmatisantes des personnes atteintes de psoriasis. Mais ce n’est qu’un des facteurs déterminants, précise-t-il, ajoutant que “la dépression est une maladie inflammatoire”. Il existe aujourd’hui de bonnes études qui montrent que le système nerveux central présente un schéma particulier d’inflammation. Ce schéma favorise l’apparition d’une dépression. Inversement, cela signifie ceci : Si l’on connaît ce schéma, on peut mettre en place un traitement plus ciblé qui, dans l’idéal, aura également un effet positif sur la symptomatologie dépressive. “Avec les médicaments modernes, c’est possible”, explique le professeur Mrowietz [3]. C’est ce qui ressort de nombreuses études scientifiques. C’est pourquoi la connaissance de ces relations est importante pour les dermatologues : “Si vous êtes déprimé, vous êtes plus sensible au stress et le stress augmente le psoriasis. Lorsque l’on est stressé, la sécrétion de neurotransmetteurs augmente. Le système immunitaire est alors activé”, résume le professeur Mrowietz [3]. En résumé, il s’agirait d’un cercle vicieux, la stigmatisation contribuant également à mettre les personnes concernées sous stress et à renforcer le scénario inflammatoire.
Congrès : Journée mondiale du psoriasis
Littérature :
- Meffert H, Rowe E : Psoriasis Akt Dermatol 2004 ; 30 : 504-509.
- “A look at psoriasis through the ages”, Advance Spring 2011, National Psoriasis Foundation, www.psoriasis.org, (dernière consultation 19.01.2023)
- “Actualités sur la maladie du psoriasis”, Prof.
Ulrich Mrowietz, Journée mondiale du psoriasis 2022, Deutscher Psoriasis Bund et Hautnetz Leipzig/Saxe occidentale, 29.10.2022. - Volc S, Ghoreschi K : Bases physiopathologiques des thérapies systémiques du psoriasis. JDDG 2016 ; 14(6) : 557-573.
- “Actualités sur la maladie du psoriasis”, Prof. Dr. med. Michael Sticherling, Journée mondiale du psoriasis 2022, Deutscher Psoriasis Bund et Hautnetz Leipzig/Saxe occidentale, 29/10/2022.
- “S3-Leitlinie Adipositas – Prävention und Therapie”, numéro d’enregistrement 050-001, version 4. 2 (avril 2014).
- Buhles N, Lantzsch H : Psoriasis et syndrome métabolique, www.psoriasisbund.de/fileadmin/images/Ehrenamt/Wissenschaftlicher_Beirat/Seite_des_WB/Heft_1-2018_-_Psoriasis_und_metabolisches_
Syndrom_-_Dr._Nobert_Buhles_und_Dr._Hanka_
Lantzsch .pdf, (dernière consultation 19.01.2023) - Toussirot E, Gallais-Sérézal I, Aubin F : Les conditions cardiométaboliques de la maladie psoriasique. Front Immunol 2022 ; 13 : 970371.
- Eder L, et al : L’augmentation de la charge inflammatoire au fil du temps est associée à l’étendue des plaques d’athérosclérose chez les patients atteints d’arthrite psoriasique. Ann Rheum Dis 2015 ; 74(10) : 1830-1835.
- “Le psoriasis : une maladie du corps entier”,
www.weltpsoriasistag.de/wp-content/uploads/2020/
10/communiqué de presse-public_Journée mondiale du psoriasis-2020_lang.pdf, (dernière consultation 19.01.2023) - Hölsken S, et al : Fondements communs du psoriasis et de la dépression. Acta Derm Venereol 2021 ; 101(11) : adv00609.
- Patel N, et al : Psoriasis, dépression, et chevauchement inflammatoire : une revue. Am J Clin Dermatol 2017 ; 18 : 613-620.
- Mattei PL, Corey KC, Kimball AB : Impact cumulé sur le cours de la vie : preuve du psoriasis. Curr Probl Dermatol 2013 ; 44 : 82-90.
- Love TJ, et al : Prévalence du syndrome métabolique dans le psoriasis : Résultats de l’enquête nationale sur la santé et la nutrition, 2003-2006. Arch Dermatol 2011 ; 147(4) : 419-424.
- Singh S, Young P, Armstrong AW : An update on psoriasis and metabolic syndrome : A meta-analysis of observational studies. PLoS ONE 2017 ; 12(7) : e0181039.
- Langan SM, et al : Prevalence of metabolic syndrome in patients with psoriasis : a population-based study in the United Kingdom. Journal of Investigative Dermatology 2012 ; 132(3 Pt 1) : 556-562.
- Sondermann W, et al : Psoriasis, facteurs de risque cardiovasculaire et troubles métaboliques : résultats sexospécifiques d’une étude basée sur la population. J Eur Acad Dermatol Venereol 2020 ; 34(4) : 779-786.
- Davidovici BB, et al : Psoriasis et maladies inflammatoires systémiques : liens mécaniques potentiels entre les maladies de la peau et les conditions co-morbides. J Invest Dermatol 2010 ; 130 : 1785-1796.
- Liu L, et al : Le psoriasis a augmenté le risque de résultats cardiovasculaires défavorables : A new systematic review and meta-analysis of cohort study. Front Cardiovasc Med 2022 ; 9 : 829709.
DERMATOLOGIE PRAXIS 2023 ; 33(1) : 22-23 (publié le 16.2.23, ahead of print)