Le mal de dos est l’un des problèmes de santé les plus courants et peut avoir de graves conséquences économiques et psychosociales. Le médecin généraliste est souvent le premier interlocuteur des personnes concernées. Il est essentiel de classer correctement les symptômes et de reconnaître les signes d’alerte qui doivent être examinés par un spécialiste.
“Plus de 80% de la population souffre d’une lombalgie au moins une fois dans sa vie”, explique le Dr Michael Gengenbacher, directeur médical et médecin-chef, groupe RehaClinic, à l’occasion du FOMF Update Refresher à Bâle [1,2]. “C’est la deuxième raison la plus fréquente pour laquelle une personne consulte un médecin généraliste”, ajoute le conférencier. La prévalence annuelle dans la population suisse est de 20-30%, le groupe avec l’incidence la plus élevée est âgé de 35-55 ans. Les données montrent que 70 à 80% des douleurs dorsales sont localisées au niveau de la colonne lombaire [3]. Selon une étude sur l’économie de la santé, les lombalgies sont le problème de santé le plus fréquent en Suisse et la principale cause de réduction de la capacité de travail [4].
Vertébrale, spondylogène ou radiculaire ?
L’anamnèse et l’examen physique ont une valeur diagnostique importante. La mobilité, la fonction et la douleur des sections concernées de la colonne vertébrale, du bassin ainsi que des articulations et des extrémités adjacentes sont alors examinées. Cela inclut l’examen de la sensibilité de la peau, de la force musculaire et des réflexes. Les résultats des examens d’imagerie n’ont de pertinence diagnostique que dans le contexte de l’évaluation et des antécédents médicaux précédents. En fonction de l’évolution dans le temps, on parle de lombalgie aiguë (<6 semaines), subaiguë (6-12 semaines) ou chronique (>12 semaines) [5]. Les lombalgies sont divisées en différents sous-types selon des critères fonctionnels. Le syndrome lombo-vertébral (LVS) se caractérise par des douleurs dorsales exclusives. La douleur n’est pas irradiante, mais limitée à la zone de la colonne vertébrale et du bas du dos. S’il s’agit d’un syndrome lombospondylogène (irritant), les douleurs dorsales irradient vers les extrémités. Ces troubles peuvent être d’ordre moteur, vasomoteur ou végétatif. Le syndrome lombo-radiculaire (d’irritation) (ou lombo-ischialgie, “lumbago”) se caractérise par des douleurs dorsales avec une irradiation dermique (avec/sans syndrome de déficit sensitivo-moteur). Dans le cadre d’un syndrome radiculaire (irritatif), on observe des douleurs dermatomateuses radiculaires pures (avec/sans syndrome de déficit sensorimoteur). Les causes vont de la hernie discale à la sténose spinale en passant par la radiculite et d’autres pathologies possibles [1,6]. Les symptômes du syndrome radiculaire répondent souvent bien aux stéroïdes systémiques ou locaux.
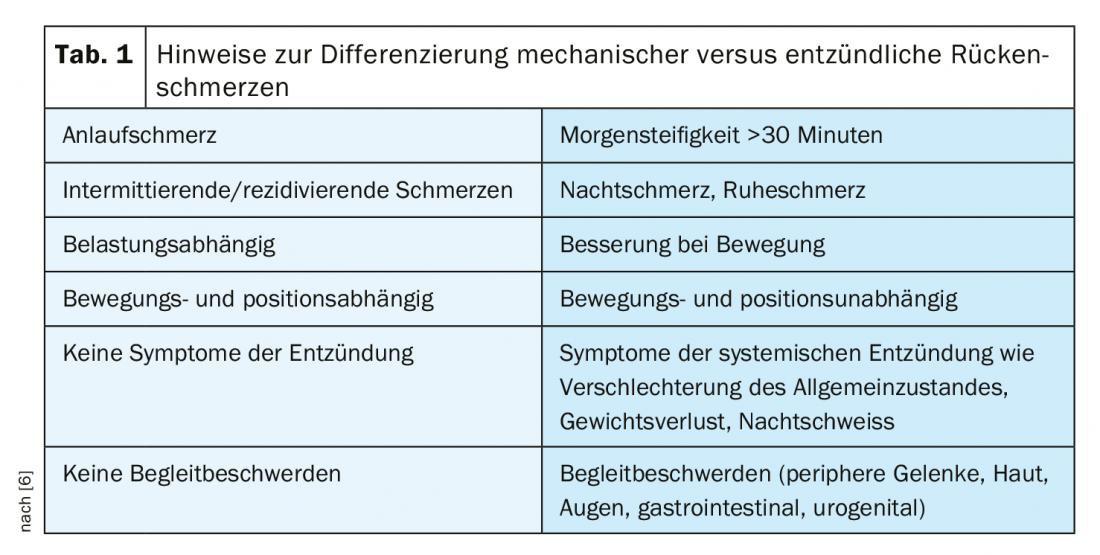
Chez un petit nombre d’adultes, les douleurs dorsales lombaires sont dues à des causes rhumatismales inflammatoires – une spondylarthropathie ou une spondylarthrite. La plupart des personnes touchées sont âgées de 40 à 45 ans et l’on suppose que l’étiopathogénie est multifactorielle. Les causes statiques et mécaniques non inflammatoires comprennent notamment les syndromes myofasciaux (dysfonctionnement douloureux des muscles), le syndrome de la facette, le syndrome SIG (syndrome de l’articulation sacro-iliaque), le spondylolisthésis, la modification dégénérative de la colonne vertébrale, la hernie discale symptomatique, l’hyérostose squelettique idiopathique diffuse (DISH) (Ligue contre le rhumatisme). Pour différencier les douleurs d’origine inflammatoire des douleurs d’origine mécanique, des examens de laboratoire complémentaires peuvent être instructifs en plus des indices anamnestiques (tab. 1) .
Quels sont les principaux avertissements et facteurs de risque ?
Le mal de dos lombaire ne constitue pas une entité pathologique, mais un symptôme de causes très diverses. Lors de l’interrogatoire anamnestique, il convient de relever, en ce qui concerne la symptomatologie, la qualité de la douleur (par ex. lancinante, sourde, électrisante) et son début (soudain ou insidieux). Y a-t-il des signes d’un processus inflammatoire ou la douleur est-elle plutôt de nature mécanique (tab. 1)? Il est également important de prendre en compte des facteurs d’influence tels que la position, la charge, l’activité et le moment de l’apparition de la douleur. La question des facteurs déclencheurs et de la durée des crises douloureuses ou d’un problème de douleur, ainsi que d’éventuelles variations diurnes, est également une information précieuse pour le diagnostic. Pour quantifier les épisodes de douleur, on peut utiliser comme outil l’échelle visuelle analogique (EVA) ou l’échelle de notation numérique (NRS).
Les “red flags” sont des signes d’alerte d’une cause organique grave de la lombalgie, qui nécessitent un examen complémentaire rapide [6]. Les critères suivants sont des signes d’alerte possibles (aperçu 1) : Âge <20 ou >50 ans, symptômes inflammatoires, problèmes internes, troubles neurologiques. La Ligue suisse contre le rhumatisme recommande, en présence de “red flags”, de recourir immédiatement et de manière ciblée à l’imagerie médicale dans le cadre du diagnostic, mais dans tous les autres cas seulement à partir de la 6e semaine après le début des douleurs. Il a été démontré que l’imagerie des douleurs dorsales n’a généralement qu’une valeur indicative limitée et qu’il existe relativement souvent des anomalies structurelles à l’IRM, même chez les personnes en bonne santé [7].

Les “drapeaux jaunes” sont des facteurs qui augmentent le risque de chronicité de la douleur [6] (aperçu 2). Il s’agit notamment d’une attitude/d’une posture négative (par exemple, la peur du handicap), d’une humeur dépressive et d’une tendance comportementale passive avec une activité réduite et un schéma peur-évitement-comportement. En ce qui concerne l’environnement social, les comportements de retrait et une famille surprotectrice ou un manque de soutien sont des aspects critiques. En ce qui concerne la situation professionnelle, le travail physiquement exigeant et le travail posté, ainsi que les problèmes sociaux ou autres sur le lieu de travail et la démotivation sont des facteurs de risque de chronicité. Les problèmes financiers peuvent également avoir un effet défavorable.

Soulager la douleur et favoriser la mobilité comme objectifs thérapeutiques
Le dos est un système très complexe composé de vertèbres, de disques intervertébraux, de ligaments, de muscles et d’un réseau dense de fibres nerveuses, indissociablement lié aux fonctions de perception et de contrôle du cerveau. Si un déséquilibre se produit à un endroit, cela peut entraîner des tensions musculaires et des douleurs à un tout autre endroit. Une tension musculaire entraîne une douleur qui, à son tour, provoque d’autres tensions et une mauvaise posture – un cercle vicieux. Si l’anxiété est impliquée, elle peut aggraver le problème, car elle augmente les tensions et les douleurs, ce qui alimente l’anxiété. Les objectifs primaires du traitement des douleurs dorsales sont le soulagement des symptômes douloureux, l’amélioration de la mobilité, de la fonction musculaire et fasciale, ainsi que la gestion de la vie quotidienne. De plus, l’objectif est d’améliorer la qualité de vie et de moduler le traitement de la douleur [1]. Plusieurs options thérapeutiques sont disponibles, dont certaines peuvent être combinées. En ce qui concerne la pharmacothérapie, les anti-inflammatoires non stéroïdiens (AINS) peuvent être utilisés à des doses moyennes à élevées, de manière brève, sélective ou non sélective, mais sont contre-indiqués à partir d’une insuffisance cardiaque NYHA II [8]. Le paracétamol n’est pas adapté aux douleurs dorsales en raison de son manque d’efficacité, comme le montre l’évaluation d’une méta-analyse [9]. En cas de dysfonctionnement musculaire et de syndrome myofascial, le méthocarbamol, un myorelaxant, a fait ses preuves [10]. En ce qui concerne les options de traitement non médicamenteux, l’utilisation de la médecine manuelle et de la thérapie par l’exercice est recommandée [1]. Parmi l’éventail des mesures de thérapie par le mouvement, les preuves les plus solides concernent la thérapie d’activation (physiothérapie active et passive). Un repos de courte durée et une décharge en cas de besoin peuvent également contribuer à soulager les symptômes.
Littérature :
- Gengenbacher M : Le symptôme principal du mal de dos, Dr. med. Michael Gengenbacher, groupe RehaClinic, présentation de transparents, FOMF Bâle 30.01.2020.
- Santos-Eggimann B, et al. : Prévalence à un an des douleurs lombaires dans deux régions suisses : estimation à partir de la population participant au projet MONICA 1992-1993. Spine 2000 ; 25(19) : 2473-2479.
- Bork H : Mal de dos non spécifique. Orthopédie et chirurgie traumatique up2date 2017 ; 12(06) : 625-641.
- Weiser, et al. : Cost of low back pain in Switzerland in 2005. Eur J Health Economy 12 : 455-467.
- Ganepour B : Maux de dos : causes, diagnostic, exercices et traitement. Clinique orthopédique des articulations, https://gelenk-klinik.de/wirbelsaeule/rueckenschmerzen-richtig-erkennen-und-behandeln.html
- Ligue suisse contre le rhumatisme : Update Rheumatologie 2019, Mal de dos : en 15 minutes au diagnostic clinique. www.rheumaliga.ch
- Luomajoki H. Six bonnes réponses : utiliser la batterie de tests pour étudier le contrôle des mouvements lombaires. Manuelle Therapy 2012 ; 16 : 220-225 Manuelle Therapy 2012 ; 16 : 220-225, www.thieme.de
- Ligne directrice nationale de soins pour le mal de dos. Bundesärztekammer (BÄK), Association fédérale des médecins conventionnés (AWMF), www.awmf.org
- Machado GC, et al : Efficacité et sécurité du paracétamol pour la douleur spinale et l’arthrose : revue systématique et méta-analyse des essais randomisés contrôlés par placebo. BMJ 2015 ; 350 : h1225.
- Emrich OMD, et al : Méthocarbamol pour les douleurs dorsales aiguës : une étude randomisée, en double aveugle, contrôlée par placebo. MMW Fortschr Med 2015 ; 157(Suppl 5) : 9-16.
PRATIQUE DU MÉDECIN DE FAMILLE 2020 ; 15(5) : 22-24