Bien que l’adrénaline soit considérée comme le traitement de choix de l’anaphylaxie, les antihistaminiques ou les corticoïdes sont beaucoup plus souvent utilisés dans les situations aiguës. Les derniers résultats de la recherche et les recommandations à ce sujet ont été discutés lors du congrès annuel de la Société suisse d’allergologie et d’immunologie (SSAI) à Davos.
(rs) En vue des nouvelles directives de l’Academy of Allergy and Clinical Immunology (EAACI), les preuves actuelles concernant l’épidémiologie, la prévention, le diagnostic et le traitement des allergies alimentaires et de l’anaphylaxie ont été résumées dans des revues systématiques.
Seules trois études répondaient aux critères d’inclusion de la revue systématique sur l’épidémiologie de l’anaphylaxie, ce qui limite leur portée [1]. Sur la base des études disponibles, la prévalence globale de l’anaphylaxie en Europe a été estimée à plus de 0,3%. Il s’est avéré que l’incidence de l’anaphylaxie avait globalement augmenté au cours des périodes étudiées (1990-1991, 2000-2001). Cependant, la stratification par âge a montré qu’il y avait une augmentation des anaphylaxies, en particulier dans le groupe des 0-4 ans. Pour le diagnostic de l’anaphylaxie, le professeur Phillipe Eigenmann, Hôpital pédiatrique universitaire de Genève, a recommandé d’utiliser les critères cliniques de Sampson et al. publiés en 2006. [2]. Celles-ci prennent en compte les différents symptômes de l’anaphylaxie chez les adultes et les enfants.
Par crainte d’un effondrement circulatoire imminent, l’attention des adultes souffrant d’anaphylaxie aiguë se porte généralement sur la pression artérielle. En revanche, chez les enfants, l’anaphylaxie se présente plus souvent avec des symptômes respiratoires ou gastro-intestinaux. “Il est tout à fait possible que l’anaphylaxie chez les enfants commence par des symptômes gastro-intestinaux, suivis de symptômes cutanés, puis de symptômes respiratoires”, a déclaré l’allergologue lors du congrès annuel de la SSAI. C’est pourquoi, chez les enfants, la surveillance de la saturation en oxygène est plus importante que le contrôle de la pression artérielle.
Différents groupes de patients
Les particularités de l’anaphylaxie dans les différents groupes d’âge ont été soulignées par le professeur Estelle Simons, MD, Université du Manitoba. Des évolutions graves, parfois fatales, sont connues, surtout chez les jeunes. Cela s’explique par le comportement des jeunes qui, pour des raisons sociales notamment, acceptent d’être exposés à des déclencheurs. Une autre cause est le fait de ne pas emporter les médicaments d’urgence. Des évolutions fatales ont été observées en particulier chez les jeunes souffrant d’une maladie asthmatique sévère non contrôlée.
Les femmes enceintes et les personnes âgées font également partie des groupes particulièrement vulnérables. Chez les personnes âgées, l’anaphylaxie peut être le déclencheur d’un infarctus du myocarde ou d’arythmies. L’anaphylaxie pendant la grossesse est potentiellement mortelle et peut entraîner de graves lésions neurologiques ou la mort de la mère et de l’enfant.
Déclencheurs fréquents
Les principaux déclencheurs identifiés à partir de la revue systématique étaient les aliments, les médicaments, les piqûres d’insectes et le latex. La fréquence des réactions anaphylactiques aux allergènes spécifiques variait considérablement d’une étude à l’autre.
“L’expérience pratique permet également d’affirmer avec certitude que les allergies alimentaires sont le plus souvent observées chez les enfants”, a déclaré le professeur Eigenmann. L’une des études incluses a identifié le lait de vache comme la cause la plus fréquente d’anaphylaxie chez les enfants. Les arachides et autres fruits à coque comme les noisettes sont également des déclencheurs fréquents, de même que les aliments qui entraînent une allergie croisée au latex. Les études sur les déclencheurs médicamenteux ont montré un risque élevé pour le plasma sanguin et la pénicilline i.v. Les réactions anaphylactiques au venin d’insecte sont survenues le plus souvent après des piqûres d’abeilles. Les personnes qui souffraient également d’une maladie atopique présentaient un risque accru de réaction systémique.
Gestion de l’anaphylaxie
La revue systématique sur le traitement aigu et à long terme de l’anaphylaxie est basée sur une analyse de 55 études [3]. Parmi ces études, 15 ont examiné l’efficacité de l’adrénaline dans le traitement de l’anaphylaxie aiguë. “Celles-ci ont montré que l’utilisation rapide d’adrénaline permettait de réduire la fréquence des anaphylaxies mortelles”, a déclaré le professeur Eigenmann.
Les principaux facteurs de risque d’issue fatale étaient une maladie asthmatique préexistante, un retard, un défaut ou une non-utilisation de l’auto-injecteur. Les auteurs recommandent la prescription de seringues prêtes à l’emploi contenant 0,3 mg d’adrénaline chez les enfants dont le poids corporel est supérieur ou égal à 25 kg. En dessous de cette limite, des seringues prêtes à l’emploi contenant 0,15 mg d’adrénaline sont disponibles en Suisse. En raison de sa bonne absorption, l’injection dans le muscle de la cuisse (muscle vastis lateralis) est recommandée chez les adultes comme chez les enfants. Une question importante dans le cadre de la revue était la nécessité d’une deuxième injection d’adrénaline. Une étude a montré que les injections multiples d’adrénaline étaient surtout nécessaires chez les personnes souffrant d’asthme supplémentaire. “Cela ne signifie pas pour autant qu’il faille prescrire plus d’un auto-injecteur à tous ces patients”, précise le professeur Eigenmann. Une augmentation du poids corporel n’était pas associée en soi à des injections répétées d’adrénaline, comme l’a montré une étude présentée par le professeur Simons.
L’adrénaline est recommandée dans les guidelines et par l’OMS pour le traitement de première ligne de l’anaphylaxie aiguë. La pratique est toutefois très différente, comme l’a montré une évaluation du registre des anaphylaxies avec des données allemandes, autrichiennes et suisses : seuls 13% des personnes concernées ont reçu une injection d’adrénaline, quel que soit le déclencheur de la réaction anaphylactique – la majorité d’entre elles par voie i.v. On estime que la moitié des personnes concernées ont été traitées en premier lieu avec des antihistaminiques et des corticoïdes. (Fig. 1) [4]. Le traitement a été influencé par l’âge du patient ainsi que par le facteur déclenchant de l’anaphylaxie. Les enfants et les jeunes adultes, en particulier, ont reçu plus souvent des antihistaminiques et des corticoïdes, ce qui a été attribué en partie à la possibilité de les administrer par voie orale. Les anaphylaxies alimentaires et médicamenteuses ont entraîné une augmentation des traitements par corticostéroïdes et antihistaminiques, tandis que les piqûres d’insectes ont plutôt donné lieu à l’utilisation d’adrénaline.
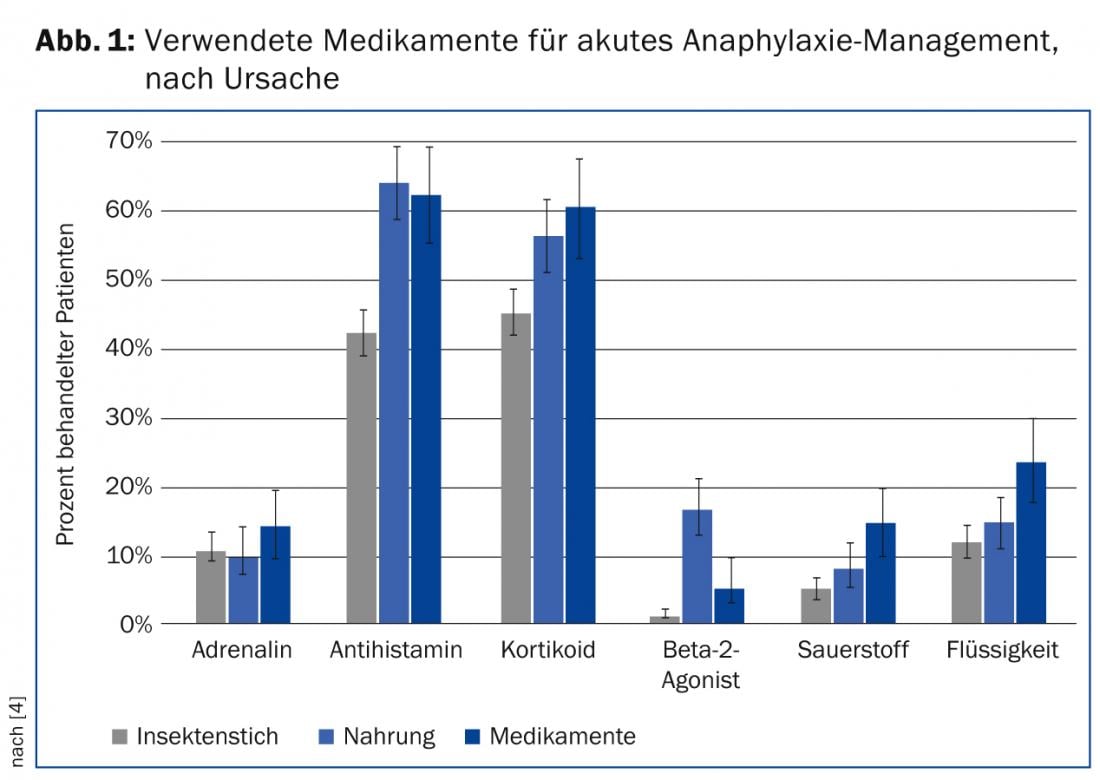
Bien que les antihistaminiques et les corticoïdes soient fréquemment utilisés dans le traitement de l’anaphylaxie aiguë, aucune étude n’a démontré les avantages de cette approche. Deux revues Cochrane sur les antihistaminiques H1 et les corticoïdes ont conclu qu’aucun des travaux identifiés ne répondait aux critères d’inclusion requis pour un essai contrôlé randomisé. Les preuves de l’utilisation des bloqueurs H2 sont limitées. La revue systématique de l’EAACI sur la prise en charge de l’anaphylaxie a abouti à des conclusions similaires.
La connaissance régionale est essentielle
“Pour le médecin généraliste, le plus important est de bien connaître les caractéristiques régionales qui peuvent contribuer au déclenchement de l’anaphylaxie (comme par exemple un nombre élevé d’apiculteurs) et ses patients en général”, a déclaré le professeur Eigenmann. S’adressant aux allergologues, il a déclaré : “Il est important que nous formions les parents, les écoles, les autres institutions et les personnes impliquées dans la prise en charge des enfants à la gestion de l’anaphylaxie”. Cela inclut la gestion des médicaments d’urgence. “Par peur de faire souffrir leurs enfants, de nombreux parents ne sont pas en mesure d’utiliser l’auto-injecteur”, explique le professeur Eigenmann. “En Suède, on laisse donc les parents s’exercer sous surveillance à l’injection avec l’auto-injecteur usagé”. Les premiers essais de cette procédure à l’Hôpital universitaire de Genève se seraient révélés positifs.
Source : Congrès annuel de la Société Suisse d’Allergologie et d’Immunologie (SGAI/SSAI) et World Immune Regulation Meeting (WIM), 20-21 mars 2014, Davos
Littérature :
- Panesar SS, et al : The epidemiology of anaphylaxis in Europe : a systematic review. Allergy 2013 Nov ; 68(11) : 1353-1361.
- Sampson HA, et al : Second symposium on the definition and management of anaphylaxis : summary report–Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol 2006 Feb ; 117(2) : 391-397.
- Dhami S, et al : Management of anaphylaxis : a systematic review. Allergy 2014 Feb ; 69(2) : 168-175.
- Grabenhenrich L, et al : Implementation of anaphylaxis management guidelines : a register-based study. PLoS One 2012 ; 7(5) : e35778.
DERMATOLOGIE PRATIQUE 2014 ; 24(2) : 39-41











