Les maladies infectieuses sont une cause fréquente d’échec des entraînements et des compétitions. A quoi cela peut-il être dû ? Les sportifs de haut niveau ont-ils des défenses immunitaires réduites ?
Il est intéressant de noter que cette question a été étudiée dès la fin du XIXe siècle, avec des connaissances et des moyens alors modestes par rapport à aujourd’hui. On trouve des publications datant de 1893 qui ont étudié les réactions des leucocytes à l’effort physique et qui ont montré qu’un effort physique intense de courte durée de dix minutes entraînait une augmentation des globules blancs. Il s’agissait probablement des premiers travaux sur l’immunologie et le sport. Aujourd’hui, nous sommes clairement plus avancés et le sujet mérite d’être pris en considération, car il n’est pas seulement pertinent pour l’encadrement des sportifs, mais plutôt pour l’ensemble de la population.
Bases immunologiques
Mais tout d’abord, il semble opportun de rappeler quelques bases de l’immunologie. Pour se défendre efficacement contre un environnement fondamentalement hostile, rempli de bactéries, de virus, de champignons et de parasites, l’organisme humain dispose de différents systèmes de protection hautement différenciés et échelonnés. Il s’agit notamment de la peau et des muqueuses du système organique en relation avec le monde extérieur (respiration, digestion, système uro-génital) et d’un système immunitaire naturel extrêmement complexe. Il est ainsi possible d’éliminer les substances étrangères qui se sont infiltrées de l’extérieur. On distingue classiquement un système immunitaire non spécifique d’un système spécifique, tous deux composés d’une partie humorale, soluble et d’une partie cellulaire. Schématiquement, on peut se représenter cette composition comme dans le tableau 1.
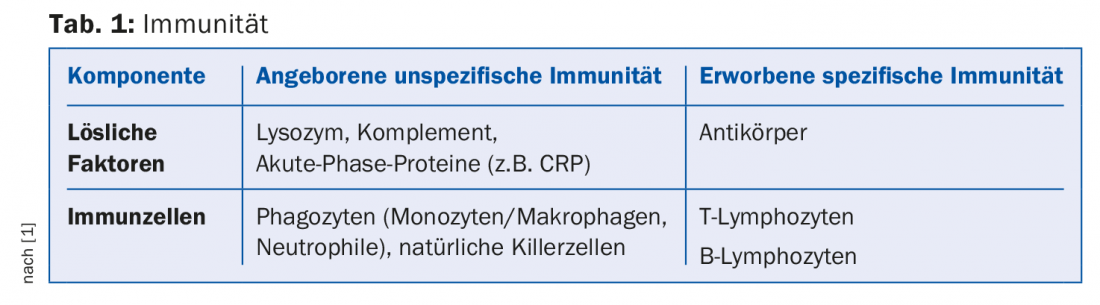
Il convient ici de souligner l’interaction entre ces différentes réactions de défense. Un flux de communication permanent et efficace à travers l’ensemble de l’organisme est indispensable à cet effet, ce dont les cytokines sont responsables. Ces substances chimiques libérées sont des protéines qui jouent un rôle essentiel dans la régulation de la réponse immunitaire.
La “fenêtre ouverte
Bien entendu, le système immunitaire de l’homme n’est pas isolé, mais fonctionne en étroite interaction avec d’autres fonctions et systèmes corporels. Ainsi, l’âge, l’environnement, les facteurs sociaux et psychologiques, l’alimentation et l’activité physique, respectivement le sexe et l’âge, ont une influence sur la santé. La charge de travail est un facteur important de la défense immunitaire.
Les activités sportives entraînent des réactions dites immédiates et des réponses immunitaires retardées. La leucocytose, décrite il y a plus d’un siècle, est la réponse immédiate typique. Les cellules immunitaires, en particulier les leucocytes, sont mobilisées dans le corps qui fournit l’effort. Normalement, 50% des globules blancs circulent librement et 50% adhèrent à l’endothélium vasculaire. Assez rapidement après le début de l’effort, ces cellules dormantes sont libérées par le changement végétatif (sympathicotonie). L’augmentation du nombre de leucocytes est parfois considérable, 20′000/mm3 n’étant pas rare !
Cette multiplication spectaculaire se normalise à l’arrêt de l’exposition. Pendant cette période, la réaction retardée se traduit par une baisse des cellules tueuses naturelles, des lymphocytes et des immunoglobulines dans le sérum et la salive (où le changement peut être “facilement” mesuré). Cette période est appelée “fenêtre ouverte”, une période critique pendant laquelle l’apparition d’infections est favorisée.
La courbe en J
Ce moment défavorable dépend toutefois fortement de l’intensité de l’effort. D’une manière un peu générale, on peut affirmer qu’un entraînement modéré renforce les défenses immunitaires, alors qu’une activité physique très intense les affaiblit de manière significative. Dans une courbe appelée courbe en J dans la littérature, il a été constaté que les personnes peu actives présentent plus d’infections que les sportifs amateurs, mais moins que les sportifs de haut niveau.
Il est bien connu que lors d’une performance sportive, d’innombrables fonctions corporelles subissent des modifications importantes, tant sur le plan quantitatif que qualitatif : Les activités cardiovasculaires, endocriniennes et métaboliques doivent généralement être portées à un niveau plus élevé pour répondre aux besoins énergétiques accrus. Le système de défense est donc également affecté, ce qui peut éventuellement expliquer sa baisse de performance défavorable. On spécule que l’augmentation du volume respiratoire charge les voies respiratoires de plus de germes, que l’augmentation générale du flux sanguin modifie la perméabilité des muqueuses ou que des changements métaboliques comme l’acidose ou hormonaux comme l’augmentation du cortisol pourraient favoriser des modifications des cellules immunitaires par des mécanismes suppressifs.
En plus de ces facteurs directement liés à l’activité physique, le mode de vie des sportifs de haut niveau joue également un rôle bionégatif d’un point de vue immunologique : vie en collectivité facilitant la transmission de micro-organismes infectieux, travail à l’extérieur, par mauvais temps avec risque d’hypothermie, ou tendance accrue à la multiplication des bactéries en cas de chaleur. Le psychisme est également mis à rude épreuve – la tendance aux infections en situation de stress et de manque de sommeil augmente (décalage horaire).
L’alimentation est également un facteur important dans la recherche des causes : La malnutrition en général, les changements fréquents d’habitudes alimentaires, les carences en vitamines et en minéraux.
Comment prévenir ?
Ces raisons possibles montrent dans quelle direction doit aller la prophylaxie chez les sportifs de haut niveau : planification minutieuse du programme d’entraînement (en particulier du temps de récupération), régénération ciblée (sauna), sommeil, alimentation attentive (éventuellement supplémentation en vitamines et minéraux), vaccinations et mesures d’hygiène banales (changement de vêtements, séchage des cheveux, etc.). L’évitement de contacts potentiellement infectieux (par exemple lors de conférences de presse) doit également être pris en compte.
Ce qui peut sembler évident à première vue est extrêmement compliqué à mettre en œuvre dans la pratique et, d’après ma propre expérience, c’est l’une des tâches les plus ingrates d’un médecin du sport qui s’occupe d’un patient.
Une dernière remarque, mais elle est importante, concernant le sport et les infections : Même si la maladie est généralement bénigne et de courte durée, l’entraînement doit être reprogrammé pendant cette période. Il ne faut pas s’entraîner en cas de fièvre, de gonflement des ganglions lymphatiques et d’abattement général. Des expériences ont montré que les infections sont plus graves si un travail physique intense a été effectué pendant la période d’incubation. De plus, on augmente le risque de myocardite et donc de mort cardiaque aiguë. Une règle générale permet de reprendre un entraînement léger après deux fois plus de jours que de jours de fièvre, c’est-à-dire, par exemple, deux jours de fièvre, quatre jours supplémentaires avant le départ.
Dans les sports d’équipe, des mesures strictes doivent être prises afin d’éviter des épidémies aux conséquences sportives graves.
Littérature :
- Weineck J : Biologie du sport. 10e édition revue et augmentée. Éditions Spitta 2009.
Littérature complémentaire :
- Knechtle B : Activité physique, système immunitaire et cancer. Revue suisse de médecine et de traumatologie du sport 2003 ; 51(3) : 145-151.
- Steidl A, et al. : Activité sportive, système immunitaire et susceptibilité aux infections. Österreichisches Journal für Sportmedizin 1996 ; 1-2 : 1-24.
- Schwaninger L, Jenoure A : Effet de l’activité physique chez les patientes atteintes d’un cancer du sein sous inhibiteurs de l’aromatase. Travail de diplôme de la Haute école des sciences appliquées de Zurich 2017.
PRATIQUE DU MÉDECIN DE FAMILLE 2018 ; 13(1) : 4-5











