Par définition, les vitamines sont des substances que l’organisme humain ne peut pas produire lui-même, mais dont il a besoin pour vivre et qui doivent donc être apportées. Cependant, les précurseurs de la vitamine D sont fabriqués par le corps lui-même. A cette “pro-hormone”, comme on devrait l’appeler, il faut ensuite ajouter la lumière du soleil. Des douleurs osseuses, une faiblesse musculaire et divers symptômes non spécifiques peuvent être le signe d’une carence en vitamine D. En outre, elle est souvent asymptomatique. La plupart du temps, on passe donc à côté d’un manque de soins. En été 2012, l’Office fédéral de la santé publique a formulé des recommandations concernant l’apport en vitamine D3 tout au long de l’année pour la population en bonne santé. L’article suivant explique la procédure pratique de la supplémentation et décrit des situations délicates.
La vitamine D3 liposoluble est produite à 80% dans la peau par l’exposition au soleil. Environ 20% sont apportés par l’alimentation. Les poissons de mer gras (maquereau, anguille, saumon) ont la plus forte teneur en vitamine D. On en trouve également de petites quantités dans le lait, le jaune d’œuf et les champignons [1].
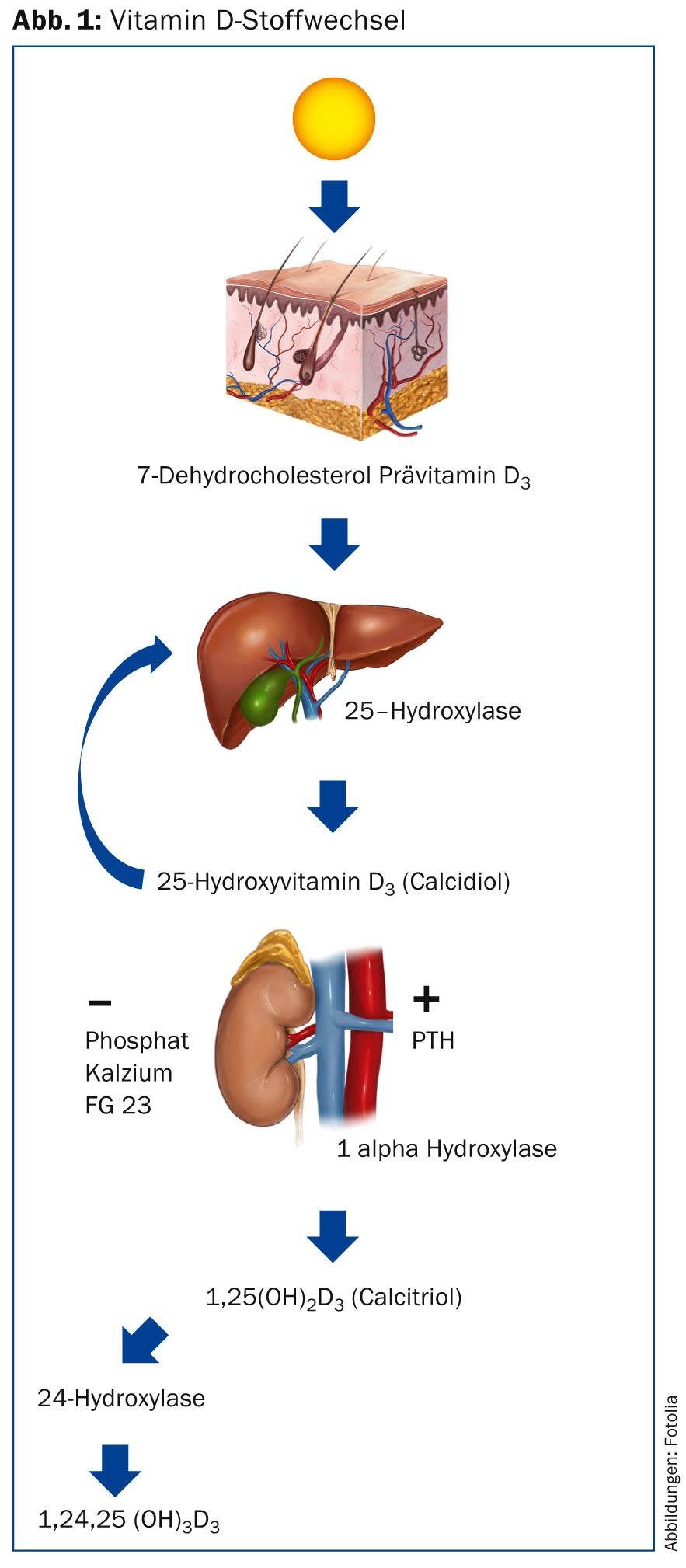
Dans la peau, la vitamine D3 (cholécalciférol) se forme à partir du 7-déhydrocholestérol sous l’influence des rayons UVB après une étape intermédiaire ; pour cela, une longueur d’onde de 290-315 nm est nécessaire. Celle-ci est couplée à la protéine de liaison de la vitamine D et transportée par la circulation sanguine jusqu’au foie, où elle est hydroxylée en position 25. Il en résulte de la 25-hydroxyvitamine D3 (25[OH]D3, calcidiol), la forme de stockage de la vitamine D3. Ce dernier effectue également des mesures du taux sanguin afin de vérifier l’apport en vitamine D d’un patient. Dans une étape ultérieure, l’hydroxylation a lieu dans le rein par la 1α-hydroxylase en position 1, ce qui produit la 1,25-dihydroxyvitamine D3 (1,25[OH]2D3, calcitriol), la vitamine D3 active. En l’absence de signaux stimulants pour l’activation de l’enzyme, l’hydroxylation en position 24 entraîne l’inactivation. Le cholécalciférol est apparenté aux hormones stéroïdes et donc au cholestérol. La vitamine D2, l’ergocalciférol, possède un groupe méthyle supplémentaire en position 24 et se trouve dans les produits végétaux, par exemple les champignons.
Les vêtements, les écrans solaires avec filtre UVB, les nuages et une exposition plate à la lumière du soleil, comme c’est le cas le matin et le soir pendant la journée, ainsi que de manière saisonnière pendant l’hiver, empêchent la formation de vitamine D dans la peau. Une couleur de peau foncée et un âge avancé, avec une diminution de l’épaisseur de la peau et une teneur réduite en 7-déhydrocholestérol, sont d’autres facteurs qui entraînent une diminution jusqu’à quatre fois de la synthèse de la vitamine D dans la peau pour une même dose de rayons UV [2]. Néanmoins, des augmentations significatives du taux de 25(OH)D3 peuvent être réalisées chez les personnes âgées qui s’exposent régulièrement au soleil [3]. Lors d’un séjour dans un solarium, la longueur d’onde de la lumière UV utilisée est déterminante : Comme les solariums modernes utilisent principalement des rayons UVA de grande longueur d’onde, ils ne produisent pas de cholécalciférol. En fait, une exposition aux UVA uniquement dégrade la vitamine D au lieu de l’augmenter [4].
Alors que la production de calcidiol dans le foie est plus ou moins continue – en fonction de l’offre de cholécalciférol – celle du calcitriol, qui a lieu principalement dans le rein par l’intermédiaire de la 1α-hydroxylase, est étroitement régulée (figure 1) [1]. Des niveaux élevés de calcium, de phosphate et de FGF-23 inhibent la production, tandis que l’hormone parathyroïdienne (PTH), la calcitonine et des niveaux réduits de phosphate l’augmentent. En revanche, la dégradation du calcitriol est moins étroitement régulée et liée à l’activité de la 24-hydroxylase en particulier, qui est activée par desniveauxélevésde1,25(OH)2D3 et le transforme en acide calcitriolique biologiquement inactif par une série de processus d’oxydation en position 23 et 24. L’administration de calcitriol présente donc un risque d’hypercalcémie, contrairement au cholécalciférol. Il existe donc une possibilité d’application thérapeutique étroite.
Physiologiquement, la vitamine D sert à minéraliser l’ostéoïde dans les os. En son absence, on observe un rachitisme chez les enfants et une ostéomalacie chez les adultes. La vitamine D et la PTH sont des médiateurs essentiels pour l’équilibre du calcium et du phosphate dans l’organisme. La vitamine D favorise l’absorption intestinale du calcium et du phosphate ainsi que la réabsorption rénale tubulaire du calcium filtré. Les récepteurs de vitamine D se trouvent dans presque tous les tissus du corps ! La vitamine D contrôle plus de 200 gènes responsables de la prolifération, de la différenciation et de la mort cellulaires. De plus, la vitamine D a des propriétés immunomodulatrices [1].
Clinique de la carence en vitamine D
Une carence en vitamine D est souvent asymptomatique, de sorte qu’il est facile de passer à côté d’une carence. Des douleurs osseuses et une faiblesse musculaire peuvent être le signe d’une carence en vitamine D. Un certain nombre de symptômes non spécifiques peuvent être associés à une carence en vitamine D : troubles du sommeil, fatigue, dépression (hivernale), frilosité, faiblesse musculaire, crampes ou contractions, vertiges, yeux noirs ou nausées, douleurs dans la tête, le tronc ou les membres, sensibilité aux infections et allergies [5].
Le tableau 1 résume les facteurs de risque de carence en vitamine D.

Le tableau 2 dresse la liste des groupes de patients vulnérables qui pourraient bénéficier particulièrement de suppléments de vitamine D. Il s’agit notamment des personnes âgées, des personnes souffrant de maladies chroniques et des personnes âgées de plus de 65 ans. Un mot ici sur la différence entre substitution et supplémentation : à la ménopause, on parle de substitution hormonale, et chez les héroïnomanes, de substitution aux opiacés. Pour la vitamine D, en revanche, nous donnons du cholécalciférol naturellement identique en complément de la production de l’organisme. Il s’agit donc d’un supplément et non d’un substitut.
Valeurs de mesure – Problèmes de mesure
Quels sont les taux sériques de 25(OH)D3 observés chez nous ? Une étude menée par le laboratoire Risch et l’université du Liechtenstein a mesuré les taux de vitamine D chez des personnes de plus de 60 ans [6]. On a observé une baisse des niveaux liée à l’âge. La même étude a montré une variation saisonnière : les valeurs les plus basses ont été observées en hiver et au printemps, les valeurs les plus élevées en été et en automne, avec une faible variation saisonnière absolue des valeurs moyennes d’environ 10 nmol/l. Les valeurs les plus basses ont été observées en été et en automne. Une autre étude menée à Lucerne sur des patients de médecine générale a également montré un léger effet saisonnier [7]. Il est intéressant de noter que les hommes, avec 11 nmol/l, présentaient une plus grande amplitude de variation que les femmes, avec 4 nmol/l. Se pourrait-il que le stockage du cholécalciférol dans la graisse corporelle, plus importante chez les hommes que chez les femmes, ait un effet compensateur ? La valeur estivale plus élevée chez les hommes est-elle due à un comportement différent en matière de loisirs et de travail et à une pratique moins systématique de la crème solaire ? Dans le cadre de notre propre étude, qui n’a pas encore été publiée, nous avons mesuré la vitamine D chez 42 patients de maisons de retraite en plein été. 68% des personnes avaient des taux de 25(OH)D3 inférieurs à 50 nmol/l et présentaient donc une carence en vitamine D.
Il convient de noter que la mesure des taux de vitamine D n’est pas triviale [8]. La méthode la plus précise (mais aussi la plus coûteuse et la plus compliquée) est la chromatographie liquide haute performance (CLHP). Mais les méthodes immunologiques peuvent également donner des résultats fiables. Certains dosages ne font pas la distinction entre la vitamine D2 (ergocalciférol) et la vitamine D3. Ceci est significatif lorsque la supplémentation en vitamine D2 est utilisée, comme c’est le cas aux États-Unis. En outre, la question se pose de savoir si les métabolites inactifs sont également mesurés. Il faut également s’attendre à un coefficient de variation supérieur à 10%, en particulier dans les plages de mesure inférieures à 25 nmol/l. En cas de doute, il vaut la peine d’effectuer un deuxième prélèvement dans un autre laboratoire avec une autre méthode de mesure, ainsi qu’une détermination conjointe de la PTH, car on trouve souvent des valeurs élevées en cas de carence marquée en vitamine D. Une préanalytique correcte doit être respectée : La vitamine D étant liposoluble, la prise de sang après un repas gras peut montrer des valeurs faussées, le mieux est de faire un dosage à jeun.
La mesure de la 25(OH)D3 est un paramètre essentiel pour estimer l’apport en vitamines. L’analyse coûte 42 points tarifaires à 90 centimes. En outre, les frais de traitement de 24 points de taxe sont facturés. Soit un total d’environ 60 francs. Des valeurs inférieures à 25 nmol/l signifient une carence sévère, des valeurs jusqu’à 50 nmol/l une “insuffisance”, c’est-à-dire un effet insuffisant dans certaines circonstances (tableau 3).

Le dosage du 1,25(OH)2D3 est plus cher (85 points) et doit être laissé au spécialiste. Il ne reflète pas l’apport en vitamine D, il peut paradoxalement être normal ou même élevé malgré une carence en vitamine D.
La question de l’œuf et de la poule
Dans de nombreuses maladies, une association a été observée entre des taux sériques bas de vitamine D et l’incidence ou l’évolution de la maladie (tableau 4) [5].
Cependant, nous ne savons pas si les miroirs profonds
- sont liées de manière causale à l’apparition ou à l’aggravation du trouble de santé en question,
- sont générés par l’organisme lui-même, c’est-à-dire qu’ils sont des marqueurs de maladie au sens strict du terme
- proviennent d’une cause commune inconnue,
- ou ont été causés indirectement par la maladie en raison d’un changement des conditions de vie.
Exemple : les patients atteints de la maladie de Parkinson ont régulièrement des taux bas de vitamine D [9]. Mais ils sont généralement plus immobiles que les personnes en bonne santé et s’exposent moins à la lumière du soleil, ce qui plaiderait en faveur de cette dernière hypothèse. Dans une étude de cohorte, on a toutefois observé que les patients atteints de la maladie de Parkinson présentaient déjà des taux de vitamine D plus faibles jusqu’à 20 ans avant le diagnostic de la maladie, ce qui pourrait indiquer la validité des trois premières hypothèses.
L’esprit humain a tendance à vouloir diviser le monde en causalités de cause à effet (“les patients atteints de sclérose en plaques ont de faibles taux de vitamine D, donc une carence en vitamine D aggrave le processus cérébral auto-immun, et donc les suppléments de vitamine D devraient inhiber l’évolution de la maladie”). Et même si nous pouvons établir une relation de cause à effet entre l’administration de vitamine D et le bien-être ou la santé, nous ne savons pas si cette relation est vraie ou fausse. Si l’on considère comme acquis que la vitamine D prévient les symptômes de la maladie, on ne sait toujours pas si la courbe dose-effet des suppléments est linéaire ou, comme c’est souvent le cas, en forme de U (“Si peu de vitamine D aide peu, beaucoup de vitamine D aide beaucoup”). Seules des études d’intervention peuvent fournir des informations à ce sujet.
Des recherches récentes menées dans le cadre d’études d’observation indiquent, par exemple, qu’une carence en vitamine D est associée à un risque accru de maladies cardiovasculaires, de certains cancers et de diabète sucré de type 1. Toutefois, cela ne prouve pas l’existence d’un lien de causalité. Il n’a pas encore été prouvé qu’une supplémentation puisse retarder l’apparition ou la progression de ces maladies, de sorte qu’il n’est pas encore possible de formuler des recommandations claires.
Études d’intervention
La plupart des études d’intervention ont examiné la densité osseuse et le risque de fracture et de chute. Outre la prévention du rachitisme, qui n’était bien sûr pas documentée à l’époque dans des études contrôlées par placebo de type actuel, une grande méta-analyse a pu démontrer qu’au moins 800 U de vitamine D par jour permettaient de prévenir les chutes et les fractures du col du fémur à hauteur d’environ 30%, en particulier lorsque des taux sériques de 75 nmol/l ou plus sont atteints. Une autre méta-analyse a montré un gain significatif d’os minéralisé au niveau du col du fémur avec des suppléments de vitamine D par rapport à un placebo [10].
Recommandations
En été 2012, l’Office fédéral de la santé publique a formulé les recommandations suivantes pour l’approvisionnement en vitamine D3 de la population en bonne santé tout au long de l’année [11]:
- nourrissons jusqu’à 1 an 400 E (10 μg)/d
- Enfants en bas âge jusqu’à 3 ans 600 E (15 μg)/d
- Personnes âgées de 3 à 60 ans, femmes enceintes et allaitantes 600 E (15 μg)/d
- Personnes de plus de 60 ans 800 E (20 μg)/d
Par “approvisionnement”, on entend toutes les sources alimentaires de vitamine D (alimentation et suppléments), en supposant une exposition limitée au soleil (par exemple, les personnes vivant dans des institutions telles que les foyers, sous le climat hivernal européen, en cas d’utilisation de produits de protection solaire, etc.)
Calcium
Comment procéder dans la pratique de la médecine générale ? Tout d’abord, un mot sur le calcium. En cas de bon apport en vitamine D, l’apport oral de calcium n’entraîne plus de baisse supplémentaire de la PTH à partir d’une quantité de 700-800 mg/j [1]. Donc, avec un bon apport en vitamine D, un apport quotidien de 800 mg de calcium peut être considéré comme suffisant. L’Institute of Medicine (IOM) écrit dans son communiqué de presse du 30.11.2010 que les personnes de plus de 50 ans ont besoin de 800-1000 mg de calcium par jour et recommande donc de viser un apport de 1000-1200 mg par jour (l’apport total, c’est-à-dire l’alimentation plus les suppléments éventuels, ne devrait toutefois pas dépasser 2000 mg) [12].
En pratique : si l’apport calcique calculé est de 800-1000 mg/j ou plus, l’objectif recommandé est atteint. Si elle est inférieure, il faut optimiser les produits laitiers et l’eau minérale. Si cela n’est pas possible, un supplément de calcium est nécessaire. Il ne doit pas dépasser 500 mg et doit être pris après un repas principal et non à jeun. Le carbonate de calcium ne doit pas être utilisé en cas de gastrite atrophique ou de traitement continu par IPP, car il n’est pas soluble dans un milieu basique. Les personnes sous IPP [13] ou sous traitement stéroïdien à long terme [14], le statut après un pontage gastrique, les maladies inflammatoires chroniques de l’intestin actives et la maldigestion/malabsorption ou les calculs rénaux d’oxalate ont besoin d’un apport plus élevé en calcium, de 1500 à 2000 mg maximum.
La plupart des études sur la prévention de l’ostéoporose ont examiné le calcium en combinaison avec la vitamine D, sans tenir compte de l’apport individuel et donc de l’influence du calcium par l’alimentation. L’efficacité des suppléments de calcium chez les personnes qui en consomment suffisamment par le biais de leur alimentation n’est pas prouvée. La seule supplémentation en calcium sans administration simultanée de vitamine D n’est plus recommandée, car des études d’observation et une méta-analyse ont observé un taux accru de fractures de la hanche [15]. Un apport excessif en calcium pourrait également augmenter le risque cardiovasculaire [16].
Vitamine D
En principe, tous les habitants de la Suisse présentent une carence en vitamine D, au moins de manière saisonnière [6,7]. C’est la raison pour laquelle il n’est pas nécessaire de mesurer la vitamine D pour justifier une supplémentation en vitamine D. Comment la vitamine D doit-elle être apportée à l’organisme ? Le plus simple serait d’administrer de la vitamine D par héliothérapie naturelle : exposer un quart de la surface du corps (visage, mains et parties des bras et des jambes) au soleil deux à trois fois par semaine entre 11 et 15 heures pendant 5 à 25 minutes, selon le type de peau et la saison [1]. Cependant, de nombreuses personnes éviteront de le faire en raison du risque de cancer. De plus, l’incidence plate du soleil de midi en hiver (sauf en haute montagne) empêche une production suffisante de vitamine D.
En général, la vitamine D doit être administrée par voie orale. Nous donnons aux seniors 800 E de cholécalciférol par jour. Des doses plus élevées doivent être justifiées par des mesures de taux de vitamine D bas. Dans le cadre d’un traitement à long terme, des doses allant jusqu’à 4000 E/d sont considérées comme sans danger pour la santé. Les solutions hydro-alcooliques et huileuses de vitamine D3 entrent en ligne de compte. Attention : la composition des préparations n’est pas uniforme, ce dont il faut tenir compte lors du dosage ! Une goutte de la solution hydro-alcoolique contient 100 unités, mais une goutte de la solution huileuse Wild ou Burgerstein contient 500 unités. Une solution huileuse pipetable de la société Streuli a été nouvellement introduite. La vitamine D est peu coûteuse (environ 0,08 Fr./d). En Suisse, seules les gouttes hydro-alcooliques ViDe3 4500 U/ml de la société Wild sont actuellement remboursées par les caisses, la solution huileuse Streuli le sera à partir de novembre 2014.
Avec une demi-vie d’élimination d’un peu plus d’un mois, la vitamine D peut être administrée quotidiennement, hebdomadairement ou mensuellement au cours d’un repas. Il convient de noter que les frais d’administration quotidiens par les services d’aide et de soins à domicile ou les établissements médico-sociaux, qui peuvent atteindre jusqu’à 5 francs, peuvent dépasser massivement le prix de la préparation elle-même. C’est pourquoi, pour les personnes qui ne peuvent pas redresser elles-mêmes les médicaments, il est recommandé de les administrer chaque mois dans du jus d’orange ou de l’eau (attention au taux d’alcool) ou sur une tartine de pain grillé lors de l’administration de la solution huileuse.
Pour les patients qui ne peuvent pas coopérer et qui présentent des besoins accrus, une ampoule de 300 000 unités tous les quatre mois par voie i.m. peut constituer une solution économique (env. 5.- Fr./an) (ce qui correspond à environ 2500 E/d). L’injection i.m. huileuse produit un effet de dépôt naturel. Cependant, des granulomes douloureux sont parfois observés. Ils peuvent également entraîner un retard dans l’absorption et l’action. Selon des études récentes, l’administration de doses élevées, par exemple 500’000 E, une seule fois par an, peut entraîner une augmentation des chutes et des fractures de la hanche chez les patients âgés et ne devrait plus avoir lieu [17].
Caveats – à quoi faut-il faire attention ?
L’administration de préparations contenant de la vitamine D active, telles que Rocaltrol® ou AT 10®, doit être laissée au spécialiste néphrologue ou endocrinologue. En cas de possibilité d’utilisation thérapeutique étroite avec un risque d’hypercalcémie, l’utilisation de ces substances n’est indiquée et justifiable que pour des maladies endocrinologiques et néphrologiques bien définies.
Si l’apport alimentaire en calcium est insuffisant, le supplément ne doit pas dépasser 500 mg. Le patient doit être informé de la prise de ce médicament immédiatement après un repas principal. Pris à jeun, il peut en résulter des taux élevés de calcium, ce qui pourrait favoriser les dépôts de calcium (calcinose tissulaire, artériosclérose). Dans le cas d’un régime riche en acide oxalique (épinards, rhubarbe, blettes), l’absorption du calcium est compromise, car des complexes d’oxalate de calcium se forment et sont éliminés dans les fèces, ce qui est bien sûr souhaitable pour la prévention des calculs rénaux, mais limite le calcium disponible pour l’organisme.
Les personnes qui restent symptomatiques malgré l’administration de vitamine D et de calcium, en particulier les insuffisants rénaux et les patients prenant des diurétiques, pourraient présenter un syndrome de déficience en magnésium. Celui-ci entraîne, outre des troubles neuromusculaires, une altération de la sécrétion de PTH, qui est elle-même associée à une diminution de la stimulation de la 1α-hydroxylase et peut donc conduire à un trouble de la synthèse de la vitamine 1,25(OH)2D3 active [18]. Outre le calcium, le magnésium et la vitamine D, l’apport en calories et en protéines ainsi qu’en autres micronutriments essentiels doit être suffisant. Il est également souhaitable de pratiquer des activités de loisirs aussi actives que possible, avec des exercices sollicitant le poids, idéalement effectués à l’extérieur. Il est prouvé que cela a des effets positifs sur le métabolisme osseux et la synthèse de la vitamine D.
L’avenir pourrait être l’administration directe de calcidiol, c’est-à-dire de 25(OH)D3. Toutefois, aucune préparation commerciale n’est encore disponible. Le calcidiol est la substance la plus hydrophile parmi les dérivés de la vitamine D. Il s’agit d’une substance qui ne peut pas être absorbée par l’organisme. Son absorption ne dépend pas des aliments gras. Il n’est pas non plus nécessaire de procéder à une hydroxylation hépatique en position 25 ; avec cette préparation, l’équilibre en vitamine D pourrait être normalisé de manière prévisible en quelques heures.
La confiance, c’est bien – le contrôle, c’est mieux
Normalement, si l’indication est donnée, il faut supplémenter et non mesurer. Le taux de vitamine D ne doit être contrôlé que si les troubles persistent malgré une supplémentation correcte ou en cas de doute sur la coopération du patient [1]. Un dosage de routine doit être effectué si une intervention chirurgicale sur la parathyroïde [19] ou un traitement parentéral de l’ostéoporose sont prévus [20], afin d’éviter le risque d’hypocalcémie symptomatique. Toutes les autres mesures de miroir doivent être demandées de manière ciblée, par exemple en cas de problèmes musculo-squelettiques, de symptômes peu clairs ou pour le contrôle du traitement / l’amélioration de la motivation.
Des niveaux de 25(OH)D3 supérieurs à 50 nmol/l sont suffisants pour la formation normale des os, mais des niveaux supérieurs à 75 nmol/l sont nécessaires pour optimiser la force musculaire et prévenir les chutes chez les personnes âgées. Les doses de supplémentation recommandées visent à obtenir des taux de 25(OH)D3 supérieurs à 50 nmol/l chez 97,5% des personnes [21]. Comme nous l’avons déjà mentionné, les seniors ont besoin de taux plus élevés si l’on veut également lutter efficacement contre le risque de chute et la faiblesse musculaire. Ainsi, si nous constatons un taux de 50 nmol/l chez un senior sous 800 E de gouttes de ViDe3 par jour avec une bonne observance, la dose doit être augmentée à 1500 E par exemple, afin de minimiser le risque de chute.
Situations particulières
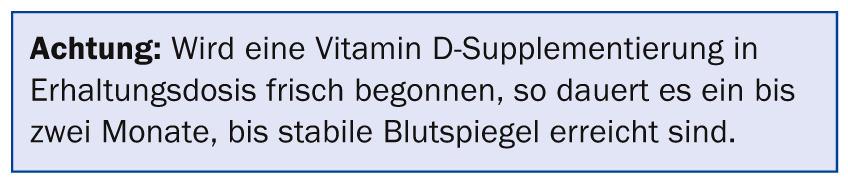
Pour traiter l’ostéoporose à haut turn-over (perte rapide de densité osseuse due à une dégradation accélérée), on commence souvent un traitement parentéral avec un bisphosphonate i.v. ou du dénosumab (Prolia®) s.c.. Les deux médicaments contre l’ostéoporose ont un effet antirésorptif et freinent l’accélération de la perte osseuse. Il convient toutefois de noter que dans cette situation, il existe généralement aussi une carence marquée en vitamine D et qu’il faut donc supposer un trouble de la minéralisation au sens d’une ostéomalacie. Il s’agit d’une contre-indication aux deux modalités de traitement [19]. Tout d’abord, le métabolisme de la vitamine D doit être normalisé. Si cela est fait avec la dose d’entretien de 800 E par jour, il faut environ deux mois pour atteindre les niveaux cibles. Il faut ensuite attendre encore un mois pour que l’ostéoïde se minéralise. Ce n’est qu’alors que le traitement anti-résorptif de l’ostéoporose peut être commencé. Ce processus peut être accéléré en commençant le traitement à la vitamine D par un bolus. La dose de charge (en unités de cholécalciférol) peut être calculée selon la formule suivante : 40× (75 – valeur actuelle 25(OH)D3 en nmol/l) × KG du patient [22]. Le bolus doit généralement être administré par voie per os après un repas gras, suivi de la dose d’entretien. Dans ce cas, le traitement spécifique de l’ostéoporose, qui n’est généralement pas un traitement d’urgence, peut être mis en place au bout d’un mois seulement. Les patients doivent être informés que le risque de chute peut augmenter pendant une courte période immédiatement après l’administration d’un bolus de vitamine D (meilleure mobilité grâce à une force musculaire accrue ?) et que la prévention des chutes pourrait donc revêtir une importance particulière [17].
Une situation particulière se présente en cas d’hyperparathyroïdie primaire. La plupart des patients présentent une carence sévère en vitamine D malgré l’hypercalcémie. Si elle n’est pas corrigée en préopératoire, des crises d’hypocalcémie potentiellement mortelles peuvent survenir en postopératoire. Il est intéressant de noter que les suppléments de vitamine D à faible dose n’augmentent pratiquement pas le calcium sérique, alors que la PTH peut diminuer partiellement malgré l’autonomie du nœud [19].
Une hypothèse non fondée consiste à dire que les suppléments de vitamine D sont contre-indiqués chez les patients atteints de psoriasis et recevant un traitement topique à grande échelle par des analogues de la vitamine D. En effet, une hypercalcémie peut survenir lors d’un traitement topique du psoriasis sur de grandes surfaces et le taux de calcium doit être étroitement contrôlé lors de ces traitements. Cependant, la plupart des patients atteints de psoriasis, tout comme tous les autres habitants âgés de notre pays, présenteront une carence en vitamine D, au moins en hiver. C’est peut-être aussi la raison pour laquelle le psoriasis réapparaît souvent en hiver. En tout état de cause, les patients atteints de psoriasis âgés de plus de 60 ans doivent également recevoir 800 E de vitamine D par jour, conformément aux recommandations de l’OFSP. La thérapie topique n’est pas en mesure d’obtenir des niveaux et des effets normaux de vitamine D [23].
Un problème similaire se pose pour la sarcoïdose. Ces patients présentent plus souvent que la moyenne une densité osseuse réduite et des fractures de fragilité. Ils présentent également une hypercalciurie et/ou une hypercalcémie plus fréquentes. Des niveaux bas de 25(OH)D3 et des niveaux élevés de 1,25(OH)2D3 peuvent être une expression de l’activité de la maladie. La sarcoïdose n’est pas, en soi, une indication à l’administration de vitamine D. Cependant, une recommandation générale de renoncer aux suppléments de vitamine D chez les patients atteints de sarcoïdose n’est pas vraiment étayée empiriquement. Par conséquent, les suppléments de vitamine D peuvent également être administrés à ces patients s’ils sont justifiés par ailleurs (directives de l’OFSP). La prudence devrait sans doute être de mise pour les doses élevées de vitamine D. Les taux de calcium, de 25(OH)D3 et de 1,25(OH)2D3 doivent être étroitement surveillés ; pour la 25(OH)D3, il convient de viser une valeur comprise entre 50 et 75 nmol/l, à laquelle le risque d’hypercalcémie ne semble pas encore augmenté [24].
Les patients souffrant de malabsorption ou de maldigestion à la suite d’une maladie inflammatoire chronique de l’intestin ou d’un pontage gastrique, ainsi que ceux qui prennent de l’orlistat (Xenical®), ont souvent des selles grasses. Ceux-ci se lient au calcium alimentaire, ce qui entrave la formation de complexes insolubles d’oxalate de calcium dans l’intestin. Cela entraîne une augmentation de l’absorption de l’oxalate alimentaire. Ces patients, en particulier s’ils ont des antécédents de calculs rénaux, doivent suivre un régime pauvre en oxalate et prendre régulièrement des suppléments de calcium. Comme toutes les vitamines liposolubles, la vitamine D est absorbée dans le jéjunum et l’iléon. Cela reste possible chez les patients ayant un statut post-chirurgie de l’obésité, de sorte que l’injection intramusculaire n’est généralement pas nécessaire. Cependant, les patients ont parfois des besoins plus élevés, de l’ordre de 3000 à 6000 E/d [1].
Des questions restent en suspens
Comment définir réellement une carence en vitamine D dans différentes ethnies ? Les personnes d’origine africaine ont des taux de 25(OH)D3 plus bas, mais une masse osseuse plus élevée que les Caucasiens [25]. A partir de quel seuil une baisse du taux de vitamine D devient-elle en soi une maladie ? Quel est le rôle de la protéine de liaison à la vitamine D et du pléomorphisme du récepteur de la vitamine D ? Tout n’est pas clair, loin s’en faut. Les études prennent du temps et de l’argent. L’industrie de la recherche n’est pas prête à dépenser cette dernière somme en raison du faible prix et de l’absence de protection par brevet.
Conflits d’intérêts : les auteurs n’ont pas de conflits d’intérêts en rapport avec le contenu de cet article.
Dr. med. Markus Gnädinger
Littérature :
- Holick MH : Vitamine D defiency. NEJM 2007 ; 357 : 266-281.
- MacLaughin J, Holick FM : J Clin Invest 1985 ; 76 : 1536-1538.
- Sato Y, et al : J Bone Mineral Res 2005 ; 20 : 1327-1333.
- Holick MF : Am J Clin Nutr 1995 ; 61(suppl) : 638S-645S.
- www.vitamindwiki.com/VitaminDWiki.
- Sakem B, et al : BMC Medicine 2013 ; 11 : 176.
- Merlo C, et al : Pratique 2012 ; 101(22) : 1417-1422.
- Heijboer A, et al : Clin Chem 2012 ; 58(3) : 534-538.
- Petersen AL : Maturitas 2014 ; 78(1) : 40-44.
- Bischoff-Ferrari HA, et al. : NEJM 2012 ; 367 : 40-49.
- Approvisionnement en vitamine D de la population : nouvelles recommandations de l’OFSP du 20.6.2012 : www.news.admin.ch
- Communiqué de presse de l’IOM sur le calcium et la vitamine D du 30.11.2010.
- Tetsuhide I, Jensen RT : Curr Gastroenterol Rep 2010 Décembre ; 12(6) : 448-457.
- Reid IR : Eur J Endocrinol 1997 ; 137 : 209-217.
- Bischoff-Ferrari HA, et al : Am J Clin Nutr 2007 ; 86(6) : 1780-1790.
- Bolland MJ, et al. : BMJ 2011 ; 342 : d2040.
- Sanders KM, et al. : JAMA 2010 ; 303 : 1815-1822. [Erratum, JAMA 2010 ; 303 : 2357.]
- Kanazawa I, et al : Endocrine Journal 2007 ; 54(6) : 935-940.
- Gnädinger M, et al : Forum Médical Suisse 2012 ; 12(34) : 659-661.
- Gnädinger M, Mellinghoff HU : Forum Med Suisse 2012 ; 12(37) : 720-721.
- Holick MF, et al : J Clin Endocrinol Metab 2011 ; 96(7) : 1911-1930.
- Van Groningen L, et al : Eur J Endocrinol 2010 ; 162 : 805-811.
- Gnädinger M : Forum Med Suisse 2013 ; 13(12) : 262.
- Saidenberg-Kermanac’h N, et al : Arthritis Res Ther 2014 ; 16 : R78.
- Harris SS : J Nutr 2006 ; 136(4) : 1126-1129.
- Jehle S, et al. : Swiss Med Wkly 2014 ; 144 : w13942.
- Gnädinger M, Mellinghoff HU, Kaelin-Lang A : Swiss Med Wkly 2011 ; 141 : w13154.
- OFSP : Rapport sur la vitamine D de la CFE : Ars Medici 2013 ; 3 : 154-159.
CONCLUSION POUR LA PRATIQUE
- Même si des doutes ont été exprimés récemment, la supplémentation en vitamine D et le dosage de la 25-hydroxyvitamine D3 constituent une pratique peu coûteuse, bien tolérée et efficace chez les groupes à risque.
- Il permet notamment de prévenir efficacement les chutes et les fractures chez les patients âgés.
- Les liens de corrélation établis dans les études d’observation avec toute une série de maladies nécessitent d’être étayés par des études d’intervention.
PRATIQUE DU MÉDECIN DE FAMILLE 2014 ; 9(12) : 24-32