Quelles sont les insulines disponibles et quand sont-elles utilisées ? Il est important de connaître le profil d’action et le mode d’utilisation des différentes substances actives afin de tirer le meilleur parti de l’insulinothérapie.
Peter Wiesli, de l’hôpital cantonal de Frauenfeld, a d’abord parlé des insulines à action prolongée (insulines basales), autrefois appelées insulines “de chevet” – aujourd’hui encore, l’injection est généralement recommandée le soir (du dîner au repos au lit). Cela se produit lorsque la glycémie augmente pendant la nuit et qu’il y a une valeur matinale élevée. Si la glycémie augmente tout au long de la journée, que la valeur matinale est bonne, mais que des hypoglycémies nocturnes risquent de se produire, il peut être utile d’injecter l’insuline basale le matin. En principe, on commence à utiliser des insulines à longue durée d’action lorsque l’HbA1c ne se situe pas dans la plage cible chez les diabétiques de type 2 qui prennent deux ou trois antidiabétiques oraux.
Un représentant important est l’insuline dégludec, qui a une durée d’action très longue, supérieure à 42 heures. Cela permet d’obtenir des taux d’insuline très stables et réguliers à l’état d’équilibre. Comparé à l’insuline glargine, la variabilité de la réduction du glucose est nettement plus faible [1], l’HbA1c peut être réduite de la même manière (“non-inférieure”) chez les diabétiques de type 2 avec des valeurs de base de 8,2% sous antidiabétiques oraux, le risque d’hypoglycémies nocturnes est réduit en raison de la variabilité moindre [2]. Une nouvelle étude [3] a montré une réduction de 40% du taux d’hypoglycémies sévères et de 53% du taux d’hypoglycémies nocturnes sévères. Par rapport au gold standard Lantus®, le dégludec s’est également révélé au moins aussi sûr sur le plan des critères cardiovasculaires. L’avantage en matière d’hypoglycémie a également été confirmé chez les patients présentant un risque élevé (étude SWITCH 2) [4]. On y a trouvé des NNT (Number Needed to Treat) inhabituellement bas pour la médecine, de 1 à un an pour les hypoglycémies sévères ou confirmées (c’est-à-dire que chaque patient bénéficie du dégludec par rapport à la glargine) et de 3 pour les hypoglycémies nocturnes sévères ou confirmées (c’est-à-dire que trois patients devaient être traités pendant un an pour qu’un seul en bénéficie). Ceci pendant la phase de maintien – pour l’ensemble de la période de traitement, le NNT des hypoglycémies sévères était de 21.
Il convient de mentionner tout particulièrement la flexibilité du moment de l’injection. L’efficacité du dégludec injecté de manière flexible (intervalles de 8 à 40h) est aussi bonne que celle de la glargine ou du dégludec injecté toujours au même moment de la journée [5]. Cela peut être un avantage pour les patients qui ont du mal à s’injecter de l’insuline à intervalles réguliers ou pour les diabétiques pris en charge par les services de soins à domicile. Même si le moment de l’injection n’a plus d’importance, il est conseillé de recommander au patient une certaine régularité, faute de quoi l’injection risque d’être complètement oubliée. Le site 1 résume ce qui précède.

Autres insulines basales
L’insuline glargine 300 est de la glargine 100 triplement concentrée (mêmes unités dans un tiers du volume par rapport à Lantus®). Toujeo® se présente sous la forme d’un stylo facile à utiliser. Son effet à l’état d’équilibre est plus constant et plus régulier sur 24 heures que celui de la glargine 100 [6]. Les hypoglycémies confirmées (≤3,9 mmol/l) ou sévères chez les diabétiques de type 2 sont moins fréquentes la nuit et même tout au long de la journée (étude EDITION 2) [7]. Une administration flexible de ±3 heures est possible. Le passage de Lantus® se fait 1:1 (si 1× insuline basale), le prix est à peu près comparable (dose plus élevée), il n’y a pas de problèmes de sécurité cardiovasculaire ou de cancer.
Abasaglar® est un biosimilaire de la glargine, ce qui signifie que, contrairement à un générique, il n’est pas identique mais similaire, avec la même fonction que le produit d’origine.
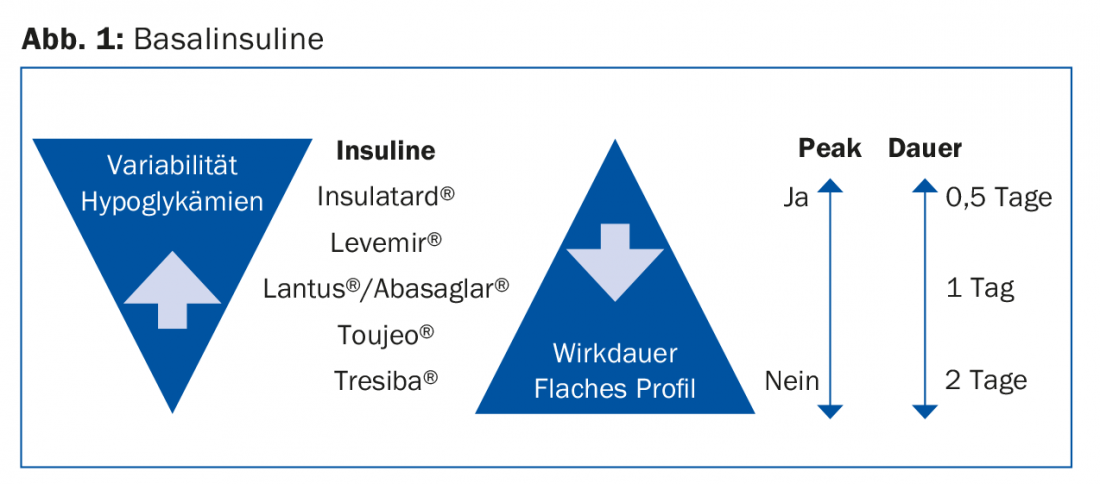
La figure 1 donne un aperçu des insulines basales. Plus la dose d’insuline appliquée est élevée, plus la durée d’action est longue.
Intensification de l’insulinothérapie
Si la glycémie ne se situe pas dans la plage cible avec ces mesures, l’insulinothérapie peut être encore intensifiée. Il est désormais possible d’ajouter une insuline à courte durée d’action au repas principal, au lieu d’un traitement par deux ou trois antidiabétiques oraux et une insuline basale. Ici aussi, le principe est le suivant : plus la dose est élevée, plus la durée d’action est longue. Les analogues de l’insuline Humalog®, NovoRapid® et Apidra®, dont le délai d’action est de cinq à dix minutes et la durée de trois à quatre heures, peuvent être utilisés. En outre, Fiasp®, qui agit encore un peu plus rapidement que l’insuline aspart régulière (avec un pic plus précoce) [8].
Dans le cadre du schéma Basal Plus, il est possible d’administrer une insuline à courte durée d’action avant le repas principal à dose fixe (commencer avec trois ou quatre unités, poursuivre avec l’OAD) ou adaptée à la glycémie avant le repas (correction). Il existe également des insulines mixtes comme Humalog Mix® ou Ryzodeg®.
Si cela ne suffit plus, un bolus d’insuline à courte durée d’action peut être administré à chaque repas ou à tous les repas.
Source : Diabetes Update Refresher, 7-9 décembre 2017, Zurich
Littérature :
- Heise T, et al : Ultra-long-acting insulin degludec has a flat and stable glucose-lowering effect in type 2 diabetes. Diabetes Obes Metab 2012 Oct ; 14(10) : 944-950.
- Zinman B, et al : Insuline dégludec versus insuline glargine chez les patients diabétiques de type 2 naïfs d’insuline : un essai randomisé de 1 an, de traitement à la cible (BEGIN Once Long). Diabetes Care 2012 Dec ; 35(12) : 2464-2471.
- Marso SP, et al : Efficacité et sécurité du dégludec versus glargine dans le diabète de type 2. N Engl J Med 2017 Aug 24 ; 377(8) : 723-732.
- Wysham C, et al : Effet de l’insuline dégludec vs insuline glargine U100 sur l’hypoglycémie chez les patients atteints de diabète de type 2 : The SWITCH 2 Randomized Clinical Trial. JAMA 2017 Jul 4 ; 318(1) : 45-56.
- Meneghini L, et al : L’efficacité et la sécurité de l’insuline dégludec administrée à des intervalles de dosage variables une fois par jour par rapport à l’insuline glargine et l’insuline dégludec dosée à la même heure chaque jour : un essai de 26 semaines, randomisé, en ouvert, en groupes parallèles, de traitement à la cible chez les individus atteints de diabète de type 2. Diabetes Care 2013 Apr ; 36(4) : 858-864.
- Becker RH, et al : New insulin glargine 300 Units – mL-1 provides a more even activity profile and prolonged glycemic control at steady state compared with insulin glargine 100 Units – mL-1. Diabetes Care 2015 Apr ; 38(4) : 637-643.
- Yki-Järvinen H, et al. : Contrôle glycémique et hypoglycémie avec la nouvelle insuline glargine 300 U/ml contre l’insuline glargine 100 U/ml chez les personnes atteintes de diabète de type 2 utilisant l’insuline basale et des médicaments antihyperglycémiants oraux : l’essai randomisé EDITION 2 sur 12 mois incluant une extension de 6 mois. Diabetes Obes Metab 2015 Dec ; 17(12) : 1142-1149.
- Heise T, et al : Pharmacological properties of faster-acting insulin aspart vs insulin aspart in patients with type 1 diabetes receiving continuous subcutaneous insulin infusion : A randomized, double-blind, crossover trial. Diabetes Obes Metab 2017 Feb ; 19(2) : 208-215.
PRATIQUE DU MÉDECIN DE FAMILLE 2018 ; 13(1) : 38-39











