Lors de l’assemblée annuelle 2017 commune de la Swiss Society of Paediatrics (SSP) et de la Swiss Society for Allergology and Immunology (SSAI), le Dr Kathrin Scherer, PD, Dermatologie, Hôpital universitaire de Bâle, a parlé des problèmes liés aux tests de prick cutané, aux tests intradermiques et aux tests de patch des patients allergiques. Elle a donné une mise à jour pour la pratique sur les questions suivantes : comment tester ? Où tester ? Avec quoi tester ?
Les tests cutanés pour les allergies sont largement influencés par la technique de diagnostic (instruments de test et leur manipulation), par la situation immunologique du patient (générale et locale au niveau du site de test cutané) et par la préparation des allergènes (concentration, standardisation).
Comment tester ?
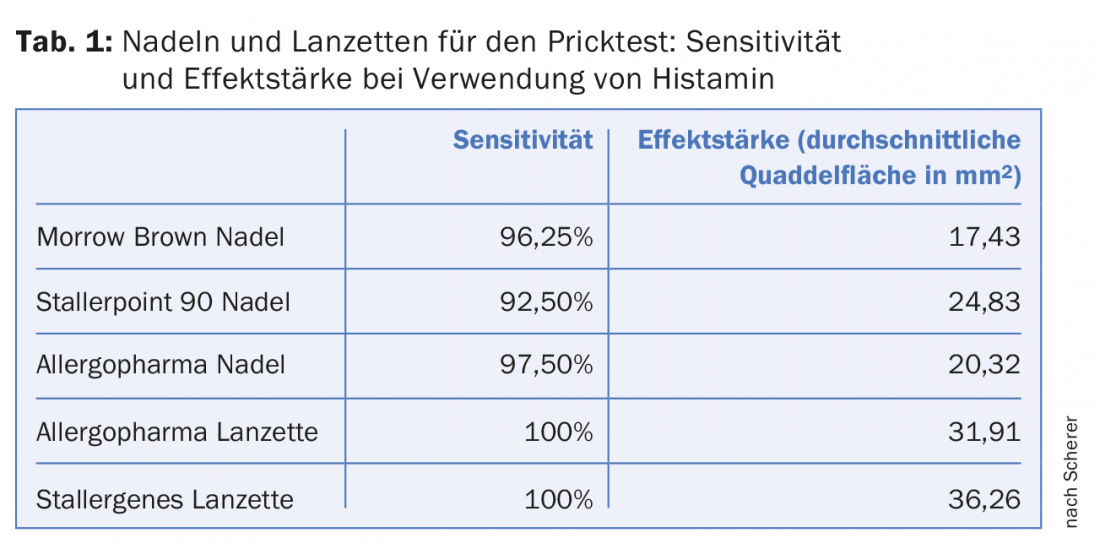
L’intensité de l’effet des tests de piqûres cutanées dépend de l’instrument de test utilisé, a rapporté l’intervenante. Les lancettes seraient supérieures aux aiguilles en termes de sensibilité et de puissance d’effet (efficacy), mais plus difficiles à manipuler. La technique recommandée par le fabricant doit être suivie à la lettre lors de la manipulation de tous les instruments de test afin d’obtenir de bons résultats. Même de petites variations dans la manipulation peuvent entraîner des variations dans la taille des quadrillages. Lors d’une étude comparative menée à Bâle sur trois aiguilles de prick-test différentes et deux lancettes, la lancette de Stallergenes a produit les plus grosses piqûres (en utilisant Histamin volar sur l’avant-bras). Les deux lancettes ont donné des caillots plus gros que les aiguilles (tableau 1). Les tests ont été effectués sur l’avant-bras et le haut du dos de 20 étudiants en médecine volontaires avec de l’histamine à 1%, du phosphate de codéine à 9% et du NaCl à 0,9% (contrôle négatif). La sensibilité était légèrement inférieure pour les aiguilles de prick-test par rapport aux lancettes. L’histamine a permis d’obtenir de plus gros caillots que la codéine. Sur l’avant-bras, les papules d’histamine étaient significativement plus grandes que sur le haut du dos.
Les résultats des pricktests sont plus positifs sur l’avant-bras palmaire que sur le haut du dos. Cela est probablement dû à la différence de densité des mastocytes sur les deux sites de test. Le calcul de la densité des mastocytes a révélé des différences considérables entre l’avant-bras (densité totale de 211 mastocytes par mm2, 120 mastocytes par mm2 dans le derme papillaire) et le haut du dos (total de 172, 70 par mm2 dans le derme papillaire) [1]. Ces calculs sont basés sur des biopsies par punch prélevées à différents endroits du corps. La plus grande densité de mastocytes se trouvait sur le nez et sur toute la tête, un peu moins sur les mains et les pieds, puis sur les avant-bras, le haut du dos et enfin l’abdomen [1]. Les résultats d’une étude menée à Bâle sur 24 volontaires avec des tests intradermiques étaient différents de ceux des prick-tests [2]. Les quadrillages étaient plus importants sur le haut du dos que sur l’avant-bras palmaire et le bras latéral. En outre, la codéine a provoqué de plus grandes crises que l’histamine. Ces différences entre les résultats des prick-tests et ceux des intradermoréactions ne sont pas entièrement explicables, a-t-elle ajouté.
Les patch-tests pour déterminer les réactions retardées sont généralement effectués dans le haut du dos. Le test de l’exanthème médicamenteux fixe constitue une exception à cette règle. Le patch-test au niveau de la peau lésionnelle est considéré comme plus sensible dans le cas de l’exanthème médicamenteux fixe (aperçu 1) par rapport au test au niveau du haut du dos. Par conséquent, en raison de la plus grande sensibilité de la peau, le test doit être effectué à l’endroit de la lésion clinique initiale (éventuellement en plus du test sur le haut du dos).
La sensibilité du test dans une peau lésionnelle et pigmentée est de 40% à 50%, en particulier lorsque des anti-inflammatoires non stéroïdiens (AINS) sont testés, a-t-elle expliqué. Au Portugal, 52 cas (période de 20 ans) ont été analysés rétrospectivement [3]. Les AINS ont été suspectés cliniquement d’être à l’origine de l’exanthème médicamenteux fixe dans 90,4% des cas. Chez 21 patients (40,4%), le patch-test a été réactif sur une peau lésionnelle et pigmentée. Chez 20 de ces patients, le médicament responsable était un AINS (nimésulide, piroxicam, étoricoxib) et chez un patient, l’antihistaminique cétirizine [3]. Comme pour l’exanthème médicamenteux fixe, il peut être utile de tester certains autres exanthèmes à l’endroit où la réaction clinique est la plus forte, a indiqué l’oratrice. Il est possible que la réponse des cellules mémoires T localisées soit plus active que celle des cellules mémoires circulantes. Le Dr Scherer l’a démontré en prenant l’exemple d’un cas de SDRIFE (symmetrical drug related intertriginous and flexural exanthema) après l’administration d’un produit de contraste radiologique. Les patch-tests réalisés avec un produit de contraste radiologique dans le haut du dos sont restés négatifs, tout comme les tests intradermiques avec lecture tardive sur le bras. En revanche, les tests intradermiques lésionnels à lecture tardive étaient positifs.

Avec quoi tester ?
Lors des tests cutanés, il convient de faire la distinction entre les réactions irritatives et les véritables réactions allergiques, en particulier lors du test des allergies de type immédiat aux substances susceptibles de provoquer une irritation cutanée. Les contrôles négatifs sont utiles pour les tests. Les substances irritantes telles que la rifampicine ou la ciprofloxacine compliquent l’interprétation des résultats des tests intradermiques. La littérature fait état de concentrations de test non irritantes très différentes pour la ciprofloxacine, par exemple, a rapporté l’oratrice. Elle a attiré l’attention sur le fait que les dilutions préparées en interne dans la pratique sont souvent imprécises. Des résultats plus précis que les dilutions dans une seringue peuvent être obtenus avec des ampoules de dilution. Les concentrations de test doivent être choisies différemment en fonction de la réponse clinique initiale. En cas d’allergie de type immédiat, il est généralement recommandé d’utiliser des concentrations de tests cutanés plus faibles que pour les réactions retardées. Par exemple, le test intradermique à l’héparine pour les réactions de type immédiat est effectué avec des dilutions du médicament au 1:100 ou au 1:10. En revanche, pour les réactions de type retardé, il est recommandé de tester avec le médicament non dilué. “Lorsque nous testons des patients très allergiques, nous devons être sûrs de tester avec des concentrations qui ne sont pas dangereuses”, a déclaré l’intervenante.
Source : Assemblée annuelle commune SSP/SSAI 2017, St. Gallen. Conférence : Kathrin Scherer, Hôpital universitaire de Bâle : “What’s new in allergy skin testing ?”, 1er juin 2017
Littérature :
- Weber A, et al : Pattern analysis of human cutaneous mast cell populations by total body surface. Br J Dermatol 2003 ; 148 : 224-228.
- Scherer K, et al. : Schéma de réaction à l’histamine et à la codéine dans un modèle de test cutané intradermique humain. Clin Exp Allergy 2007 ; 37 : 39-46.
- Andrade P, et al : Patch testing in fixed drug eruptions : a 20-year review. Contact Dermatitis 2011 ; 65 : 195-201.
DERMATOLOGIE PRATIQUE 2017 ; 27(4) : 46-47