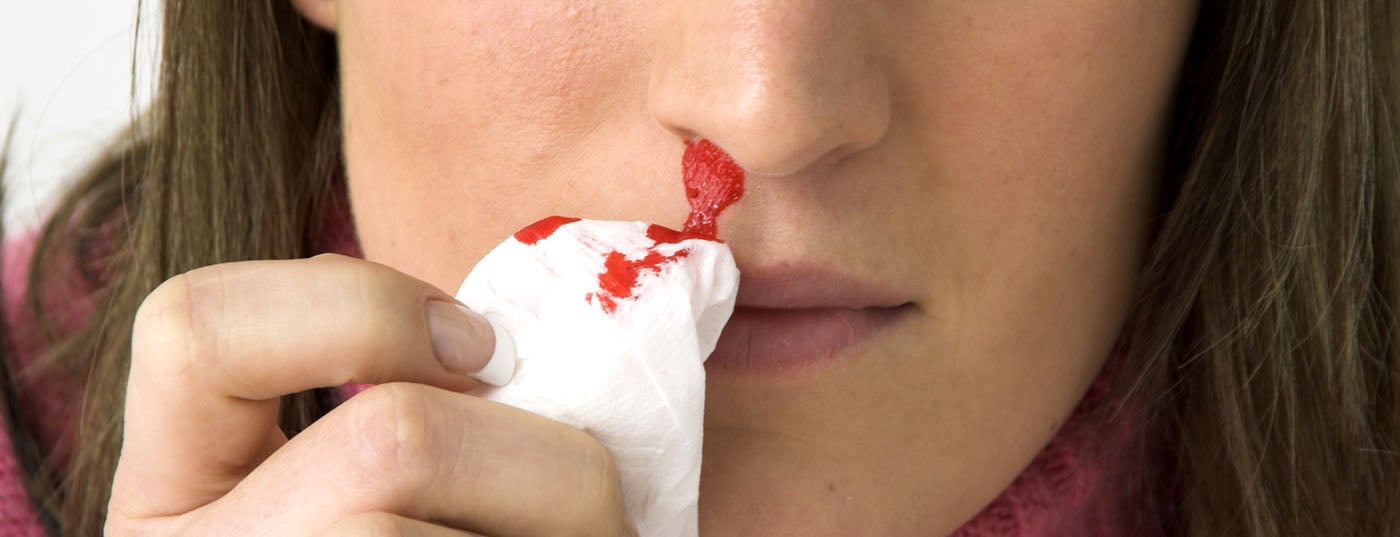
Lors de l’après-midi des médecins généralistes à l’USZ, les discussions ont porté cette fois sur les urgences ORL, entre autres. Quels sont les diagnostics et traitements modernes de l’épistaxis ? Quelles sont les décisions à prendre en cas de rhinosinusite aiguë ? David Holzmann, de la Clinique d’oto-rhino-laryngologie et de chirurgie cervico-faciale de l’Hôpital universitaire de Zurich. Il a souligné que l’épistaxis en particulier est une affection souvent sous-estimée, qui peut représenter un défi pour le médecin traitant et être associée à des traitements désagréables pour le patient.
Selon le professeur David Holzmann, de la clinique d’oto-rhino-laryngologie et de chirurgie cervico-faciale de l’hôpital universitaire de Zurich, l’un des principaux facteurs de risque d’épistaxis est la prise d’antiagrégants comme le clopidogrel et l’aspirine®. L’épistaxis causée par les anticoagulants tels que les coumarines est déjà moins importante et meilleure en termes de résultats. En outre, les maladies hématologiques, les traumatismes, l’alcool ou l’hypertension peuvent être responsables d’une épistaxis. L’anamnèse comprend les quatre S :
- Côté(droit, gauche, bilatéral, antérieur, postérieur)
- Début(où, quand, comment, durée)
- Gravité(de la trace de sang à l’hémorragie massive, premier épisode/répétitif)
- Maladies systémiquesou médication (hématologique, vasculaire).
“Les patients décrivent parfois le saignement de manière dramatique, car c’est une expérience impressionnante que de saigner de la tête. C’est pourquoi il est important de poser à nouveau des questions précises sur la gravité afin de déterminer l’ampleur réelle du saignement”, explique le conférencier. Au cours du work-up, il convient de vérifier les signes vitaux et la circulation (pression artérielle, pouls). En outre, la pose d’une voie intraveineuse est cruciale (avant le transport, deux fois dans les cas graves). “Il est préférable de le faire une fois trop tôt, afin de l’avoir au cas où le patient s’effondrerait”, a conseillé le professeur Holzmann. Vient ensuite l’inspection locale, avec ou sans mesures décongestionnantes, et enfin le traitement. La prise de sang fournit des informations importantes en cas d’anticoagulation orale (INR) et d’hémorragies graves et répétées (Hb). Le schéma THREAT indique quand un saignement est particulièrement dangereux(traumatisme, maladie hématologique, “rear”). location” [hintere Lokalisation], besoin de transfusion).
Comment aider le patient ?
Les mesures de premiers soins importantes en cas de saignement de nez antérieur consistent à pincer correctement le nez, à s’asseoir droit et à se pencher en avant pour éviter d’avaler le sang. “Le sang est le meilleur vomitif. De plus, vous ne voyez pas les quantités de sang qui circulent réellement lorsque le patient avale tout”, a déclaré le conférencier. “Un Coldpack dans le cou ne sert à rien. Il n’y a aucune preuve d’une diminution du flux sanguin septal. Ce qui est intéressant, c’est de sucer de la glace”.
L’oxybuprocaïne (1% Novesin®), par exemple, est utilisée pour l’anesthésie, tandis que la xylométazoline 0,1% (Otrivin®) et l’adrénaline 1:1000 ont un effet décongestionnant. “Les patients qui saignent beaucoup du nez doivent généralement tousser et éternuer et répandent donc le sang dans tout le cabinet. Pour protéger les vêtements du patient, vous pouvez utiliser une cape. N’oubliez pas de vous protéger vous-même contre les contaminations pendant le traitement. Votre personnel médical vous sera également reconnaissant d’utiliser une protection environnementale et de couvrir les appareils”, ajoute-t-il. Les outils utilisés pour l’examen sont la lampe, le spéculum et la tétine (nasale).
La plupart des saignements se situent dans la partie antérieure du nez. La coagulation locale peut ici être réalisée, par exemple, avec des bâtonnets de nitrate d’argent. La pince bipolaire offre une autre possibilité de coagulation focalisée. “Pour les patients souffrant d’épistaxis, vous devez toujours avoir les deux mains à disposition. L’examen et le traitement sont plus faciles si une tierce personne se charge de l’aspiration”, a expliqué le professeur Holzmann.
Le tamponnement (par ex. au moyen de Rapid Rhino® 900) est une forme de traitement utile, mais généralement ressentie comme très désagréable, de l’épistaxis postérieure. Le système à deux chambres, auto-humidifié et recouvert d’hydrocolloïde, est introduit lentement et avec précaution le long du plancher nasal (horizontalement), si possible sous anesthésie de surface. Il faut alors faire attention aux points de pression. Il doit rester dans le nez pendant 48 heures. Des dispositifs spéciaux empêchent l’aspiration.
Les règles générales de comportement après une épistaxis sont résumées dans le tableau 1.

Rhinosinusite aiguë
Dans le cas de la rhinosinusite aiguë, il s’agit dans la grande majorité des cas d’un rhume/reniflement banal (viral aigu). Chez beaucoup moins de patients, on observe une rhinosinusite post-virale et, enfin, chez une fraction d’entre eux, une forme bactérienne aiguë. Chez l’adulte, la rhinosinusite aiguë est définie comme suit : Apparition soudaine et pendant moins de douze semaines de deux symptômes ou plus, dont l’un doit être soit une obstruction nasale, soit un écoulement nasal (antéro/postnasal drip). Des douleurs/pressions faciales ou une réduction ou une perte de l’odorat peuvent accompagner ces symptômes. La gravité peut être évaluée à l’aide d’échelles d’évaluation telles que l’échelle visuelle analogique (EVA) : légère (EVA 0-3), modérée (EVA >3-7) et sévère (EVA >7-10).
L’examen de routine au cabinet médical comprend l’inspection externe (dolence à la percussion, diminution de la sensibilité, orbite/motilité oculaire) et la rhinoscopie (otoscope avec un grand entonnoir, éventuellement frottis du conduit nasal moyen). Une voie de pus postérieure et des problèmes dentaires peuvent être clarifiés par voie orale. La radiographie conventionnelle est peu utile pour le diagnostic et n’est donc pas indiquée. En cas de clinique sévère, si des complications sont suspectées ou en cas d’immunosuppression, un scanner haute résolution (HR-CT) des sinus peut être réalisé.
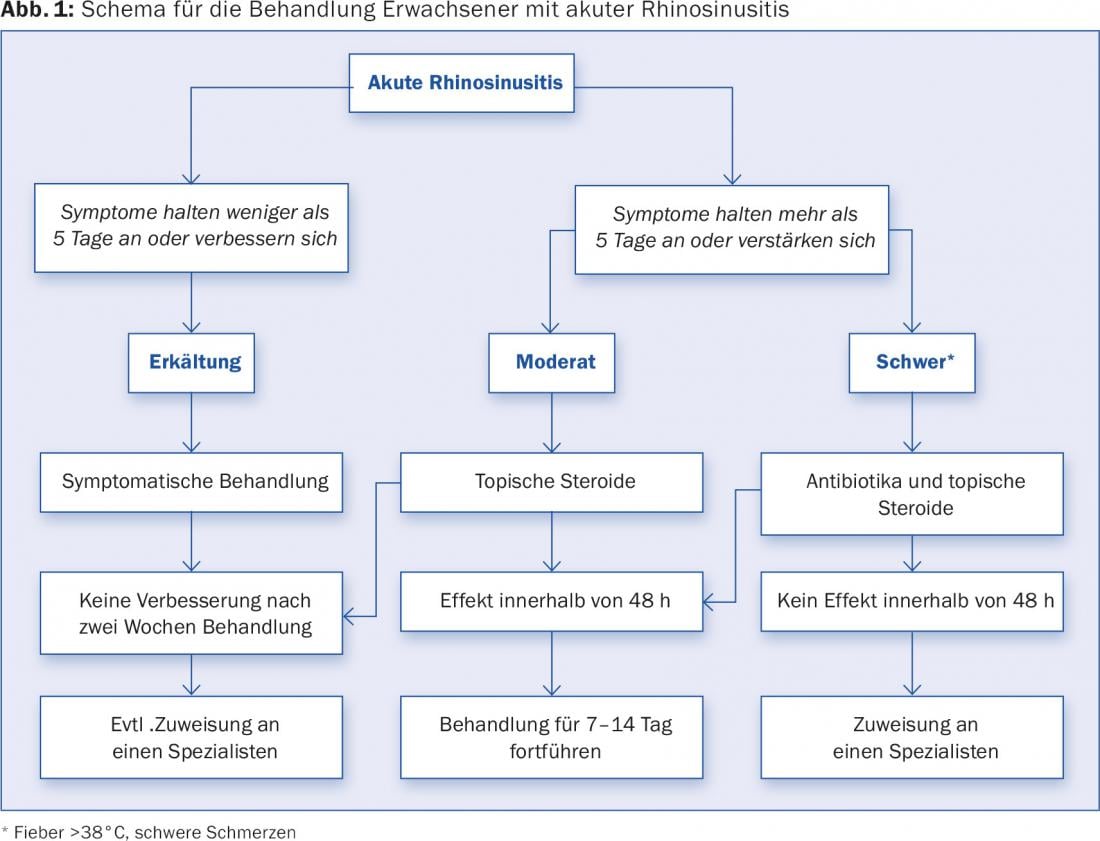

Un schéma de soins primaires pour les patients adultes atteints de rhinosinusite aiguë est présenté sur la figure 1. Les options de traitement sont présentées en détail dans le tableau 2. En outre, il faut toujours être attentif aux symptômes d’alerte qui exigent un transfert/hospitalisation immédiat. Il s’agit notamment de
- Œdème périorbitaire
- Ophtalmoplégie
- Perte d’acuité visuelle
- Images doubles
- céphalées frontales sévères unilatérales ou bilatérales
- méningitique ou autres signes neurologiques focaux.
Source : 30e après-midi interactif des médecins généralistes, 12 novembre 2015, Zurich
PRATIQUE DU MÉDECIN DE FAMILLE 2015 ; 10(12) : 42-44