Le diagnostic de suspicion d’hypertension artérielle doit être confirmé par des mesures ambulatoires de la pression artérielle ou (mieux) par une mesure de la pression artérielle sur 24 heures. Chez les jeunes patients, en cas d’antécédents familiaux négatifs, d’hypertension de niveau 2 ou 3 ou d’hypertension artérielle résistante au traitement, il faut penser à la possibilité d’une cause secondaire d’hypertension. Avant de commencer le traitement, il faut tenir compte de l’âge, des facteurs de risque cardiovasculaire, des éventuelles lésions des organes terminaux et des maladies associées du patient. Le choix du traitement antihypertenseur est basé sur la prise en compte des maladies associées et comprend en premier lieu les inhibiteurs du système rénine-angiotensine, les antagonistes du calcium, les bêtabloquants et les diurétiques. Les valeurs cibles du traitement dépendent de l’âge, de l’état de santé et des maladies associées (diabète).
Les dernières recommandations de la Société européenne d’hypertension et de cardiologie ont été publiées en 2013 et servent de base à cet article, avec d’autres guidelines (britanniques 2011) [1,2]. Un accent est mis sur la thérapie actuelle et les objectifs thérapeutiques.
Les valeurs qui définissent l’hypertension artérielle varient en fonction de la technique et du lieu de mesure (résumées dans le tableau 1 ).
Chez tout patient présentant des valeurs tensionnelles élevées, il convient en premier lieu de confirmer le diagnostic de suspicion d’hypertension artérielle. Dans la mesure du possible, la mesure de la pression artérielle doit être effectuée en dehors du cabinet par le patient ou par une mesure de la pression artérielle à long terme (mesure de la pression artérielle sur 24 heures). Cet examen permet d’évaluer l’évolution de la pression artérielle diurne et le dipping nocturne. De même, une éventuelle composante blouse blanche de l’hypertension artérielle ou une hypertension masquée peut être mise en évidence.

Autres étapes avant le début du traitement
Pour déterminer la stratégie de traitement et le choix des médicaments, il convient de répondre aux questions suivantes après le diagnostic d’hypertension artérielle :
Quelle est la cause de l’hypertension artérielle ? Pourrait-il s’agir d’une cause secondaire d’hypertension ? L’hypertension artérielle essentielle est de loin la plus fréquente. Une cause secondaire d’hypertension n’est présente que dans 5 à 10 % des cas. Toutefois, en cas de suspicion clinique ou de résultats de laboratoire anormaux, il convient de procéder à une évaluation ciblée des causes secondaires d’hypertension (tableau 2). Une cause secondaire d’hypertension doit être envisagée en particulier chez les patients ayant des antécédents familiaux négatifs, les patients de moins de 30 ans, les hypertendus de grade 2 ou 3 ou les hypertendus artériels résistants au traitement [3].
Quel est l’âge du patient, quel est le risque cardiovasculaire, existe-t-il des lésions d’organes terminaux ? L’âge, les facteurs de risque cardiovasculaire ainsi que les comorbidités et les éventuelles lésions des organes terminaux sont importants pour la stratification du risque et la planification du traitement. Chez tous les patients, les examens de base doivent inclure la numération formule sanguine, la créatinine, l’urée, les électrolytes, l’acide urique, le glucose à jeun, l’HbA1c, le profil lipidique, la spoturine avec sédiment pour rechercher une protéinurie ou une hyperprotéinurie. microalbuminurie et ECG 12 dérivations doivent être effectués. Ensuite, le calcul du risque et la stratégie de traitement peuvent être consultés dans le tableau 3.
Quelles sont les maladies associées connues ? Ils influencent la stratégie de traitement, les valeurs de pression artérielle cibles et le choix des médicaments et doivent être évalués en conséquence.


Traitement de l’hypertension artérielle
Après avoir répondu aux questions susmentionnées, la stratégie de traitement peut être définie conformément au tableau 3. Les options thérapeutiques suivantes peuvent être envisagées :
Options thérapeutiques non médicamenteuses – Mesures relatives au mode de vie : Les directives soulignent l’importance des mesures liées au mode de vie. Il s’agit d’une activité physique régulière (30 minutes d’exercice aérobique modéré au moins cinq jours par semaine), d’une perte de poids en cas de surpoids (IMC cible inférieur à 25 kg/m2) ainsi que la modification des habitudes alimentaires avec une alimentation pauvre en sel (5-6 g par jour), une consommation régulière de fruits et légumes et une alimentation pauvre en graisses, ainsi qu’une consommation modérée d’alcool (20-30 g par jour pour les hommes, 10-20 g par jour pour les femmes) [1,4]. En raison des idées souvent erronées concernant les habitudes alimentaires optimales du patient et de son entourage, nous pensons qu’une consultation diététique est fortement recommandée. Il convient également de recommander aux patients d’arrêter de fumer.
Options thérapeutiques médicamenteuses : En principe, on peut commencer par une monothérapie chez les patients présentant une hypertension artérielle légère à modérée et/ou un risque cardiovasculaire faible à modéré. Les recommandations actuelles favorisent dans de nombreux cas le traitement par un inhibiteur du système rénine-angiotensine ou un antagoniste calcique. En cas d’effet insuffisant, on peut envisager d’une part le passage à un autre groupe de substances, d’autre part une augmentation de la dose ou enfin le début d’un traitement combiné.
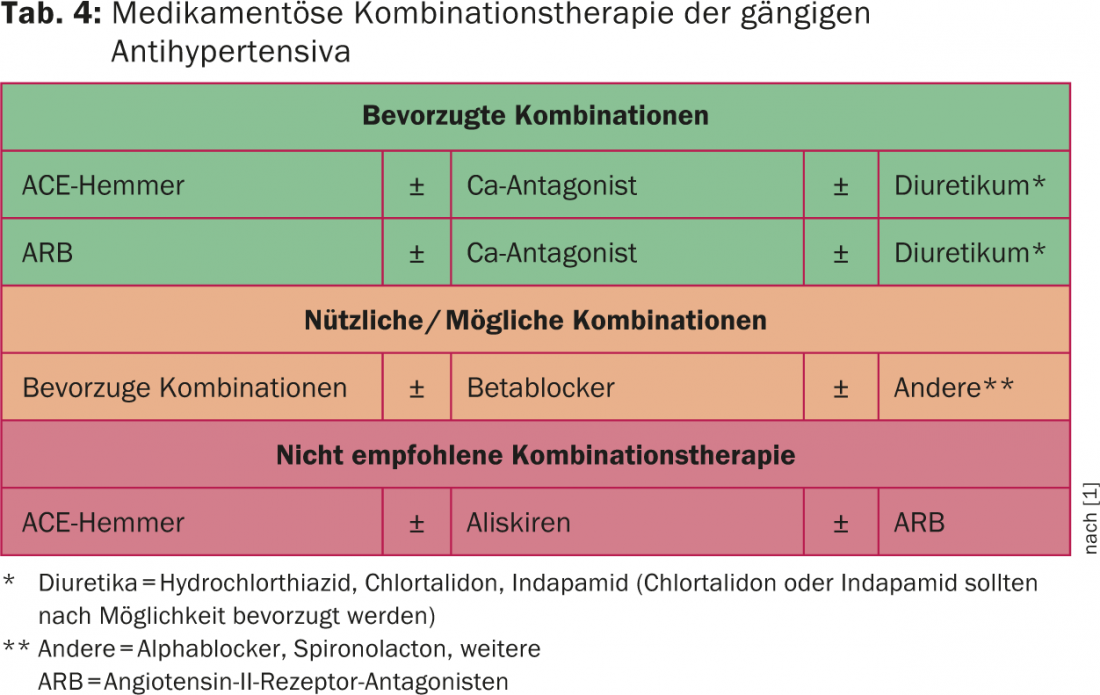
Chez les patients présentant une hypertension artérielle sévère et/ou un risque cardiovasculaire élevé à très élevé, un traitement combiné (à faible dose) est recommandé en premier lieu. Le tableau 4 fournit des informations sur les combinaisons possibles des groupes de substances actuels. Le seul traitement combiné non recommandé est le traitement simultané par deux inhibiteurs du système rénine-aldostérone (exception : association avec les antagonistes de l’aldostérone spironolactone ou éplérénone) [5]. Le choix du médicament doit essentiellement tenir compte des maladies associées (tableau 5) et de l’âge du patient.
Une approche de traitement que nous estimons bonne et pragmatique est recommandée dans les guidelines britanniques (fig. 1) [2].


Options thérapeutiques invasives pour l’hypertension résistante aux traitements
Une hypertension résistante au traitement est définie comme une pression artérielle supérieure à 140/90 mmHg malgré des mesures de style de vie adéquates et au moins trois antihypertenseurs à dose adéquate (au moins un diurétique) [1]. Certains experts exigent en outre l’ajout de spironolactone ou d’éplérénone. Chez les patients souffrant d’hypertension artérielle résistante au traitement, des options thérapeutiques invasives peuvent être envisagées pour traiter l’hypertension artérielle après confirmation de la résistance au traitement.
Dénervation rénale : Au cours des dernières années, la dénervation rénale a semblé être une option thérapeutique valable pour les patients souffrant d’hypertension artérielle résistante aux traitements (études observationnelles Simplicity-HTN1 et 2) [6,7]. Les résultats de la première étude prospective randomisée en aveugle (étude Simplicity-HTN3) ont toutefois relativisé ces résultats. Une réduction significative de la pression artérielle a été obtenue à la fois dans le groupe ayant subi une dénervation rénale et chez les patients ayant subi une procédure fictive (angiographie). Cependant, les différences entre les deux groupes n’étaient pas significatives [8]. Au vu des résultats, l’enthousiasme pour cette option thérapeutique a été fortement relativisé. Des études supplémentaires sont nécessaires dans ce domaine. En attendant, la dénervation rénale reste réservée à certains patients sélectionnés et à des patients dans le cadre d’études.
Stimulation des barorécepteurs carotidiens : en ce qui concerne cette option thérapeutique, nous vous renvoyons au rapport du professeur Jürg Schmidli, Berne, dans ce numéro (p. 6 et suivantes).
Stenting de l’artère rénale : la sténose de l’artère rénale due à l’athérosclérose est relativement fréquente chez les hypertendus âgés. Aucune intervention n’est recommandée en cas de fonction rénale stable au cours des six à douze derniers mois et d’hypertension contrôlable par des médicaments. Dans l’ensemble, cependant, il existe toujours une controverse sur le bénéfice d’une intervention, sauf chez les patients présentant une sténose bilatérale et des décompensations cardiaques aiguës récurrentes. Dans ce cas, un traitement invasif est favorisé [9].
Chez les patients atteints de dysplasie fibromusculaire (patients plus jeunes, généralement de sexe féminin), les lignes directrices actuelles recommandent une intervention percutanée sur la base des résultats d’études (études non contrôlées) [10].
Objectifs thérapeutiques
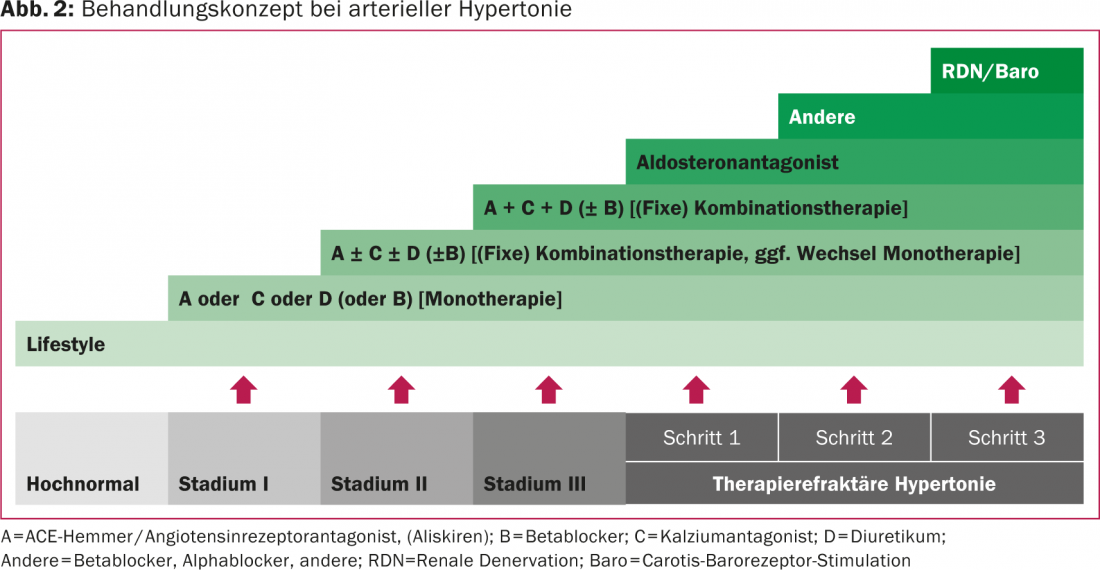
Le concept de traitement, de l’hypertension artérielle légère à l’hypertension artérielle réfractaire, est résumé dans la figure 2.
Pour la plupart des hypertendus, les valeurs cibles de pression artérielle se situent, selon les directives actuelles, dans la fourchette <140/90 mmHg. La seule exception concerne les patients diabétiques, pour lesquels des valeurs cibles de <140/85 mmHg sont indiquées. Chez les patients âgés, des valeurs de pression artérielle légèrement plus élevées, de 150-160 mmHg systolique, peuvent être acceptables en fonction de l’état de santé physique et mentale. Les patients souffrant d’insuffisance rénale diabétique ou non diabétique et de protéinurie (ratio protéine/créatinine >0,22 g/g [11]) constituent une autre exception. Chez ces patients, des valeurs de pression artérielle systolique <130 mmHg peuvent être envisagées sous réserve d’un contrôle étroit de la fonction rénale.
Traitement des facteurs de risque cardiovasculaire supplémentaires
L’hypertension artérielle n’étant qu’une partie du traitement du risque cardiovasculaire, il est également indispensable de traiter les autres facteurs de risque cardiovasculaire (tableau 6).

Littérature :
- Mancia G, et al : 2013 ESH/ESC guidelines for the management of arterial hypertension : the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J 2013 ; 34(28) : 2159-2219.
- Krause T, et al : Management of hypertension : summary of NICE guidance. BMJ 2011 ; 343 : d4891.
- Rimoldi SF, Scherrer U, Messerli FH : Hypertension artérielle secondaire : quand, qui, et comment dépister ? Eur Heart J 2014 ; 35(19) : 1245-1254.
- Dickinson HO, et al : Lifestyle interventions to reduce blood pressure raised : a systematic review of randomized controlled trials. J Hypertens 2006 ; 24(2) : 215-233.
- Mann JF, et al : Résultats rénaux avec le telmisartan, le ramipril, ou les deux, chez les personnes à haut risque vasculaire (l’étude ONTARGET) : un essai contrôlé multicentrique, randomisé, en double aveugle. Lancet 2008 ; 372(9638) : 547-553.
- Krum H, et al : Catheter-based renal sympathetic denervation for resistant hypertension : a multicentre safety and proof-of-principle cohort study. Lancet 2009 ; 373(9671) : 1275-1281.
- Esler MD, et al : Dénervation sympathique rénale chez les patients souffrant d’hypertension résistante au traitement (The Symplicity HTN-2 Trial) : un essai contrôlé randomisé. Lancet 2010 ; 376(9756) : 1903-1909.
- Bhatt DL, et al : A controlled trial of renal denervation for resistant hypertension. N Engl J Med 2014 ; 370(15) : 1393-1401.
- Gray BH, et al : Bénéfice clinique de l’angioplastie de l’artère rénale avec pose de stent pour le contrôle de l’insuffisance cardiaque congestive récurrente et réfractaire. Vasc Med 2002 ; 7(4) : 275-279.
- Safian RD, Textor SC : Sténose de l’artère rénale. N Engl J Med 2001 ; 344(6) : 431-442.
- Appel LJ, et al : Contrôle intensif de la pression sanguine dans la maladie rénale chronique hypertensive. N Engl J Med 2010 ; 363(10) : 918-929.
CARDIOVASC 2014 ; 13(6) : 12-17