Lors du congrès de la SSMI à Bâle, le professeur Roland von Känel, médecin-chef de la médecine psychosomatique, de la psychiatrie et de la psychothérapie à la clinique Barmelweid, a donné une mise à jour sur le lien entre le stress, la dépression et les maladies cardiaques. Il s’est avéré que les problèmes psychologiques ne sont pas seulement des facteurs de risque importants pour un infarctus, mais qu’ils sont également provoqués à l’inverse par l’expérience traumatisante d’un infarctus qui a réellement eu lieu. Ces dépressions et états de stress post-traumatique représentent un défi dans la pratique, notamment parce qu’ils nécessitent des stratégies de diagnostic et de traitement différentes de celles des formes classiques de ces maladies.
“Roland von Känel, médecin-chef de la médecine psychosomatique, de la psychiatrie et de la psychothérapie à la clinique Barmelweid, a introduit son exposé. Les facteurs de risque psychosociaux tels que le stress émotionnel aigu, le stress social chronique, les affects négatifs, certains facteurs de personnalité et les états de fatigue montrent des augmentations du risque de maladie coronarienne (MC) comparables à celles des paramètres établis (par exemple, le tabagisme, le diabète, l’obésité, le manque d’activité). Des études confirment surtout le rôle évident du stress : selon une méta-analyse [1], les accès de colère multiplient par près de cinq le risque d’infarctus du myocarde/de SCA (Incidence Rate Ratio 4,74 ; IC 95% 2,50-8,99). L’intervalle de temps critique est de deux heures après un accès de colère. Il semble également y avoir une relation dose-effet : plus il y a de problèmes, plus le risque est élevé. En revanche, la prise régulière d’aspirine et de bêtabloquants a réduit le risque de SCA.
Même après un tel événement, les patients ne sont pas à l’abri des effets négatifs du stress : l’activation plaquettaire induite par le stress est nettement plus élevée chez les personnes qui ont subi un SCA avec un événement déclencheur émotionnel (négatif) deux heures avant le début des symptômes environ un an auparavant que chez celles qui ont subi un SCA sans déclencheur émotionnel. Le temps de récupération des plaquettes est également plus long [2].
Les modulateurs qui réduisent l’hypercoagulabilité induite par le stress comprennent notamment les flavanoïdes diététiques, les bêtabloquants non sélectifs, l’aspirine, les antagonistes du calcium, les émotions positives et la mélatonine. Il a été démontré que le chocolat noir riche en flavanoïdes entraînait une diminution significative de la formation de fibrine induite par le stress (D-dimères) dans une population saine par rapport au chocolat placebo [3]. Il en va de même pour 3 mg de mélatonine orale une heure avant le test de stress standardisé [4].
Les facteurs de stress chroniques comme facteurs de risque psychosociaux de l’infarctus du myocarde
Le stress au travail est un facteur de stress chronique important. Elle augmente le risque de maladie coronarienne d’environ 23% [5] et reste dangereuse même après l’infarctus : László et al. ont trouvé une augmentation de 73% du risque pour le critère combiné d’infarctus du myocarde non fatal et de mortalité cardiaque, ainsi qu’une augmentation de 65% de la mortalité totale [6]. En outre, le manque de soutien social fonctionnel et structurel est pertinent pour les patients souffrant d’une maladie coronarienne préexistante : les méta-analyses estiment que le risque de mortalité est multiplié par 1,4 à 1,7 [7].
L’infarctus du myocarde comme facteur de stress
20% des patients se sentent très stressés pendant l’infarctus et ont une grande peur de la mort. 50% supplémentaires indiquent un stress moyen et une peur de la mort. Environ 10 à 15% développent des symptômes post-traumatiques d’une ampleur cliniquement significative (état de stress post-traumatique, ESPT) dans les mois qui suivent [8]. “Ces facteurs augmentent à leur tour le risque de réadmission à l’hôpital en raison d’un événement cardiovasculaire”, explique le professeur von Känel. Selon Edmondson et al. le risque de mauvais pronostic (mortalité et/ou récidive de SCA) est même doublé [8]. “Il ne faut pas non plus oublier : Le vécu du stress, l’anxiété et les humeurs dépressives sont parfois plus prononcés chez le partenaire que chez le patient victime d’un infarctus”.
Actualités sur la dépression
La dépression majeure est fréquente chez les patients victimes d’un infarctus (19,8%). Des symptômes cliniquement significatifs sont observés dans environ 7 à 31% des cas [9]. La dépression est également un facteur de risque pertinent pour un mauvais pronostic après un infarctus du myocarde, avec une augmentation d’environ deux fois du risque de mortalité totale et de près de trois fois du risque de mortalité cardiaque.
“Selon le DSM-IV/V, la dépression est un ensemble hétérogène de symptômes dont les plus importants sont l’humeur dépressive et la diminution de l’intérêt ou du plaisir pour les activités”, a déclaré le conférencier. L’expérience de l’infarctus et l’inflammation jouent un rôle important dans la pathogenèse de la dépression chez les patients victimes d’un infarctus du myocarde. Selon plusieurs études, ces deux paramètres interagissent dans la formation des symptômes dépressifs. Par exemple, la peur de la mort pendant l’infarctus est positivement corrélée au TNF-α à l’admission à l’hôpital et à la dépressivité une semaine et trois mois après. En raison de ces conditions spécifiques, la “dépression cardiaque” doit être distinguée de la “dépression psychiatrique” et probablement traitée différemment.
Si l’on divisait la dépression en dimensions cardiotoxiques (tab. 1) et que l’on en déduisait des thérapies ou de nouveaux modèles de soins, le pronostic pourrait être amélioré.

Les approches préventives visant à réduire l’expérience traumatique de l’infarctus ont un potentiel à cet égard [10]. En principe, les composantes thérapeutiques suivantes font partie du traitement antidépresseur de la maladie coronarienne : autogestion, psychothérapie, pharmacothérapie et modèles de soins intégrés basés sur l’équipe (Fig. 1).
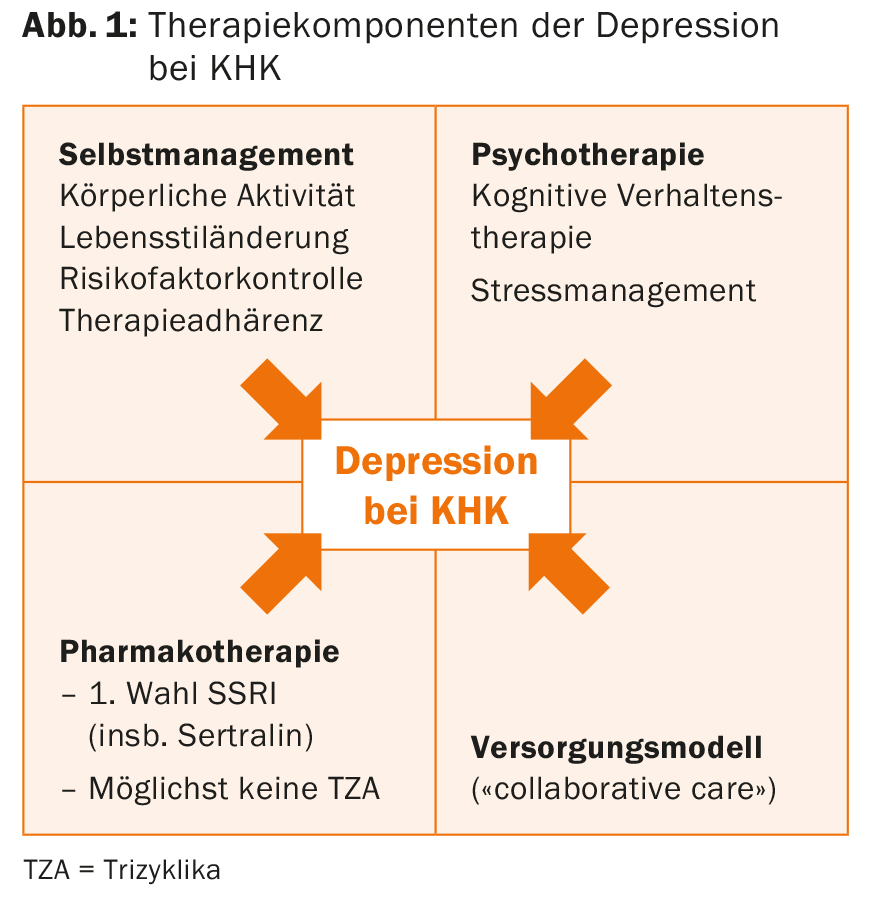
Il convient de garder à l’esprit que les ISRS, bien qu’ils constituent le premier choix en matière de pharmacothérapie, ont également leurs inconvénients. Par exemple, la tendance aux saignements est augmentée avec les antiplaquettaires [11]. En outre, il faut tenir compte des interactions avec d’autres médicaments (les ISRS inhibent les enzymes CYP450) et, en ce qui concerne le citalopram, la question d’un allongement de l’intervalle QTc se pose à une dose de >40 mg/j [12].
Source : “Stress, dépression et maladie coronarienne – une mise à jour”, présentation au congrès de la SSMI, 20-22 mai 2015, Bâle
Littérature :
- Mostofsky E, Penner EA, Mittleman MA : Outbursts of anger as a trigger of acute cardiovascular events : a systematic review and meta-analysis. Eur Heart J 2014 Jun 1 ; 35(21) : 1404-1410.
- Strike PC, et al : Pathophysiological processes under emotional triggering of acute cardiac events. Proc Natl Acad Sci USA 2006 Mar 14 ; 103(11) : 4322-4327.
- von Känel R, et al. : Effets de la consommation de chocolat noir sur la réponse prothrombotique à un stress psychosocial aigu chez des hommes en bonne santé. Thromb Haemost 2014 Dec ; 112(6) : 1151-1158.
- Wirtz PH, et al. : Effet de la mélatonine orale sur la réponse procoagulante au stress psychosocial aigu chez les hommes en bonne santé : une étude randomisée contrôlée par placebo. J Pineal Res 2008 May ; 44(4) : 358-365.
- Kivimäki M, et al : Le stress au travail comme facteur de risque de maladie coronarienne : une méta-analyse collaborative de données de participants individuels. Lancet 2012 Oct 27 ; 380(9852) : 1491-1497.
- László KD, et al : Le stress au travail prédit les événements récurrents après une première infarctus aigu du myocarde : le programme d’épidémiologie cardiaque de Stockholm. J Intern Med 2010 Jun ; 267(6) : 599-611.
- Barth J, Schneider S, von Känel R : Le manque de soutien social dans l’étiologie et le pronostic des maladies coronariennes : une revue systématique et une méta-analyse. Psychosom Med 2010 avr ; 72(3) : 229-238.
- Edmondson D, et al : Posttraumatic stress disorder prevalence and risk of recurrence in acute coronary syndrome patients : a meta-analytic review. PLoS One 2012 ; 7(6) : e38915.
- Thombs BD, et al : Prévalence de la dépression chez les survivants d’une infarctus du myocarde. J Gen Intern Med 2006 Jan ; 21(1) : 30-38.
- Meister R, et al. : Infarctus du myocarde – Stress PRevention INTervention (MI-SPRINT) to reduce the incidence of posttraumatic stress after acute myocardial infarction through trauma-focused psychological counseling : study protocol for a randomized controlled trial. Trials 2013 Oct 11 ; 14 : 329.
- Labos C, et al : Risk of bleeding associated with combination use of selective serotonin reuptake inhibitors and antiplatelet therapy following acute myocardial infarction. CMAJ 2011 Nov 8 ; 183(16) : 1835-1843.
- Vieweg WV, et al. : Citalopram, prolongation de l’intervalle QTc, et torsades de pointes. Comment appliquer la récente décision de la FDA ? Am J Med 2012 Sep ; 125(9) : 859-868.
InFo NEUROLOGIE & PSYCHIATRIE 2015 ; 13(4) : 34-36