Pour évaluer la gravité de la brûlure/brûlure, il est nécessaire d’estimer l’étendue de la surface et la profondeur de la brûlure après le débridement. Le degré de brûlure est déterminé par les critères suivants : La couleur, la consistance et l’humidité de la plaie, la recapillarisation et la douleur du fond de la plaie et l’adhérence des annexes cutanées. Les petites lésions thermiques superficielles peuvent être traitées en ambulatoire dans le cabinet. Les plaies qui ne sont pas guéries au bout de 10 à 14 jours doivent être présentées au spécialiste. Les échaudages peuvent être profonds et nécessitent une réévaluation 24 heures après le traumatisme. Les brûlures touchant moins de 10% de la FCO ne doivent pas être refroidies à l’eau froide (15-20°C) pendant plus de 10 minutes.
Les causes des brûlures peuvent être de différentes natures : thermiques, chimiques ou électriques. Globalement, les blessures dues aux brûlures sont fréquentes. Dans ce cas, les blessures thermiques de petite surface – généralement contractées à la maison ou pendant les loisirs – prédominent. Pourtant, en Suisse, environ 1000 personnes par an [1] sont hospitalisées en raison de leurs brûlures. Environ 180 personnes sont gravement brûlées et doivent être admises dans une unité de soins intensifs pour grands brûlés en raison de l’ampleur et de la gravité de leurs blessures. En Suisse, il existe deux centres hautement spécialisés de ce type : à Lausanne et à Zurich. Nous allons voir dans ce qui suit quand exactement les patients doivent être envoyés dans un tel centre ou à l’hôpital et quelles surfaces de brûlures peuvent être traitées sans problème en ambulatoire dans le cabinet du médecin généraliste.
Pour évaluer correctement une brûlure, il est essentiel de connaître l’agent nocif d’une part et le temps d’exposition/de contact d’autre part. Pour évaluer la gravité, il est nécessaire de déterminer avec précision l’étendue de la surface et la profondeur de la brûlure. Pour déterminer la surface corporelle brûlée affectée, la règle des neuf est toujours appropriée chez les adultes (Fig. 1).
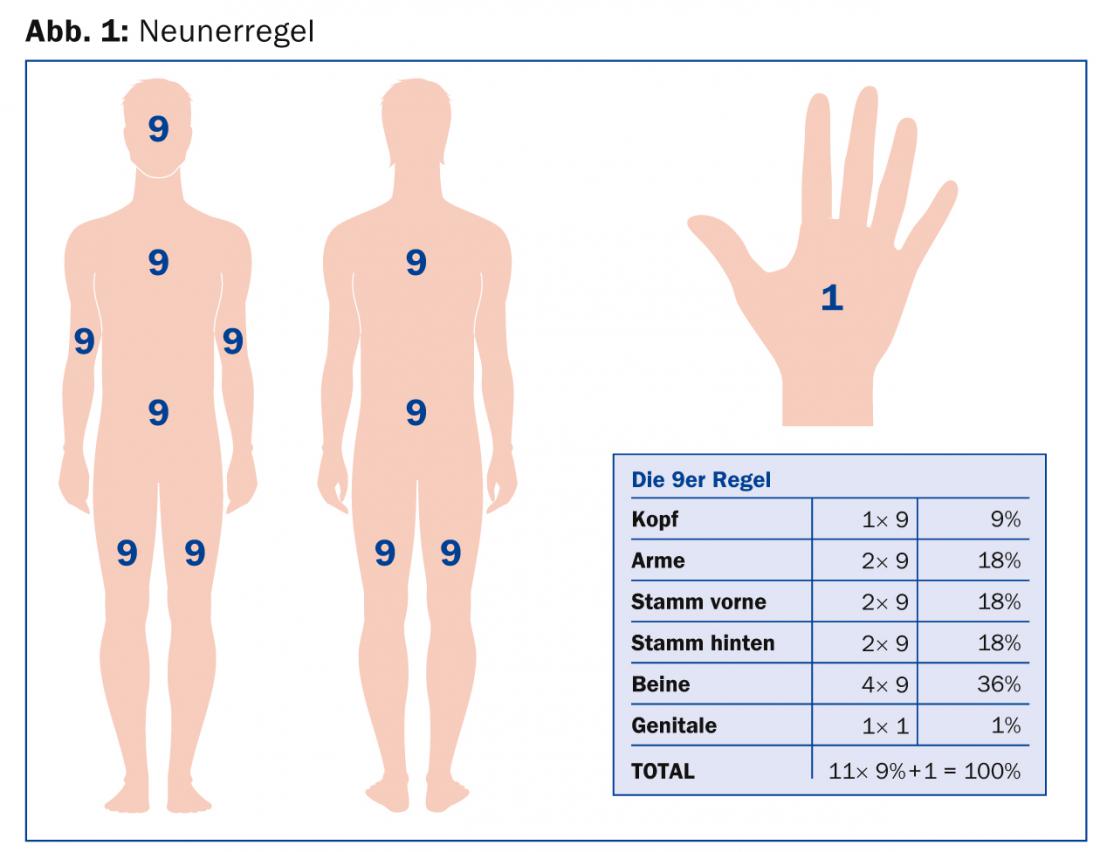
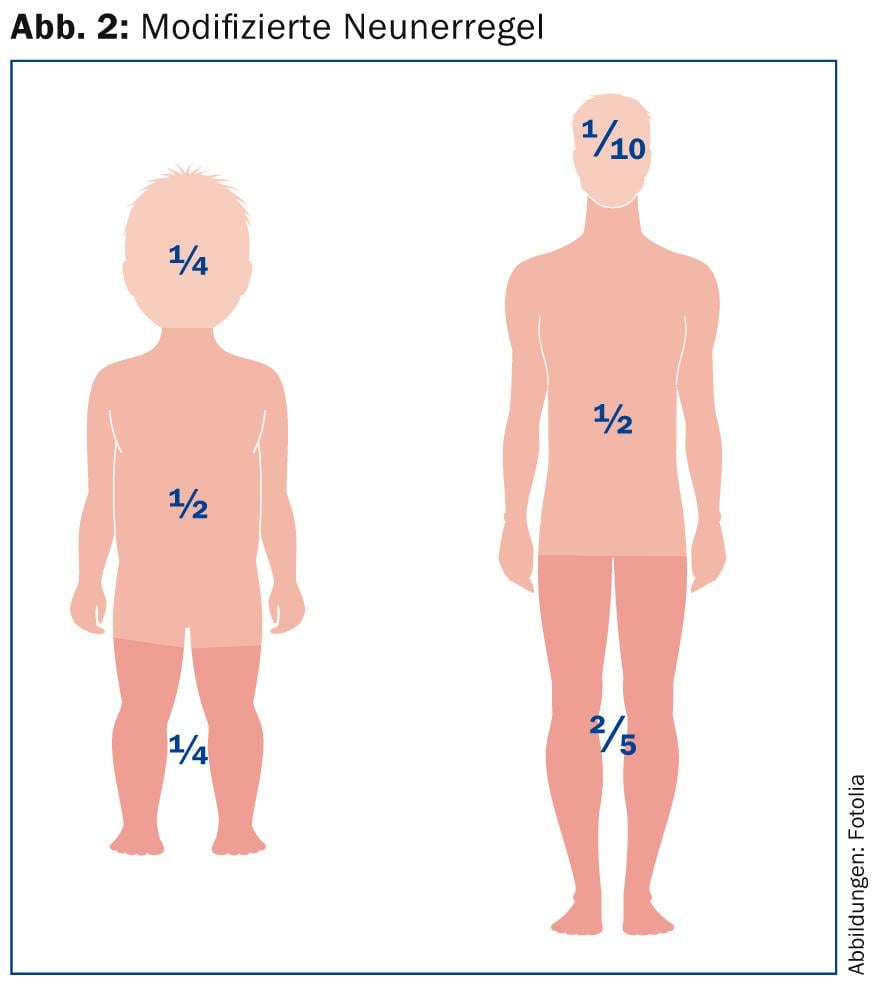
Chez le jeune enfant, cette règle doit être modifiée, car les enfants ont des proportions corporelles différentes, avec une tête beaucoup plus grande par rapport aux jambes (Fig. 2). Comme outil simple pour calculer la surface corporelle brûlée concernée, on peut utiliser la paume de la main du patient, y compris les doigts, qui correspond à environ 1% de la surface corporelle [2,3]. En règle générale, seules les zones de peau ayant subi une cloquage ou une désépithélialisation doivent être incluses dans ce calcul. Les zones présentant un érythème au sens d’une brûlure de premier degré ne doivent pas être prises en compte pour le calcul de l’étendue de la surface.
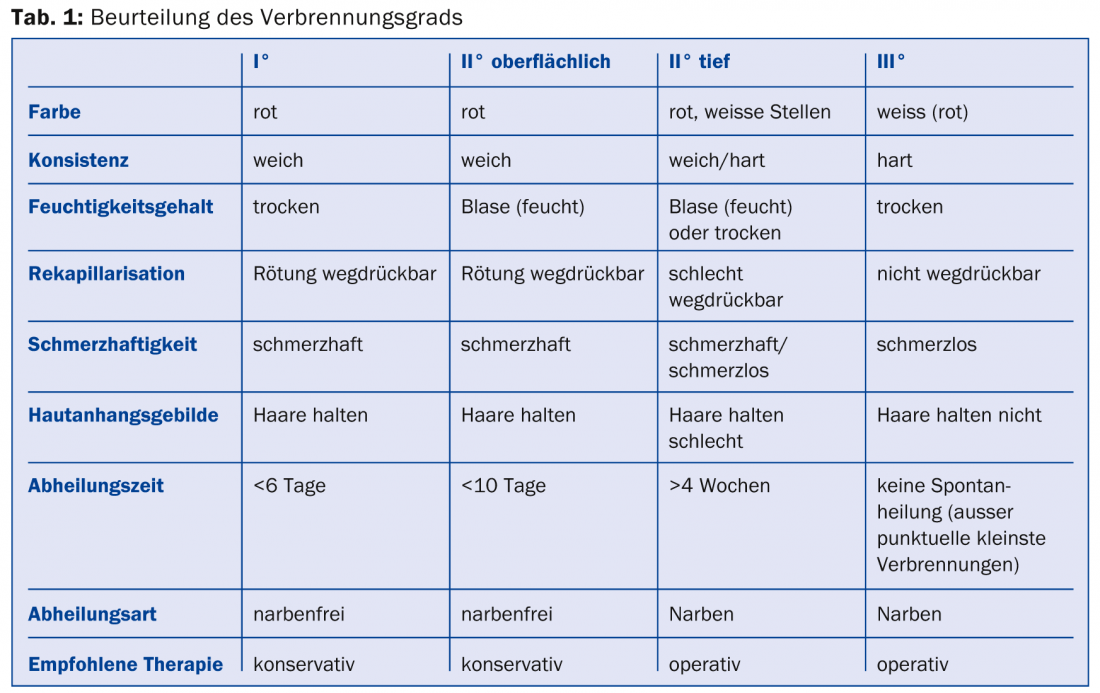
Pour évaluer le degré de brûlure, on détermine la couleur, la consistance et la teneur en humidité de la plaie, la recapillarisation du fond de la plaie, la douleur et l’adhérence des annexes cutanées (tableau 1).
Premiers soins
Dans le but d’éviter que la brûlure ne “s’approfondisse”, ces plaies ont été réfrigérées par défaut dans le passé. Cependant, en raison du stimulus froid, il y a également une vasoconstriction et une détérioration de la perfusion des zones cutanées potentiellement viables [4]. Il ne faut pas non plus sous-estimer le risque d’hypothermie des patients, qui peut ensuite entraîner un moins bon pronostic [5]. Ainsi, la thérapie à l’eau froide fait l’objet de discussions et il existe désormais des études préliminaires sur le traitement local à l’eau chaude (37°C). L’expérience sur les animaux a montré qu’une application locale d’eau chaude à 37°C était plus efficace qu’un traitement avec de l’eau froide à 17°C. Les résultats de l’étude ont montré que l’eau chaude était plus efficace que l’eau froide. Les dommages secondaires d’une brûlure locale circonscrite (environ 15% KOF) ont été retardés par rapport aux animaux non traités, mais pas évités. En surface, les dommages causés par les brûlures sont significativement plus faibles après l’application d’eau chaude qu’après l’application d’eau froide [6].
Cependant, l’effet analgésique du traitement à l’eau froide est indiscutable. En conclusion pour la pratique, les brûlures au second degré qui touchent moins de 10% de la FCO peuvent être refroidies pendant dix minutes avec de l’eau froide (15-20°C).
Les bulles qui se sont formées sur la plaie doivent être ouvertes pour une évaluation adéquate du fond de la plaie. Toutefois, cela doit être fait dans des conditions ou avec des instruments stériles et ne devrait donc pas être fait sur le lieu de l’urgence.
Les vêtements ou autres matériaux adhérant à la plaie sont laissés en place et recoupés pour les brûlures plus étendues. Les zones brûlées elles-mêmes sont recouvertes d’un pansement de gaze stérile et non adhérent. L’application de produits externes tels que des pommades ou des poudres doit être évitée. De même, l’application de pansements pour brûlures contenant du gel ou de l’huile ne peut plus être recommandée en raison d’un effet de refroidissement secondaire avec un risque d’hypothermie consécutif pour le patient. Pour le transport vers un hôpital, le patient doit être protégé contre le refroidissement au moyen d’une couverture chauffante. Soit au cabinet médical, soit à l’hôpital, une prophylaxie antitétanique doit impérativement être mise en place.
Thérapie par perfusion
Toutes les brûlures ne nécessitent pas une thérapie volumique. La limite est d’au moins 15% de surface corporelle brûlée chez les adultes et d’au moins 10% chez les enfants [2]. Si c’est le cas, deux voies d’accès à grand diamètre doivent être mises en place sur le lieu de l’accident, si possible à travers une zone non brûlée. Si nécessaire, les zones brûlées peuvent également être utilisées, elles sont considérées comme stériles. La perfusion doit être effectuée avec des cristalloïdes, de préférence avec une solution de Ringer lactate. Pour calculer la quantité de liquide à perfuser, utilisez la formule de Baxter : 4 ml/kgKG/%vKOF/24 h.
La première moitié de la quantité de liquide est donnée dans les huit premières heures suivant le traumatisme. Pour les brûlures de petite surface, le patient doit être encouragé à boire afin de garantir l’augmentation des besoins en volume per os. Les patients nécessitant une thérapie volumique intraveineuse doivent être transférés à l’hôpital.
Critères de transfert/Triage
Les critères suivants sont déterminants pour un transfert vers un centre de traitement des brûlures :
- Extension des brûlures >20% de la FCO, mais en raison de l’infrastructure existante, il peut être utile de transférer les patients présentant des brûlures de 10-20% vers le centre des brûlés.
- Traumatisme par inhalation, indépendamment de l’étendue de la brûlure
- Blessures par courant fort ou foudre, indépendamment de l’étendue de la brûlure
- Brûlures avec lésions secondaires importantes, quelle que soit l’étendue de la brûlure
- Nourrissons et patients âgés (>60 ans) avec une extension de la brûlure supérieure à 10% de la surface corporelle.
- Tous les patients souffrant de problèmes cardiovasculaires, de diabète sucré, d’immunodéficience ou d’immunosuppression médicamenteuse avec une extension de la brûlure supérieure à 10% de la surface corporelle.
- Brûlures II° et III° des mains, du visage, du cou et des organes génitaux.
Traitement local
Une fois la plaie nettoyée et les cloques éliminées, un traitement local différent est appliqué en fonction des résultats de l’évaluation de la plaie.
Brûlures superficielles/ébouillantage : Si, après l’ouverture de l’ampoule, le fond de la plaie est rouge, humide et douloureux, avec une rougeur qui peut être supprimée, et si l’accident n’est pas une brûlure, un pansement peut être immédiatement appliqué avec un matériau non adhérent qui transporte les fluides, par exemple Mepitel® – un filet en polyamide transparent et flexible recouvert de silicone. Un pansement absorbant est appliqué par-dessus à l’aide de compresses stériles. Ce pansement semi-occlusif peut être laissé en place jusqu’à dix jours, sauf si le patient se plaint de douleurs ou si l’on soupçonne une infection de la plaie. Comme ce régime thérapeutique n’expose pas la brûlure à l’air, la douleur est atténuée et l’épaisseur du pansement ne permet pas la contamination bactérienne. Si le mécanisme de l’accident est à l’origine d’une échaudure, la brûlure doit être réévaluée 24 heures après le traumatisme. Les échaudures sont bien plus profondes que les brûlures, et une plaie considérée comme superficielle au second degré en post-traumatique immédiat peut remplir les critères d’une lésion profonde dès le lendemain. Pour cette raison, un pansement avec Ialugen Plus® pommade ou gaze est appliqué, mais il doit être changé tous les jours. Ialugen Plus® contient de la sulfadiazine d’argent et de l’acide hyaluronique. Au contact des sécrétions de la plaie, la sulfadiazine d’argent se dissocie et l’argent agit à la surface, alors que le sulfonamide pénètre dans la croûte. La sulfadiazine d’argent a un effet bactériostatique et bactéricide, légèrement meilleur pour les germes à Gram négatif que pour les germes à Gram positif. L’acide hyaluronique exerce une action modulatrice pendant la phase inflammatoire de la cicatrisation et accélère la formation du tissu de granulation ainsi que la ré-épithélialisation. Si la brûlure reste superficielle, il est possible de passer à un pansement Mepitel®– si elle est plus profonde, un traitement chirurgical doit être évalué.
Pour les brûlures au visage, l’utilisation de Hexacorton® Spray est particulièrement adaptée. La mousse est appliquée plusieurs fois par jour. Au début, c’est une affaire humide et plutôt inesthétique. Cependant, la mousse appliquée forme ensuite une croûte sèche pendant plusieurs jours, ce qui constitue une bonne protection contre les infections de la plaie. Il est peu perméable aux bactéries et à la vapeur d’eau, de sorte que les bactéries déjà présentes sur la plaie et celles qui se trouvent en profondeur au niveau des follicules pileux ne trouvent pas de milieu de culture et ne peuvent pas se développer dans ce milieu sec. La brûlure guérit donc sans être affectée par des perturbations mécaniques ou infectieuses, sous la croûte protectrice qui tombe d’elle-même progressivement au bout de dix jours.
Brûlures profondes : En chirurgie pédiatrique et adulte, Suprathel® – un substitut cutané alloplastique résorbable composé d’acide polylactique – est souvent utilisé pour les brûlures médio-dermiques, c’est-à-dire les brûlures trop profondes pour le grade 2a et trop superficielles pour le grade 2b. Celui-ci peut être laissé sur la brûlure jusqu’à sa cicatrisation. En raison de l’épithélialisation progressive de la plaie sous Suprathel®, ce substitut cutané alloplastique est “rejeté” et peut être coupé successivement sur les bords.
En cas de brûlures profondes, il faut procéder à une nécrosectomie chirurgicale, le plus souvent par excision tangentielle. L’étalon-or de la couverture des plaies reste alors la peau fendue. Les brûlures de degré 3 entraînent non seulement une perte d’épiderme, mais aussi de derme. Celle-ci ne peut être remplacée que par de la peau pleine, qui ne peut toutefois être obtenue que pour de petites surfaces, ou par des plasties par lambeaux. Si le derme, responsable de la souplesse, de la résistance, de la régulation de la chaleur et de l’élasticité, fait défaut, la cicatrisation typique des brûlures profondes se produit, avec les déficits esthétiques et fonctionnels que l’on connaît. C’est pourquoi il est parfois nécessaire de recourir à des équivalents synthétiques du derme comme Integra®, qui est composé de fibres de collagène bovin et de glycoaminoglycanes. Sur une période de trois semaines, des fibroblastes et des cellules endothéliales propres au patient se développent dans cette structure. Le néoderme ainsi formé peut être recouvert par une peau fendue autologue.
Si plus de 50% de la FCO est brûlée, il faut recourir à d’autres concepts thérapeutiques, car il n’y a pas assez de peau fendue autologue disponible. La peau de donneur allogénique et les kératinocytes cultivés de manière autologue offrent ici un remplacement temporaire et permanent de la peau, ce qui est coûteux en temps et en technique.
Développements récents
Grâce à des développements récents, il est aujourd’hui possible de préparer une suspension de kératinocytes directement en peropératoire à partir d’une biopsie de peau pour les petites surfaces de plaies (ReCell®).
Une étude de phase I sur l’utilisation de greffes de peau autologues, cultivées à partir d’une biopsie de peau prélevée sur des patients, est en cours à l’Hôpital pour enfants de Zurich. A l’Hôpital universitaire de Zurich, on mise désormais davantage sur la recherche sur les cellules souches chez les adultes et sur l’utilisation de cultures de kératinocytes, qui sont produites en collaboration avec le Swiss Center for Regenerative Medicine selon les critères GMP.
Post-traitement
Les zones de peau transplantées nécessitent un traitement de compression systématique au cours de la première année postopératoire à l’aide de combinaisons de compression afin de réduire la cicatrisation hypertrophique. Comme les glandes sébacées ne sont pas transplantées dans les plaies recouvertes de peau fendue, les zones couvertes ont tendance à devenir très sèches et la thermorégulation est perturbée. Il est donc indispensable de soigner régulièrement la peau avec des pommades relipidantes (p. ex. Bepanthen®). En complément, la peau doit être protégée avec une crème solaire d’indice 50.
Pour les cicatrices qui limitent la fonction, par exemple celles qui sont instables et se déchirent régulièrement ou qui présentent une contracture, différentes mesures thérapeutiques sont envisageables. Dans nos consultations spécialisées sur les cicatrices, les différentes formes de traitement telles que les pansements à base de silicone, les infiltrations de cortisone, l’induction percutanée de collagène, la thérapie par cellules souches, le traitement au laser et les corrections chirurgicales sont discutées avec les patients et proposées par des spécialistes.
Pour les contrôles ambulatoires
Disposition des consultations de chirurgie plastique : 044 255 27 38
Pour les transferts vers l’unité de soins intensifs pour grands brûlés ou pour des renseignements sur le médecin de garde en chirurgie plastique : 044 255 15 25
Littérature :
- Raffoul W, Berger M : Brûlures : de l’échaudage à l’électrotraumatisme – définitions et traitement. Forum Med Suisse 2006 ; 6 : 243-251.
- Enoch S, Roshan A, Shah M : Prise en charge d’urgence et précoce des brûlures et des escarres. BMJ 2009 ; 338 : b1037.
- Agarwal P, Sahu S : Détermination de l’aire de la main et du palmier en tant que ratio de l’aire de la surface corporelle dans la population indienne. Indian J Plast Surg 2010 Jan ; 43(1) : 49-53.
- Jakobsson O, Arturson G : L’effet d’un refroidissement local rapide sur la formation d’oedèmes dans les pattes de rat scalpées. Burns Incl Therm Inj 1985 ; 12(1) : 8-15.
- Lönnecker S, Schoder V : Hypothermie chez les patients brûlés – Influences du traitement pré-hospitalier. Chirurgien 2001 ; 72 : 164-167.
- Tobalem M, et al : First-aid with warm water delays burn progression. JPRAS 2013 ; 66 : 260-266.
PRATIQUE DU MÉDECIN DE FAMILLE 2015 ; 10(3) : 32-36











