L’hémoglobinurie paroxystique nocturne (HPN) réduit l’espérance de vie des patients atteints et diminue souvent drastiquement leur qualité de vie. Un diagnostic aussi précoce que possible est extrêmement important, car on dispose aujourd’hui d’un traitement ciblé, l’éculizumab, qui améliore significativement le pronostic. Malheureusement, les symptômes de l’HPN ne sont pas spécifiques. Les médecins de premier recours peuvent néanmoins contribuer grandement à un diagnostic plus rapide en pensant au tableau clinique de l’HPN.
L’hémoglobinurie paroxystique nocturne (HPN) est une maladie rare de l’hématopoïèse. En raison d’une mutation génétique acquise et non héréditaire dans les cellules souches hématopoïétiques, certaines protéines protégeant les cellules sanguines contre les attaques du système du complément sont absentes de la surface cellulaire des érythrocytes. En conséquence, les érythrocytes sont détruits par voie intravasculaire.
L’HPN provoque des symptômes variés, mais non spécifiques. Les symptômes typiques sont une fatigue chronique, des douleurs abdominales, des maux de tête et des douleurs thoraciques, une dyspnée, des troubles de la déglutition et, chez les hommes, des troubles de l’érection (tab. 1). Comme ces symptômes sont si peu spécifiques, les patients sont souvent traités de manière insuffisante et non ciblée pendant des mois, voire des années. Ceci est fatal car la maladie est chroniquement progressive et le risque de complications augmente avec la durée de la maladie.

Mortalité et morbidité élevées
En conséquence de l’hémolyse chronique, une surcharge en fer et des lésions hépatiques et rénales peuvent survenir. En outre, l’HPN présente une thrombophilie qui augmente fortement le risque d’événements thromboemboliques : 28 à 49% des patients souffrant d’HPN subissent au moins une thromboembolie au cours de leur maladie, avec les conséquences que cela implique : attaque cérébrale, infarctus du myocarde, embolie pulmonaire, ischémie abdominale, thrombose veineuse profonde, etc. Les thromboembolies sont également la principale cause de décès des patients souffrant d’HPN, la deuxième étant l’insuffisance rénale chronique. 35% des patients souffrant d’HPN décèdent dans les cinq premières années suivant le diagnostic, et 50% dans les dix premières années. La morbidité des patients est souvent considérable en raison de la fatigue et de la douleur chroniques, et beaucoup d’entre eux sont fréquemment hospitalisés et en incapacité de travail.
Diagnostic : l’anémie n’est pas toujours présente
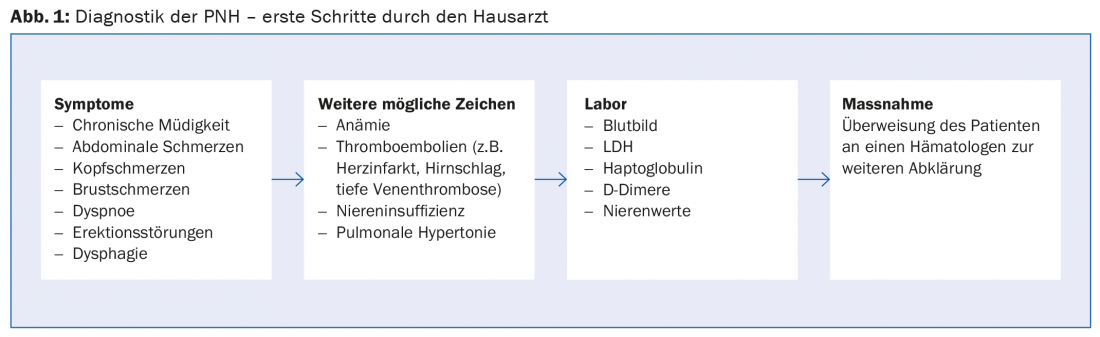
Comme l’HPN est très rare et que les symptômes ne sont pas spécifiques, il faut souvent des années pour poser le bon diagnostic. Pour poser le diagnostic, les médecins de premier recours doivent avant tout penser à la possibilité d’une HPN ! S’il existe des symptômes ou des signes suspects Si des maladies sont présentes, il est utile de procéder aux analyses suivantes en laboratoire :
- LDH : concentration élevée
- Haptoglobine : concentration abaissée
- D-dimères : concentration élevée en cas d’événements thromboemboliques
- L’anémie est parfois présente, mais pas toujours !
En cas de suspicion d’HPN, le patient doit être adressé à un hématologue (Fig. 1). L’étalon-or pour confirmer le diagnostic d’HPN est l’analyse par cytométrie de flux des érythrocytes et des granulocytes dans un échantillon de sang périphérique afin de détecter l’absence de protéines de surface sur les cellules sanguines.
Traitement par éculizumab
Pour traiter l’HPN, on a recours à des mesures de soutien telles que les transfusions, les analgésiques et l’anticoagulation. Depuis quelques années, en Suisse depuis 2010, une thérapie ciblée est également disponible avec l’éculizumab (Soliris®). L’éculizumab est un anticorps monoclonal dirigé contre le facteur C5 du complément. Le traitement par l’éculizumab permet de réduire l’hémolyse intravasculaire et de diminuer considérablement le risque de thromboembolie chez les patients souffrant d’HPN.
Ces effets ont un impact décisif sur le pronostic des patients souffrant d’HPN : des études montrent que leur espérance de vie augmente de manière significative avec le traitement par éculizumab : Le taux de survie à 5 ans est de 95,5% chez les patients traités et de 66,8% chez les patients non traités. Les patients traités atteignent ainsi une espérance de vie qui ne diffère plus de celle de la population générale.
En Suisse, l’indication de traitement doit être posée dans une clinique universitaire ou dans l’un des hôpitaux cantonaux d’Aarau, de Bellinzone, de Lucerne ou de Zurich. Gallen. Les contrôles des patients dans le cadre des registres doivent également être effectués dans ces centres. L’administration d’éculizumab entre ces contrôles peut se faire dans un hôpital local.
Littérature complémentaire :
- Compendium Suisse des Médicaments, information professionnelle Soliris.
- Audebert HJ, et al : J Neurol 2005 ; 252(11) : 1379-1386.
- Borowitz MJ, et al : Cytometry B Clin Cytom 2010 ; 78(4) : 211-230.
- Brodsky RA : HPN. Hématol. Princ. de base Pract. 4e éd. Philadelphie : Elsevier Churchill Livingstone ; 2005 ; 419-427.
- Office fédéral de la santé publique, liste des spécialités Soliris.
- Gerber B, et al. : BMJ Case Rep 2011 ; 2011.
- Hill A, et al : Br J Haematol 2010 ; 149(3) : 414-425.
- Hill A, et al : Br J Haematol 2007 ; 137 : 181-192.
- Hill A, et al : Blood (ASH Annual Meeting Abstracts) 2006 ; 108 : 985.
- Hill A, et al : Blood 2013 ; 121(25) : 4985-4996, quiz 5105.
- Hillmen P, et al : Blood 2007 ; 110(12) : 4123-4128.
- Hillmen P, et al : Am J Hematol 2010 ; 85(8) : 553-559.
- Hillmen P, et al : Br J Haematol 2013 ; 162(1) : 62-73.
- Hillmen P, et al : N Engl J Med 1995 ; 333(19) : 1253-1258.
- Kelly RJ, et al : Blood 2011 ; 117(25) : 6786-6792.
- Lee JW, et al : Int J Hematol 2013 ; 97(6) : 749-757.
- Meyers G, et al : Blood (ASH Annual Meeting Abstracts) 2007 ; 110 : 3683.
- Moyo VM, et al : Br J Haematol 2004 ; 126(1) : 133-138.
- Parker C, et al : Blood 2005 ; 106(12) : 3699-3709.
- Rother RP, et al. : JAMA 2005 ; 293(13) : 1653-1662.
- Schrezenmeier H, et al : Haematologica 2014 ; 99(5) : 922-929.
- Socié G, et al : Lancet 1996 ; 348(9027) : 573-577.
PRATIQUE DU MÉDECIN DE FAMILLE 2015 ; 10(4) : 25-26