Environ 20% de la population occidentale est actuellement touchée par le reflux gastro-œsophagien. Au fil des ans, l’augmentation de l’incidence s’est accompagnée d’une augmentation de l’importance économique de la maladie et d’une augmentation de l’activité scientifique. Où en sommes-nous actuellement en termes de diagnostic et de traitement ? Qu’est-ce qui est possible de manière conservatrice et quelles sont les limites des IPP ? C’est autour de ces questions et de bien d’autres encore que s’est déroulée la 25e Hirslanden Academy à Zurich.
Le Dr Angélique Sponholz, du GastroZentrum Hirslanden de Zurich, s’est exprimée sur l’épidémiologie, la clinique et les examens. Le reflux gastro-œsophagien (RGO) se développe lorsque le reflux du contenu de l’estomac provoque des symptômes gênants et/ou des complications. Le terme RGO englobe d’une part l’œsophagite de reflux érosive (ERD), la maladie de reflux non érosive (NERD), l’œsophage hypersensible et les troubles fonctionnels du reflux, et d’autre part les complications associées telles que les sténoses ou l’œsophage de Barrett, ainsi que les manifestations extra-œsophagiennes (laryngite, toux chronique, asthme, érosions dentaires).
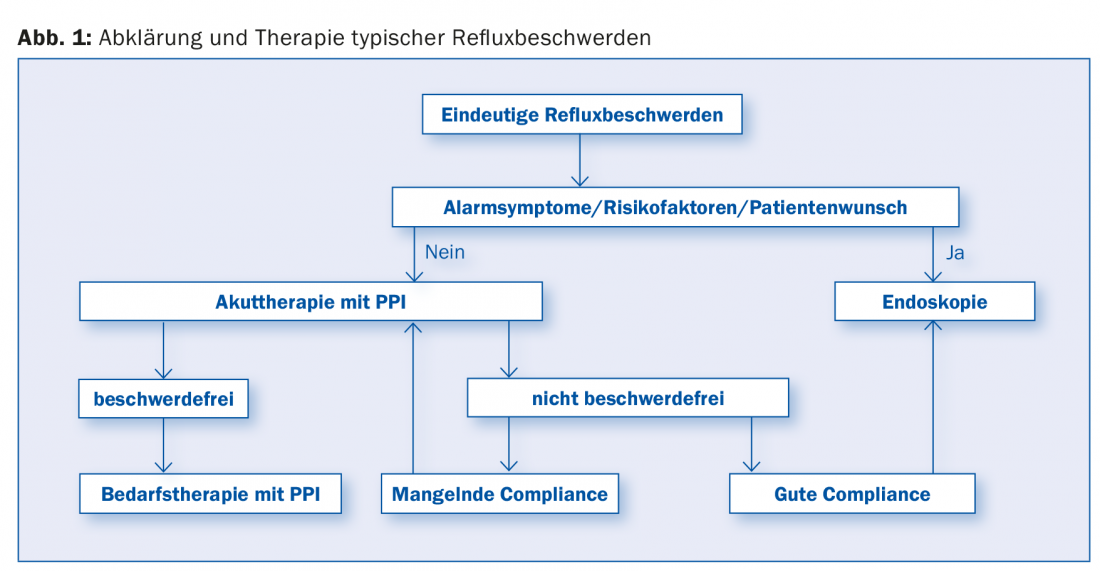
Dans les pays occidentaux industrialisés, la prévalence du RGO est de 20% (dont environ 60% de NERD et 40% de ERD). Cette affection n’est pas spécifique à l’âge ou au sexe, mais présente une certaine prévalence familiale. La plupart du temps, il s’agit d’une hernie hiatale axiale. Les symptômes typiques sont les suivants : brûlures d’estomac/régurgitations acides, douleurs rétrosternales, régurgitations d’air, aérophagie/météorisme, difficultés à avaler, régurgitations, douleurs épigastriques et brûlures. Le diagnostic comprend en principe l’anamnèse (reflux, manifestations extra-œsophagiennes, symptômes d’alarme et prise de médicaments), la gastroscopie (OGD) et la pH-métrie. En cas de symptômes de reflux typiques sans symptômes d’alarme pour un carcinome tels que la dysphagie ou la perte de poids, un traitement empirique avec des inhibiteurs de la pompe à protons (IPP) peut être administré sans autre diagnostic. En cas de symptômes d’alarme, il convient toujours de procéder immédiatement à un examen plus approfondi par le biais d’un PES. La figure 1 présente un algorithme de prise en charge pour l’évaluation et le traitement des symptômes typiques du reflux.
Œsophagite de reflux et œsophage de Barrett
Selon la classification de Los Angeles, l’œsophagite de reflux est classée en quatre degrés :
- Grade A : lésions isolées <5 mm
- Grade B : lésions isolées >5 mm
- Grade C : lésion circonférentielle <75
- Grade D : lésion circonférentielle >75
L’œsophage de Barrett constitue une lésion précancéreuse et doit être contrôlé, même si le risque de cancer s’est avéré moins élevé qu’on ne le pensait initialement. Il est associé à la mise en évidence d’un épithélium cylindrique métaplasique intestinal spécialisé. En cas de suspicion endoscopique ou d’œsophage de Barrett confirmé, une biopsie ciblée de toutes les zones suspectes et une biopsie à 4 quadrants tous les 1-2 cm sont recommandées. Le contrôle a lieu après un an, puis tous les cinq ans en cas d’œsophage à barrettes courtes (<3 cm) et tous les trois ans en cas d’œsophage à barrettes longues (≥3 cm) – à condition qu’il n’y ait pas de preuve de dysplasie.
Quand une pH-métrie à long terme ?
Si des symptômes typiques et surtout atypiques de reflux gastro-œsophagien sont observés alors que la gastroscopie est normale, une pH-métrie à long terme peut être utile. Elle est également utilisée en cas de troubles persistants malgré les IPP et avant une fundoplicature prévue. En principe, une pH-métrie sert à documenter le reflux de manière détaillée, à différencier le RNO, l’œsophage hypersensible et les brûlures d’estomac fonctionnelles, ainsi qu’à contrôler le traitement.
Thérapie conservatrice – efficace à un niveau élevé
Selon le professeur Radu Tutuian, médecin-chef en gastroentérologie à l’hôpital Tiefenau, les objectifs du traitement du RGO sont la cicatrisation des éventuelles lésions et le contrôle des symptômes. Comment les IPP s’en sortent-ils ici ? En principe, les taux de guérison diminuent avec l’augmentation du degré d’érosion, mais dans l’ensemble, il s’agit d’un traitement très efficace (degré A après huit semaines environ 90%, degré B environ 85%, degré C entre 75-85%, degré D entre 60-80%) [1]. Les taux de guérison étant donc déjà très élevés, l’augmentation de l’efficacité par l’augmentation de la dose d’IPP est limitée (avec 40 mg d’ésoméprazole, on obtient des taux de guérison de l’œsophagite d’environ 95% après deux mois [2]). “Même avec une dose encore plus élevée, il n’est pas facile d’obtenir les derniers 5%”, a déclaré le conférencier.
En ce qui concerne le contrôle des symptômes, on constate qu’après un mois, un plateau est atteint chez environ 70% des patients, ce qui signifie à l’inverse qu’environ 30 à 35% des patients présentent encore des symptômes malgré un traitement IPP très efficace [1]. Le reflux érosif répond mieux à cet égard que le reflux non érosif [3], ce qui fait de la NERD une forme difficile à traiter, bien qu’elle soit moins grave dans ses effets physiologiques.
“Selon les études actuelles, les IPP peuvent être administrés sans crainte pendant un an”, déclare le professeur Tutuian [4]. Si l’on met le patient sous placebo, l’œsophagite érosive se manifeste à nouveau. Une réduction de la dose entraîne également une augmentation de la fréquence des rechutes/lésions [5]. Au mieux, on maintient donc la dose standard (oméprazole/ribéprazole/essoméprazole 20 mg/j, lansoprazole 30 mg/j, pantoprazole 40 mg/j), ce qui entraîne des taux de rechute de 20-30% après 26-52 semaines. Le maintien à la moitié de la dose standard entraîne des taux de rechute de 30 à 40% après cette période (contre 60 à 80% pour le placebo). La double dose standard (oméprazole/ésoméprazole 40 mg/j) réduit les récidives à 12-20%. Des taux de récidive de 40 à 60% sont rapportés avec les antagonistes des récepteurs H2.
Effets secondaires – qu’est-ce qui est prouvé ?
Plusieurs études ont nourri le soupçon que le traitement du reflux pouvait être associé à une carence en vitamine B12 [6], à une carence en fer [7] ou à une hypocalcémie [8]. Deux grandes études randomisées et contrôlées appelées SOPRAN et LOTUS, qui ont évalué le traitement continu par IPP pendant 5 à 12 ans, ont toutefois permis de répondre à ces préoccupations : Le traitement n’a eu aucun effet sur les taux de vitamine B12, de fer ou de calcium, qui sont restés stables sur toute la période [9]. Des conclusions similaires ont été tirées en ce qui concerne l’ostéoporose. Les IPP ne semblent pas accélérer la résorption osseuse [10]. “Le traitement conservateur par IPP continue donc d’avoir un très bon profil d’effets secondaires et n’entraîne pas de malabsorption pertinente”, conclut le Pr Tutuian.
Source : 25e Hirslanden Academy sur le thème “Reflux gastro-œsophagien – une controverse sans fin ?”, 10 mars 2016, Zurich
Littérature :
- Castell DO, et al : Esoméprazole (40 mg) comparé au lansoprazole (30 mg) dans le traitement de l’œsophagite érosive. Am J Gastroenterol 2002 Mar ; 97(3) : 575-583.
- Kahrilas PJ, et al. : L’ésoméprazole améliore la guérison et la résolution des symptômes par rapport à l’oméprazole chez les patients souffrant d’œsophagite par reflux. Un essai contrôlé randomisé. Les investigateurs de l’étude Esomeprazole. Aliment Pharmacol Ther 2000 Oct ; 14(10) : 1249-1258.
- Dean BB, et al : Efficacité des inhibiteurs de la pompe à protons dans la maladie de reflux non érosive. Clin Gastroenterol Hepatol 2004 Aug ; 2(8) : 656-664.
- Klinkenberg-Knol EC, et al. : Traitement à long terme par l’oméprazole dans la maladie de reflux gastro-œsophagien résistante. Efficacité, sécurité, et influence sur la muqueuse gastrique. Gastroenterology 2000 Apr ; 118(4) : 661-669.
- Vakil NB, et al : Le nouvel inhibiteur de la pompe à protons, l’ésoméprazole, est efficace en tant que traitement d’entretien chez les patients atteints de RGO et d’oesophagite érosive guérie. A 6-month, randomized, double-blind, placebo-controlled study of efficacy and safety. Aliment Pharmacol Ther 2001 Jul ; 15(7) : 927-935.
- Termanini B, et al : Effect of long-term acid suppressive therapy on serum vitamin B12 levels in patients with Zollinger-Ellison syndrome. Am J Med 1998 May ; 104(5) : 422-430.
- Cook JD, Brown GM, Valberg lS : The effect of achylia gastrica on iron absorption. J Clin Invest 1964 Jun ; 43 : 1185-1191.
- O’Connell MB, et al. : Effets des inhibiteurs de la pompe à protons sur l’absorption du carbonate de calcium chez les femmes. Un essai randomisé croisé. Am J Med 2005 juillet ; 118(7) : 778-781.
- Attwood SE, et al : Long-term safety of proton pump inhibitor therapy assessed under controlled, randomised clinical trial conditions. Données issues des études SOPRAN et LOTUS. Aliment Pharmacol Ther 2015 Jun ; 41(11) : 1162-1174.
- Targownik LE, et al : The relationship between proton pump inhibitor use and longitudinal change in bone mineral density. A population-based study [corrected] from the Canadian Multicentre Osteoporosis Study (CaMos). Am J Gastroenterol 2012 Sep ; 107(9) : 1361-1369.
PRATIQUE DU MÉDECIN DE FAMILLE 2016 ; 11(4) : 40-42