Les soins de santé primaires sont confrontés à plusieurs défis. Le nombre de patients très âgés, multimorbides et ayant des besoins psychosociaux et de soins complexes est en augmentation. De nombreux médecins généralistes partiront à la retraite dans les prochaines années et les jeunes médecins généralistes souhaitent davantage de modèles de travail flexibles dans des cabinets de groupe plus grands. De plus, les patients souhaitent souvent rester chez eux le plus longtemps possible et recevoir des soins ambulatoires. A cela s’ajoutent des facteurs tels que les progrès technologiques et la pression croissante sur les coûts des soins de santé.
Les soins de santé primaires sont confrontés à plusieurs défis. Le nombre de patients très âgés, multimorbides, polypharmaceutiques et ayant des besoins psychosociaux et de soins complexes est en augmentation. De nombreux médecins généralistes, en particulier dans les régions rurales, partiront à la retraite dans les années à venir et les jeunes médecins généralistes souhaitent de plus en plus des modèles de travail flexibles dans des cabinets de groupe plus grands [1]. De plus, les patients souhaitent souvent rester chez eux le plus longtemps possible et recevoir des soins ambulatoires. A cela s’ajoutent des facteurs tels que les progrès technologiques et la pression croissante sur les coûts des soins de santé.
Dans ce contexte, des modèles de soins interprofessionnels avec de nouveaux rôles professionnels ou des groupes professionnels existants avec des compétences élargies dans les soins primaires se sont imposés dans de nombreux pays, notamment aux États-Unis, en Suède et aux Pays-Bas. Des revues internationales montrent que ces modèles peuvent améliorer l’accès aux soins et la satisfaction des patients. Ceci avec une qualité de soins au moins égale, voire légèrement supérieure, et des coûts similaires [2].
En Suisse, de nouveaux profils professionnels ont été introduits ces dernières années et des projets ont été menés avec des modèles de soins interprofessionnels dans les cabinets de médecins généralistes. Le présent article se concentre sur les deux nouveaux rôles professionnels de “coordinateur/trice médical(e)” et d'”expert(e) en soins infirmiers APN” et décrit leur formation, leurs domaines d’activité, leurs compétences et leur collaboration avec les médecins généralistes. Les expériences tirées de différents projets pilotes menés dans des cabinets de médecins généralistes suisses seront prises en compte et la littérature pertinente ainsi que les résultats d’études menées en Suisse et à l’étranger seront discutés.
Le profil de la profession de coordinateur/trice médical(e)
Depuis 2015, les assistants médicaux (AM) intéressés ont la possibilité de suivre une formation de coordinateur de pratique médicale (CPM). La formation en cours d’emploi de deux ans, basée sur des modules, permet de choisir entre une orientation pratique et une orientation clinique. Dans l’orientation pratique, l’accent est mis sur l’assurance qualité dans le cabinet médical, la gestion du cabinet et la gestion du personnel ainsi que la comptabilité. Dans le domaine clinique, l’accent est mis sur la gestion des soins chroniques et le conseil ou le suivi à long terme des patients atteints de maladies chroniques. Concrètement, ce sont surtout les maladies respiratoires chroniques, les maladies coronariennes et le diabète qui sont abordés et approfondis, mais aussi les maladies rhumatologiques courantes, les évolutions démentielles et le traitement des plaies.
Dans les cabinets de médecine générale, les CPM ayant une orientation administrative et de gestion du cabinet assument souvent des tâches de gestion du personnel, d’organisation, de planification du temps de travail et de gestion de la qualité. De plus, ils sont souvent plus impliqués dans les processus comptables et financiers du cabinet. Les ASP qui ont une orientation clinique s’occupent généralement de tâches de coaching telles que des conseils en matière de nutrition ou de sevrage tabagique, par exemple pour les patients diabétiques récemment diagnostiqués. Ils se concentrent principalement sur la promotion de l’autogestion des patients et la réalisation d’examens de contrôle. Les ACM traitent également les plaies chroniques et peuvent, entre autres, apprendre la radiologie à fortes doses et la pratiquer ensuite de manière autonome.
Le profil professionnel d’expert(e) en soins infirmiers APN
Dans les années 1960, le concept de “pratique infirmière avancée” (PNA) a été introduit aux États-Unis et au Canada en tant que terme générique pour la pratique infirmière avancée. Déjà à l’époque, l’une des motivations était de garantir aux groupes de patients vulnérables, comme les personnes âgées, un meilleur accès aux soins de base dans les régions isolées. Il s’agissait également de renforcer la profession infirmière et de compléter et soulager les médecins travaillant dans le domaine des soins primaires. A partir des années 1990, le modèle s’est répandu dans le monde entier, par exemple en Australie, au Royaume-Uni, en Afrique du Sud et aux Pays-Bas [3].
Une “infirmière de pratique avancée” (APN), appelée en Suisse “infirmière experte APN”, est définie comme “une infirmière enregistrée qui, par le biais d’une formation académique, a acquis des connaissances d’expert, des capacités de prise de décision dans des situations hautement complexes et des compétences cliniques pour une pratique infirmière avancée” [4]. En général, selon les normes internationales, un diplôme de master en sciences infirmières avec une spécialisation en pratique clinique est considéré comme une condition préalable. Dans de nombreux pays, en particulier aux États-Unis, on distingue également différents rôles APN. Les deux rôles les plus connus et les plus répandus sont ceux d'”infirmier praticien” (NP) et d'”infirmier clinicien spécialisé” (CNS). Les SNC sont principalement spécialisés dans un domaine et travaillent généralement en milieu hospitalier. Ils sont également plus impliqués dans les tâches de gestion et de direction, ainsi que dans la recherche et l’enseignement. NP, en revanche, sont plus impliqués dans les soins directs aux patients et travaillent généralement dans le domaine des soins primaires. Ils peuvent se focaliser sur une population de patients (par exemple les personnes âgées) et, dans certains pays, assument de manière autonome des responsabilités cliniques élargies. Dans certaines régions des États-Unis, par exemple, ils peuvent prescrire des médicaments et référer des patients de manière autonome.
En Suisse, l’éducation a été le premier moteur de l’introduction du rôle d’APN. Depuis 2000, il est possible d’étudier les sciences infirmières au niveau master [5]. Initialement, exclusivement à l’Université de Bâle, entre-temps dans d’autres universités et diverses hautes écoles spécialisées. Dans les programmes de formation, l’accent a été mis de plus en plus sur les compétences et aptitudes cliniques ainsi que sur les bases pharmaceutiques, surtout ces dernières années. Dans le cadre de plusieurs stages, les étudiants en soins infirmiers apprennent et approfondissent la prise d’anamnèse, les examens physiques, la prescription de tests de laboratoire et d’autres examens ainsi que le raisonnement différentiel. L’accent est mis sur la prise en charge globale du patient, avec tous les aspects sociaux et de soins.
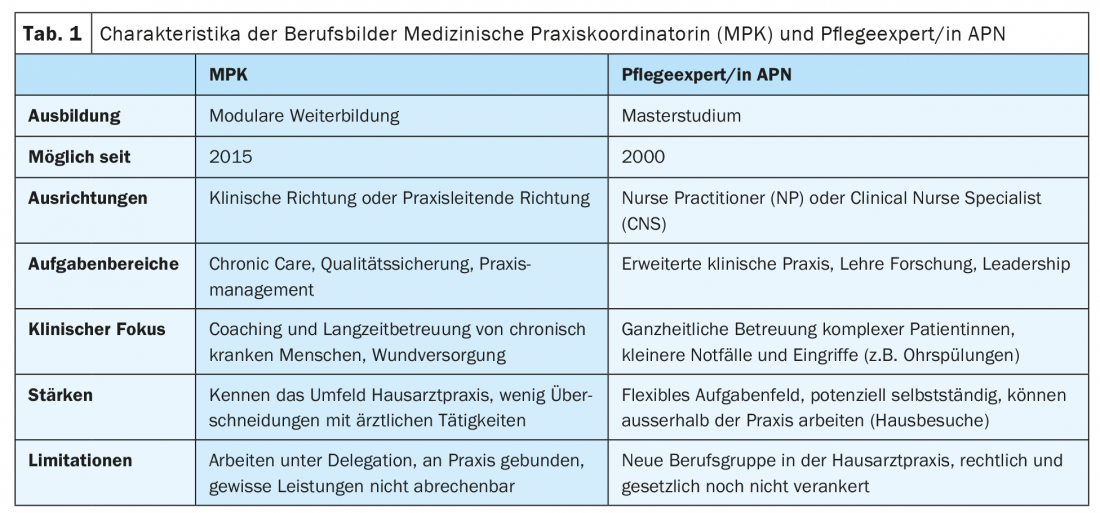
Malgré quelques efforts pour renforcer le secteur ambulatoire ou les soins de base, la plupart des diplômés travaillent dans des établissements hospitaliers, en premier lieu dans des hôpitaux, mais aussi parfois dans des maisons de retraite ou de soins. Certains APN restent dans le setting académique et font principalement de la recherche et de l’enseignement. Ce n’est que de manière sporadique que des experts en soins infirmiers apparaissent dans les soins primaires. D’une part dans les organisations de soins à domicile, d’autre part dans les cabinets de médecins généralistes. Dans les cabinets de médecine générale, les infirmiers experts APN s’orientent majoritairement vers le rôle d’IP et interviennent principalement dans les soins directs aux patients. Dans ce contexte, ils peuvent prendre en charge des patients âgés multimorbides ayant des besoins de santé complexes, au cabinet et, si nécessaire, à domicile. Ils ont en outre les compétences nécessaires pour prendre en charge de manière autonome les petites urgences, évaluer la liste des médicaments et les adapter si nécessaire, et assumer d’autres tâches telles que les perfusions ou les rinçages d’oreilles. Le tableau 1 présente les caractéristiques de base et les différences entre les deux profils professionnels d’ASP et d’infirmier/ère expert/e APN.
Projets pilotes en Suisse
Le premier projet avec un expert en soins infirmiers APN faisant partie d’une équipe interprofessionnelle dans un cabinet de médecine générale a été lancé en 2012 à Schüpfen. Ce n’est que des années plus tard que d’autres projets isolés ont suivi. Deux projets pilotes sont décrits plus en détail ci-dessous.
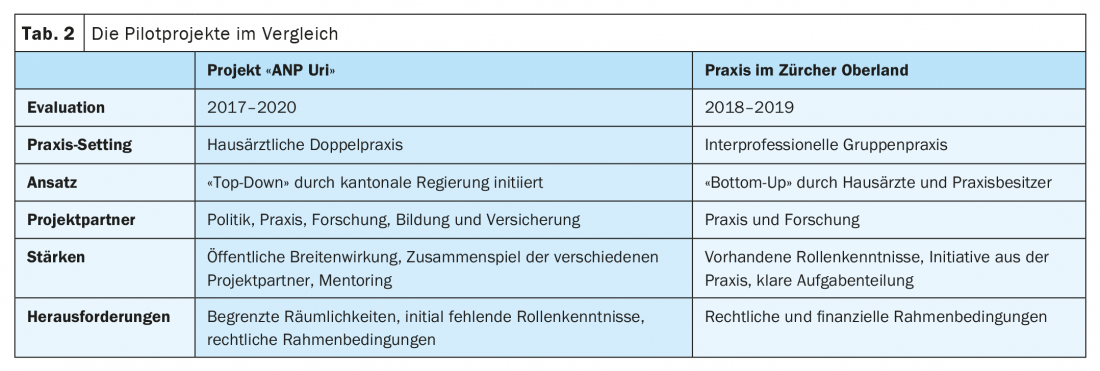
ANP Uri : en 2017, le projet pilote “ANP Uri” a été lancé dans le canton d’Uri avec le soutien de la direction cantonale de la santé [6]. Le projet a été dirigé par l’Institut de médecine de famille et de soins communautaires de Lucerne, qui a réalisé l’évaluation en collaboration avec sottas formative works. Les autres partenaires du projet étaient l’assurance CSS et l’institution de formation Careum Hochschule Gesundheit. Dans le cadre du projet, une infirmière experte APN titulaire d’un master a commencé à travailler dans le double cabinet de médecine générale de Bürglen. Parallèlement au lancement du projet, l’APN a suivi une formation continue dans le domaine des “soins complexes”, qui comprenait notamment un mentorat médical. Ce projet de trois ans avait pour objectif d’évaluer les compétences, les responsabilités et l’acceptation du rôle d’APN dans le cadre d’une approche “mixte”. En outre, les données relatives aux patients et aux consultations ont été analysées et les aspects juridiques et financiers ont été mis en lumière. L’accent a également été mis sur les assistants médicaux et les coordinateurs, ainsi que sur la collaboration entre les médecins généralistes, les APN et les assistants médicaux.
Le projet a montré que les patients étaient très satisfaits de leur rôle d’APN. Au sein de l’équipe du cabinet, il était surtout important de clarifier les rôles ou de délimiter les domaines d’activité entre l’APN et les AMP/K. Les membres de l’équipe du cabinet ont également été très satisfaits des résultats. Les futurs CPM, en particulier, étaient inquiets au début en raison de la répartition peu claire des rôles. Après une supervision médicale relativement étroite au départ, il s’est avéré que l’APN pouvait en premier lieu prendre en charge de manière autonome les patients âgés et multimorbides en dehors du cabinet. Les échanges avec les médecins généralistes ont toutefois été maintenus à tout moment et ont été considérés comme enrichissants de part et d’autre. Le projet a rencontré des résistances isolées de la part des maisons de soins, qui ont été réticentes à accepter les APN en raison d’aspects juridiques parfois peu clairs. Dans le cabinet lui-même, il y avait parfois des contraintes de locaux et l’infirmière experte devait parfois assumer des tâches quotidiennes comme les vaccinations contre la grippe et, pendant ce temps, elle ne pouvait que partiellement mettre à profit ses compétences de base dans les domaines psychosocial et infirmier.
Dans l’ensemble, malgré quelques défis, le projet s’est très bien déroulé et l’APN continue de travailler sur le terrain. De plus, le modèle a pu être étendu à d’autres cabinets, par exemple dans le canton de Schwyz.
Oberland zurichois : un cabinet de groupe interprofessionnel a engagé en 2016 une infirmière experte APN à l’initiative des deux propriétaires du cabinet de médecine générale. Le projet a été évalué en 2018/19 avec les mêmes objectifs et méthodes qu’à Uri par l’Institut de médecine de famille et de soins communautaires de Lucerne et sottas formative works.
Là encore, la satisfaction des patients était élevée, principalement parce que l’APN avait des consultations plus longues et donc plus de temps, par exemple pour des entretiens difficiles. Au moment de l’évaluation, l’équipe était déjà bien rodée et la répartition des tâches relativement claire. L’APN s’est fortement concentrée sur les patients complexes, multimorbides et présentant des problèmes psychosociaux. Près de la moitié de leurs consultations se sont déroulées en dehors du cabinet et la collaboration avec les maisons de retraite et les services de soins à domicile des environs s’est déroulée sans problème. Dans la pratique, elle a notamment pris en charge les petites urgences ou les consultations éthiques. En revanche, les coordinatrices de pratique médicale se sont chargées de donner des instructions et des conseils aux diabétiques stables nouvellement diagnostiqués. La CPM a également mis l’accent sur la prise en charge des plaies complexes.
Entre-temps, le cabinet a engagé une autre infirmière experte APN et la collaboration interprofessionnelle au sein de l’équipe continue à être très positive. Le tableau 2 compare les deux projets.
Qualité des soins et répartition des tâches
Des études internationales ainsi que les deux projets pilotes présentés montrent que l’intervention d’infirmières expertes APN et de coordinatrices de pratique médicale dans les cabinets de médecine générale permet d’améliorer la prise en charge des personnes atteintes de maladies chroniques. C’est également ce qu’indiquent certaines études menées en Suisse [7,8]. En particulier, la satisfaction des patients semble être très élevée lorsque les soins sont dispensés par des professionnels non médicaux, dans la mesure où ils sont perçus comme des personnes de confiance compétentes [9]. Pour une collaboration réussie au sein d’une équipe interprofessionnelle, il semble que la compréhension mutuelle des rôles et la répartition claire des tâches soient avant tout déterminantes. On pourrait imaginer le cas hypothétique suivant d’une patiente âgée souffrant d’un diabète sucré de type 2 et la répartition des tâches qui en résulte : Le médecin de famille pose le premier diagnostic médical et prescrit de l’insuline comme traitement médicamenteux. Dans la pratique, la CPM explique au patient nouvellement diagnostiqué le tableau clinique et lui donne des instructions sur la mesure de la glycémie et l’application de l’insuline au moyen d’une seringue. En outre, la CPM donne à la patiente des conseils en matière de nutrition et d’autres conseils sur le mode de vie. Mais comme la patiente vit seule chez elle et souffre d’autres maladies chroniques, il est difficile de contrôler sa glycémie. Maintenant, l’infirmière experte APN se rend à domicile et effectue une évaluation globale, y compris les aspects infirmiers et sociaux. Elle regarde concrètement comment le patient vit, quels médicaments il prend et, après une brève consultation, elle procède à de petites modifications de la posologie. Lors de l’examen physique, l’APN découvre une plaie que le médecin généraliste doit examiner au cabinet. Le traitement suivant de la plaie est effectué en premier lieu par la CPM. Cet exemple de patient hypothétique, ainsi que les facteurs favorables et défavorables à la collaboration interprofessionnelle, sont présentés dans la figure 1.
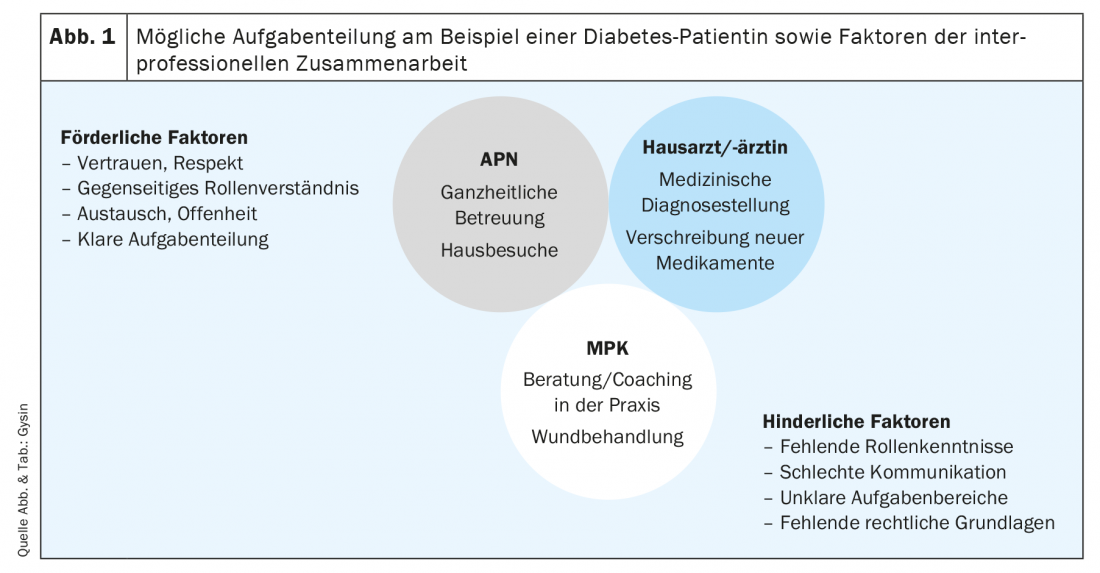
Une répartition judicieuse des tâches au sein du cabinet médical permet de décharger ponctuellement les médecins généralistes de leurs activités et de les compléter par l’expertise d’autres groupes professionnels. Cela peut non seulement conduire à une meilleure prise en charge du nombre croissant de patients complexes et multimorbides, mais permet également aux médecins de se recentrer sur leurs tâches principales de soins médicaux [10].
Défis à relever
Outre le manque de connaissances sur les rôles, le principal défi lié à l’utilisation de nouveaux rôles professionnels tels que celui d’infirmière experte APN et MPK reste la situation politique et juridique parfois peu claire. Par exemple, les études de master en sciences infirmières ne sont pas encore réglementées par la loi sur les professions de santé. En outre, certains points d’interrogation subsistent quant aux responsabilités et au financement ou à la facturation. Alors qu’il existe une certaine flexibilité dans le cadre de projets pilotes, en particulier lorsque des parties prenantes du monde politique et de l’assurance sont impliquées, il est nécessaire de proposer des solutions concrètes à moyen terme afin de garantir la durabilité de ces modèles de soins inédits.
Implications pour les projets pratiques
Pour mettre en œuvre, si l’on est intéressé, de nouveaux profils professionnels tels que les coordinateurs de pratique médicale et/ou les experts en soins infirmiers APN dans son propre cabinet, il faut avant tout une bonne connaissance des rôles, de la patience et de l’engagement. Il est important que l’ensemble de l’équipe du cabinet connaisse les compétences, les rôles et les responsabilités de chacun. Il est intéressant d’entrer en contact avec des projets existants afin d’anticiper les défis potentiels à un stade précoce. Il est recommandé de connaître le niveau de formation et les expériences antérieures dans le domaine de la médecine de premier recours, en particulier lors de l’intervention d’une infirmière experte APN. En effet, selon la situation, un mentorat (médical) initial peut s’avérer utile. Il est également utile de rencontrer rapidement des partenaires de projet potentiels, tels qu’une caisse d’assurance maladie, afin de clarifier les mécanismes de financement et de facturation possibles.
Conclusion
Avec le coordinateur de pratique médicale et l’expert en soins infirmiers APN, deux nouveaux rôles professionnels sont apparus ces dernières années dans les cabinets de médecine générale en Suisse. En tenant compte de facteurs importants tels que la connaissance mutuelle des rôles et la définition claire des tâches, ces profils professionnels peuvent, au sein d’une équipe interprofessionnelle et en collaboration avec les médecins généralistes, améliorer la prise en charge des patients âgés multimorbides. Pour obtenir un effet durable à long terme, des études supplémentaires et des dispositions légales judicieuses sont nécessaires.
Messages Take-Home
- Les CMP et les infirmiers-experts APN sont de nouveaux profils professionnels dans les cabinets de médecine générale suisses.
- Les ASP ayant une spécialisation clinique peuvent donner des conseils et des instructions aux patients souffrant de maladies chroniques stables.
- Les APN, en tant qu’infirmières ayant une pratique clinique étendue, peuvent fournir des soins holistiques aux patients complexes et multimorbides, tant au cabinet qu’à domicile.
- Grâce à leurs compétences, les CMP et les APN peuvent compléter le médecin généraliste ou le médecin de famille et améliorer la qualité des soins.
- Pour une collaboration réussie au sein de l’équipe interprofessionnelle, il faut une connaissance mutuelle des rôles, des domaines d’activité clairs et, à l’avenir, de meilleures bases juridiques.
Littérature :
- Promotion des jeunes talents – Sur la bonne voie, mais pas encore au but. Soins primaires et hospitaliers 2019 (9). Disponible à l’adresse suivante : https://primary-hospital-care.ch/article/doi/phc-d.2019.10110.
- Laurant M, van der Biezen M, Wijers N, et al : Nurses as substitutes for doctors in primary care. Cochrane Database Syst Rev 2018 ; 7(7) : CD001271 ; doi : 10.1002/14651858.CD001271.pub3.
- Sheer B, Wong FKY : The development of advanced nursing practice globally. Journal of Nursing Scholarship 2008 ; 40(3) : 204-211 ; doi : 10.1111/j.1547-5069.2008.00242.x.
- NP and APN Roles – ICN Nurse Practitioner / Advanced Practice Nursing Network ; 2022 [Date : 26.02.2022]. Disponible à l’adresse suivante : https://international.aanp.org/practice/apnroles.
- Introducing advanced practice nurses/nurse practitioners in health care systems : a framework for reflection and analysis ; 2008. Disponible à l’adresse suivante : https://lirias.kuleuven.be/retrieve/375861.
- Rapport final ANP Uri (version courte) [mise à jour : 26.02.2022]. Disponible à l’adresse suivante : www.ur.ch/_docn/227210/Schlussbericht_ANP_Uri_Kurzfassung_Sept2020.pdf.
- Gestion des soins chroniques dans la pratique de la médecine générale. Prim Hosp Care (fr) 2017 ; 17(03) : 46-50 ; doi : 10.4414/phc-d.2017.01418.
- Gysin S, Sottas B, Odermatt M, Essig S : Premières expériences des infirmières de pratique avancée et des médecins généralistes avec l’introduction du rôle d’infirmière de pratique avancée dans les soins primaires en Suisse : une étude qualitative. BMC Fam Pract 2019 ; 20(1) : 163. Disponible à l’adresse suivante : https://bmcfampract.biomedcentral.com/articles/10.1186/s12875-019-1055-z.
- Schönenberger N, et al : Expériences des patients avec le rôle d’infirmière de pratique avancée dans les cabinets familiaux suisses : une étude qualitative. BMC Nurs 2020 ; 19(1) : 90. Disponible sur : https://link.springer.com/article/10.1186/s12912-020-00482-2.
- Gysin S, Odermatt M, Merlo C, Essig S : Infirmières expertes APN et coordinatrices de pratique médicale au cabinet du médecin généraliste. Prim Hosp Care (fr) 2020 (1). Disponible à l’adresse suivante : https://primary-hospital-care.ch/article/doi/phc-d.2020.10137.
PRATIQUE DU MÉDECIN DE FAMILLE 2022 ; 17(3) : 6-10