L’anémie constitue un facteur de risque de morbidité et de mortalité maternelle et fœtale. L’anémie ferriprive légère et la carence en fer sans anémie peuvent être traitées par voie perorale pendant la grossesse. Par voie intraveineuse, Ferinject® est utilisé de manière standard.
L’anémie est la maladie la plus fréquente pendant la grossesse et le post-partum. L’incidence de l’anémie en début de grossesse est d’environ 18,5% en Suisse [1]. Jusqu’à 6,2% des femmes présentent une anémie ferriprive et 12,3% une anémie d’une autre origine [1]. Malgré le bon statut nutritionnel de la Suisse, jusqu’à 32% des femmes enceintes présentent une carence en fer en raison d’une diminution du fer stocké avant la grossesse et d’une absorption limitée du fer. Les hémoglobinopathies sont une autre cause importante d’anémie. La migration en Europe a entraîné une nette augmentation des hémoglobinopathies, des thalassémies ainsi que des anémies infectieuses en Suisse.
Définition de l’anémie pendant la grossesse et le post-partum
Selon l’Organisation mondiale de la santé (OMS), “l’anémie pendant la grossesse” est définie comme une hémoglobine (Hb) inférieure à 110 g/l pendant toute la grossesse. Les Centers for Disease Control (CDC) définissent “l’anémie pendant la grossesse” comme une Hb inférieure à 110 g/l au cours du premier et du troisième trimestre et inférieure à 105 g/l au cours du deuxième trimestre [2]. Les différentes valeurs limites s’expliquent par l’hémodilution accrue au cours du deuxième trimestre. On distingue une anémie gestationnelle légère (Hb 100-110 g/l), une anémie gestationnelle modérée (Hb 80-100 g/l) et une anémie gestationnelle sévère (Hb <80 g/l) [2]. Selon l’OMS, on parle de “carence en fer sans anémie” lorsque le taux de ferritine est inférieur à 15 μg/l et que le taux d’hémoglobine est dans la norme. “Anémie post-partum” est définie comme Hb <110 g/l pendant la première semaine après l’accouchement et Hb <120 g/l à partir de la deuxième semaine après l’accouchement.
Diagnostic et diagnostic différentiel
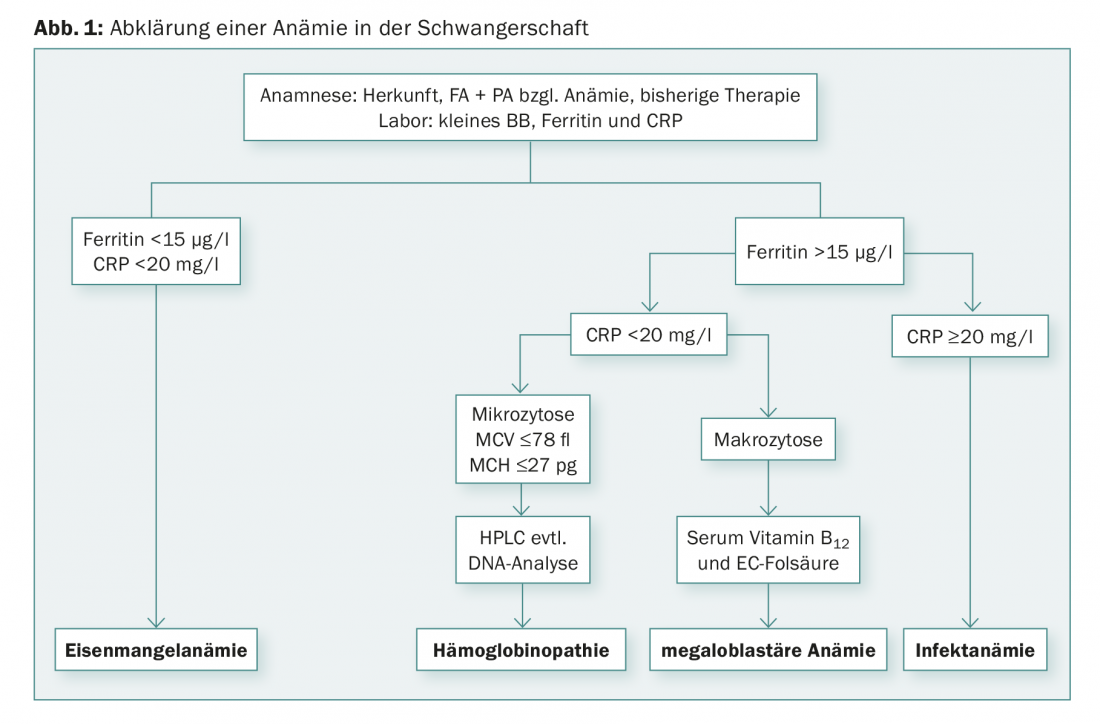
Le premier examen est ce que l’on appelle la petite formule sanguine. Classiquement, la classification des anémies se fait sur la base du volume corpusculaire moyen (VCM). Nous parlons de diagnostic différentiel entre les anémies microcytaires (MCV diminué), macrocytaires (MCV augmenté) et normocytaires. Pour le diagnostic différentiel d’une anémie, un dosage de la CRP, de la ferritine, de l’acide folique et de la vitamine B12 doit être effectué (Fig. 1). Le “gold standard” actuel pour détecter les états de carence en fer est la détermination des taux de ferritine dans le plasma, qui est bien corrélée aux réserves de fer. Une valeur de ferritine <15 µg/l est la preuve d’une carence en fer, indépendamment de la valeur de l’hémoglobine [3,4]. Le dépistage est recommandé au cours du premier trimestre par le dosage de la ferritine. Si les taux de ferritine sont dans la norme, une carence en fer peut pratiquement être exclue, sauf si une infection est également suspectée. Dans ce cas, les taux de ferritine peuvent être faussement normaux, car l’apoferritine, comme la protéine C-réactive, est une protéine de phase aiguë qui augmente en cas d’infection comme de réaction inflammatoire (par exemple, en postopératoire). Dans les situations cliniques où la CRP est élevée, une carence en fer peut être détectée à l’aide du récepteur de la transferrine soluble (élevé). Une macrocytose significative (MCV de >100 fl) indique la présence d’une anémie mégaloblastique. La plupart des anémies mégaloblastiques pendant la grossesse sont dues à une carence en acide folique, tandis que les anémies par carence en vitamine B12 sont plus rares.
En cas de microcytose marquée dans l’hémogramme, c’est-à-dire si le MCV <75 fl, le MCH <25 pg ou si le pourcentage de microcytes est de >15%, si la ferritine et la CRP sont normales, une chromatographie ou une électrophorèse de l’Hb doit être effectuée pour exclure une β-thalassémie et une hémoglobinopathie [5,6]. Le diagnostic de la β-thalassémie est établi par la détermination de l’HbA2, dont le pourcentage est augmenté de manière compensatoire pour les chaînes β manquantes (>3,5%). De même, la fraction HbF peut être élevée (non obligatoire). Toutefois, en cas de carence en fer concomitante, le taux d’HbA2 peut être plus faible. Les patientes atteintes d’α-thalassémie ont une chromatographie Hb normale ; le diagnostic est établi par une analyse génétique après exclusion des autres causes d’anémie microcytaire. Si une thalassémie ou une hémoglobinopathie est connue, le partenaire doit également être évalué afin d’exclure tout risque de thalassémie et d’hémoglobinopathie homozygotes infantiles. Si les deux partenaires sont porteurs hétérozygotes d’une thalassémie ou d’une hémoglobinopathie, le diagnostic prénatal est indiqué sous la forme d’une amniocentèse ou d’un prélèvement de villosités choriales.
Signification clinique
Les risques maternels et fœtaux liés à l’anémie ferriprive doivent être mis en relation non seulement avec le degré d’anémie et l’âge gestationnel, mais aussi avec le degré de déplétion des réserves en fer [7]. Les conséquences possibles de l’anémie ferriprive incluent des symptômes maternels (pâleur, fatigue, lassitude, vertiges, maux de tête), une diminution de la charge cardiovasculaire (palpitations, dyspnée, hypotension), un risque accru d’infections virales et bactériennes, infections bactériennes et parasitaires, décollement prématuré du placenta, diminution des réserves de sang à la naissance et donc risque accru d’hémorragies post-partum et risque accru de troubles post-partum tels que fatigue, problèmes d’allaitement et dépression. (aperçu 1). Chez le fœtus, le risque de restriction de croissance intra-utérine, d’amniocentèse intra-utérine, d’accouchement prématuré et, plus généralement, de morbidité néonatale et de retard de développement psychomoteur et cognitif augmente.

Traitement de l’anémie pendant la grossesse
Le traitement dépend de la cause de l’anémie. En cas de carence en fer ou d’anémie ferriprive légère, les préparations orales à base de fer doivent rester le premier choix, sauf pour les patientes qui doivent être traitées par érythropoïétine ou qui souffrent d’une maladie inflammatoire chronique de l’intestin [8]. Le traitement fait principalement appel à des préparations orales de fer II et de fer III. Ils se distinguent par leur tolérance, qui peut varier d’une patiente à l’autre. Une bonne information sur les éventuels effets secondaires et des recommandations précises sur les prises peuvent être utiles pour améliorer l’observance, qui est généralement moyenne. Le traitement par fer oral est peu coûteux et efficace s’il est suivi strictement et pendant une période suffisamment longue. Cependant, la durée prolongée du traitement en raison de son faible taux d’absorption et l’apparition d’effets secondaires compromettent l’observance disciplinée d’un tel traitement.
Si le traitement par fer oral n’est pas efficace ou n’est pas toléré par la patiente, il convient de passer à un traitement par fer intraveineux. Parmi les autres indications d’un traitement intraveineux à base de fer pendant la grossesse figurent : le manque d’observance, l’anémie sévère, la nécessité d’un taux d’hémoglobine élevé en péripartum ou d’une augmentation rapide de l’hémoglobine (âge gestationnel avancé, attente d’hémorragies péripartum, par exemple en cas de placenta praevia, de distension utérine, de fibrome utérin important, de trouble de la coagulation et de témoins de Jéhovah) (aperçu 2).
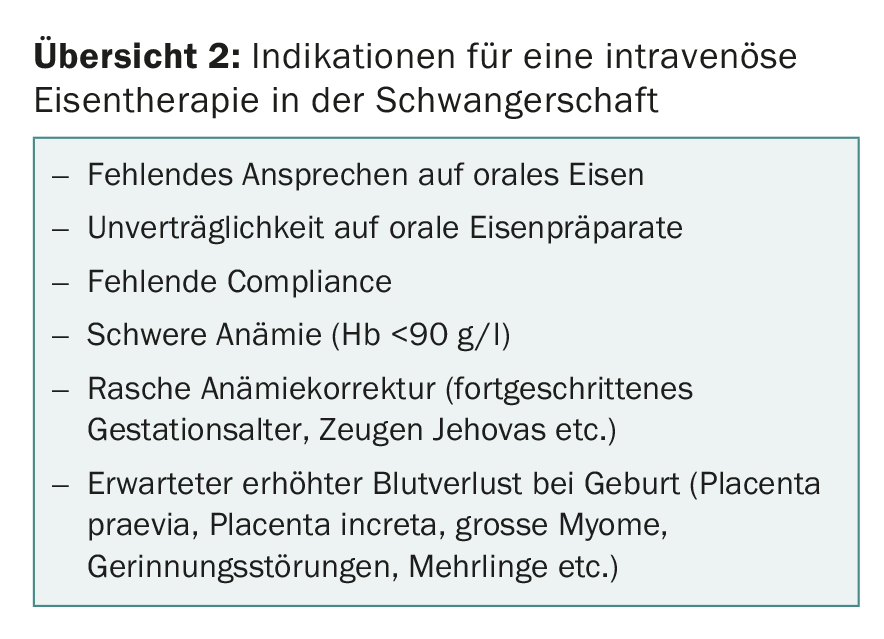
Étant donné que les différentes études ont montré qu’éviter les transfusions sanguines périopératoires et postopératoires améliore la morbidité et la mortalité, un traitement intraveineux à haute dose de fer doit toujours être envisagé en fin de grossesse en cas de section programmée avec perte de sang importante attendue (placenta praevia, placenta increta, gros myomes, etc.).
L’administration intraveineuse de fer est contre-indiquée au cours du premier trimestre. Aujourd’hui, le fer-carboxymaltose (Ferinject®) est utilisé de manière standard pour le traitement intraveineux à base de fer pendant la grossesse et le post-partum [9,10]. Des données montrent que l’administration intraveineuse de fer-carboxymaltose (Ferinject®) au cours des deuxième et troisième trimestres de la grossesse est aussi sûre que le fer-saccharose (Venofer®) en termes d’effets secondaires maternels et qu’elle est mieux tolérée à des doses plus élevées. Aucune étude n’a décrit de réactions d’intolérance graves au fer-carboxymaltose. La posologie est déterminée en fonction du taux d’hémoglobine et du poids corporel. En l’espace de deux semaines, l’augmentation de l’hémoglobine doit être de 10-20 g/l, une deuxième perfusion peut être effectuée si nécessaire. L’objectif thérapeutique est un taux d’hémoglobine d’au moins 110 g/l. Dans certains cas particuliers, le traitement par le fer peut être associé à l’érythropoïétine humaine recombinante (rhEPO). Il ne faut pas oublier qu’il s’agit d’un médicament “off-label-use” et que la prise en charge par la caisse d’assurance maladie doit être clarifiée au préalable.
Traitement de l’anémie post-partum
Le nadir du taux d’Hb post-partum est atteint 48 heures après la distribution primaire du volume plasmatique. En principe, le traitement dépend de la gravité de l’anémie et de l’état de la femme qui vient d’accoucher. En cas d’anémie légère (Hb 95-110 g/l), un traitement ferrique per os d’environ 80-200 mg de fer par jour est recommandé. En cas d’anémie modérée (Hb 85-95 g/l), d’anémie sévère (Hb <85 g/l) et d’intolérance au traitement ferrique per os, le traitement ferrique intraveineux est recommandé en première intention. Si Hb <80 g/l, on peut éventuellement envisager l’administration de rhEPO en plus du fer-carboxymaltose parentéral. Les preuves de l’efficacité supplémentaire de la rhEPO en combinaison avec une thérapie intraveineuse à base de fer par rapport à la thérapie intraveineuse à base de fer seule sont toutefois très limitées. En cas d’Hb <60 g/l, une transfusion de sang étranger doit être effectuée en fonction des symptômes cliniques.
Messages Take-Home
- La carence en fer est la cause d’anémie la plus fréquente dans le monde. Le dépistage est recommandé au cours du premier trimestre par le dosage de la ferritine.
- Les hémoglobinopathies génétiques sont une autre cause importante d’anémie. L’évaluation de la β-thalassémie et de l’hémoglobinopathie se fait par chromatographie de l’hémoglobine ou par électrophorèse de l’hémoglobine.
- L’anémie, en fonction de sa sévérité, constitue un facteur de risque important en termes de morbidité et de mortalité maternelle et fœtale.
- En premier lieu, l’anémie ferriprive légère et la carence en fer sans anémie pendant la grossesse doivent être traitées par un traitement ferrique per os.
- Le fer-carboxymaltose (Ferinject®), qui est très bien toléré, est utilisé de manière standard pour le traitement ferrique intraveineux pendant la grossesse et le post-partum.
Littérature :
- Bencaiova G, Burkhardt T, Breymann C : Anemia – prevalence and risk factors in pregnancy. Eur J Intern Med 2012 Sep ; 23(6) : 529-533.
- Centres de contrôle des maladies (CDC) : CDC criteria for anemia in children and childbearing-aged women. MMWR Morb Mortal Wkly Rep 1989 ; 38(22) : 400-404.
- Breyman C : Anémie par carence en fer pendant la grossesse. Expert Rev Obstet Gyn 2013 ; 8(6) : 587-596.
- Milman N : Iron in Pregnancy – How do we secure an appropriate iron status in the mother and child ? Ann Nutr Metab 2011 ; 59 : 50-54.
- Merlo CM, Wuillemin WA : Prévalence et causes des anémies dans un cabinet de médecine générale en ville. Pratique 2008 ; 97(5) : 713-718.
- Lopez A, et al : Anémie par carence en fer. Lancet 2016 ; 387(10021) : 907-916.
- Breymann C : Anémie. In : Schneider H, Husslein P, Schneider KTM (éd.) : Obstétrique. Springer Verlag 1999 ; 371-385.
- Swiss Medical Board : Traitement oral ou parentéral de la carence en fer. Rapport du 24 octobre 2014.
- Breymann C, et al. : Lettre d’expert No 48 de la SSGO. Diagnostic et traitement de l’anémie ferriprive pendant la grossesse et le post-partum. Version mise à jour du 11.01.2017 (remplace la lettre d’experts No 22).
- Breymann C, et al ; FER-ASAP investigators : Ferric carboxymaltose vs. oral iron in the treatment of pregnant women with iron deficiency anemia : an international, open-label, randomized controlled trial (FER-ASAP). J Perinat Med 2017 May 24 ; 45(4) : 443-453.
InFo ONKOLOGIE & HÄMATOLOGIE 2018 ; 6(2) : 28-32











