Deux dimensions principales peuvent être définies pour les symptômes négatifs : Apathie (diminution de la motivation, retrait social, absence de plaisir) et réduction de l’expression (appauvrissement du langage, aplatissement des affects). Les symptômes négatifs limitent fortement le fonctionnement quotidien et la qualité de vie des patients atteints de schizophrénie. La distinction entre les symptômes négatifs primaires et secondaires est pertinente pour le traitement et le diagnostic. Le traitement des symptômes négatifs primaires est difficile et il convient d’évaluer et d’appliquer des thérapies cognitivo-comportementales, socio-psychiatriques, médicamenteuses et, le cas échéant, des thérapies alternatives.
Les symptômes négatifs étaient déjà considérés comme les principaux symptômes des patients atteints de schizophrénie à l’époque de Kraepelin et Bleuler, ce dernier les décrivant comme une “diminution de l’élan de la volonté”. Aujourd’hui encore, les symptômes négatifs n’ont rien perdu de leur importance, car ils ont un fort impact sur le niveau fonctionnel et la qualité de vie des patients. Parallèlement, les approches thérapeutiques sont très limitées.
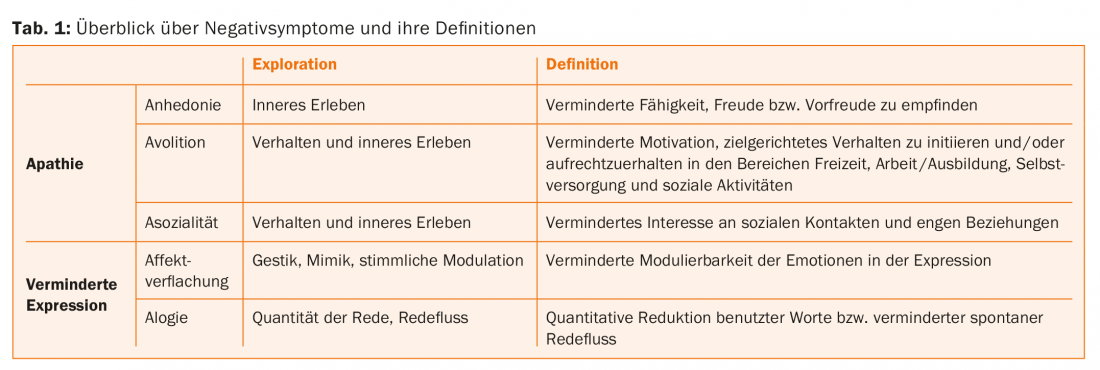
Même si les symptômes négatifs jouent un rôle depuis les débuts de la recherche sur la schizophrénie, ce n’est qu’au cours de la dernière décennie qu’une image plus claire de leur expression et de leur signification s’est dessinée. Deux dimensions principales peuvent être définies (tableau 1) : L’apathie consiste en une diminution de la motivation (avolition), un retrait social (asocialité) et une absence de joie (anhédonie), bien qu’il soit possible que ce soit surtout la mémoire et l’anticipation (attente) des événements joyeux qui soient réduites, et non l’expérience effective du moment. L’expression réduite comprend l’appauvrissement du langage (alogie) ainsi que l’aplatissement des affects. Les différentes dimensions de l’apathie doivent être soigneusement demandées au patient. La réduction des capacités expressives doit être observée et prise en compte dans l’évaluation globale en termes de sévérité et d’intensité.
Distinction entre symptômes négatifs primaires et secondaires
La distinction entre les symptômes négatifs primaires et secondaires est pertinente pour le traitement et le diagnostic. Les symptômes négatifs primaires sont considérés comme faisant partie du processus pathologique de la schizophrénie et se caractérisent par une plus grande persistance dans le temps et une plus faible possibilité de traitement [1]. Les symptômes négatifs secondaires sont dus aux effets des symptômes positifs, à la dépression, aux effets secondaires des médicaments antipsychotiques ou à des facteurs environnementaux tels que la privation sociale [2]. L’exploration clinique doit permettre d’identifier soigneusement ces causes secondaires et, le cas échéant, de mettre en place des interventions appropriées.
Symptômes négatifs secondaires
Une cause importante de symptômes négatifs secondaires est la dépression comorbide, fréquente chez les patients atteints de schizophrénie. Cependant, il est souvent difficile de faire la distinction dans la pratique clinique quotidienne. Des chevauchements psychopathologiques apparaissent dans le manque de joie et de motivation ainsi que dans la réduction de l’affect, qui peuvent être à la fois des symptômes de dépression et l’expression de symptômes négatifs. Dans le cas de la dépression, le symptôme cardinal est souvent une humeur déprimée. En outre, les cognitions dépressives typiques telles que le désespoir, la culpabilité pathologique et la dévalorisation de soi sont absentes des symptômes négatifs. De même, les symptômes végétatifs tels que les palpitations, la transpiration ou les troubles gastro-intestinaux, ainsi que le rythme circadien avec un creux le matin ou le soir, sont moins prononcés [3].
Comme les études sont insuffisantes et qu’il n’existe pas de recommandations claires en matière de traitement de la dépression chez les patients atteints de schizophrénie, chaque cas doit être évalué individuellement. Toutefois, même dans les cas limites, un traitement ciblé de la dépression doit être envisagé. Sur le plan psychopharmacologique, il existe des preuves d’un effet antidépresseur des atypiques supérieur à celui des typiques. L’utilisation d’antidépresseurs doit être jugée au cas par cas et peut éventuellement apporter un bénéfice supplémentaire [4]. Dans tous les cas, la pharmacothérapie doit être complétée par une psychothérapie spécifique à la dépression.
Les symptômes positifs peuvent également conduire à un retrait social en raison d’un sentiment de persécution et d’entrave et de l’anxiété et de la peur qui en découlent. De nombreuses études ont démontré que les symptômes négatifs sont réduits parallèlement aux symptômes positifs sous traitement antipsychotique [5]. Si des symptômes négatifs et positifs sont présents simultanément, la médication antipsychotique doit être adaptée. Dans ce cas, il peut être utile d’augmenter la dose ou de changer de préparation. En cas de résistance au traitement médicamenteux des symptômes positifs (et des symptômes négatifs secondaires), l’indication de la clozapine doit être examinée dans tous les cas. La thérapie cognitivo-comportementale s’est également avérée efficace pour traiter les symptômes positifs résistants au traitement en association avec les antipsychotiques [6].
Cependant, les antipsychotiques peuvent non seulement conduire à une amélioration des symptômes négatifs en réduisant les symptômes positifs, mais aussi les provoquer secondairement en raison de leur profil d’effets secondaires [1]. Les effets secondaires extrapyramidaux, qui peuvent entraîner un affaiblissement de l’affect et une diminution de l’élan vital en raison de l’altération de la motricité, sont importants. En cas de survenue d’akinésie au cours du traitement, il convient d’envisager une réduction de la dose ou le passage à un autre produit présentant un risque moindre d’effets secondaires extrapyramidaux. La sédation est un deuxième effet secondaire potentiel qui peut avoir un impact sur les symptômes négatifs. La relation temporelle entre le début ou l’augmentation de la médication et l’apparition des symptômes négatifs, telle qu’expliquée par le patient, joue un rôle important dans le diagnostic. Si l’on peut supposer que la médication antipsychotique entraîne une diminution de la motivation en raison de la sédation, il convient d’envisager une réduction de la dose ou le passage à une autre préparation présentant un risque moindre de sédation.
Pour diagnostiquer les symptômes négatifs secondaires dus à la privation sociale, il est nécessaire de procéder à une enquête précise sur les conditions environnementales, y compris l’anamnèse des autres. Une approche thérapeutique prometteuse consiste à élargir les possibilités d’activité, par exemple dans des hôpitaux de jour, des centres de rencontre à bas seuil, avec des soins psychosociaux à domicile, un travail dans un secteur protégé ou un logement dans un établissement d’hébergement protégé. Le niveau de fonctionnement du patient doit être pris en compte afin de ne pas créer de frustration par une surcharge de travail, ce qui peut entraîner un retrait supplémentaire.
Un syndrome amotivationnel et une perte de plaisir peuvent également survenir dans le cadre de la consommation de substances. Le cannabis et d’autres substances jouent un rôle important. Dans ce cas, il convient d’utiliser des concepts de traitement des troubles comorbides liés aux substances, tels que la psychoéducation, l’entretien motivationnel et les approches comportementales.

Symptômes négatifs primaires
Si aucun facteur secondaire n’est identifié pour l’apparition de symptômes négatifs, on peut supposer qu’il s’agit d’un événement primaire, dû au processus de la maladie. Le traitement des symptômes négatifs primaires est difficile et les études actuelles ne permettent pas de formuler des recommandations de traitement claires. Mais cela ne doit pas empêcher d’examiner les différentes possibilités de traitement au cas par cas et de faire des propositions appropriées au patient.
Les études cognitivo-comportementales dont le critère d’évaluation principal était les symptômes positifs ont certes montré une réduction des symptômes négatifs, mais il n’est pas possible de déterminer si cet effet est spécifique ou dû à la réduction des symptômes productifs [7]. Seuls deux essais cognitivo-comportementaux randomisés et contrôlés ont examiné les symptômes négatifs comme critère d’évaluation principal. Dans l’étude de Klingberg et al. aucun avantage n’est apparu pour la thérapie cognitivo-comportementale par rapport à l’entraînement cognitif, les deux groupes s’étant améliorés au cours de l’étude [8].
Des résultats récents soulignant l’importance des croyances dysfonctionnelles dans l’apparition de symptômes négatifs sont intéressants pour la pratique. La réduction des capacités et des déficiences dans le cadre de la psychose entraîne des échecs et des frustrations, qui favorisent à leur tour des croyances dysfonctionnelles, une faible confiance en soi et une diminution de la croyance en la réussite future. Dans une étude de Grant et al. a permis d’obtenir une réduction significative de la perte d’énergie grâce à une restructuration ciblée de ces croyances et attitudes, mais l’intervention n’a eu aucun effet sur la perte de joie et la réduction de l’expression [9].
Dans la pratique, il est donc recommandé d’explorer précisément les différentes dimensions des symptômes, de saisir les cognitions sous-jacentes et de les aborder de manière ciblée par une thérapie cognitivo-comportementale. La tenue d’un journal et la fixation d’objectifs hebdomadaires concrets ont notamment fait leurs preuves. Ici aussi, il est important d’adapter les tâches au niveau de fonctionnement du patient afin de ne pas créer de nouvelles frustrations par de nouveaux échecs.
Sur le plan psychopharmacologique, les atypiques semblent réduire les symptômes négatifs par rapport au placebo, mais la plupart des études ne font pas de distinction entre les symptômes négatifs primaires et secondaires. Pour le traitement des symptômes négatifs primaires, il existe des preuves de l’efficacité de l’amisulpride (jusqu’à 300 mg) et de l’olanzapine (jusqu’à 5 mg) par rapport au placebo. En outre, une thérapie d’augmentation avec un antidépresseur (par exemple fluoxétine ou trazodone) semble avoir un effet modéré sur la réduction des symptômes négatifs proéminents, bien que cela ne soit pas non plus spécifique aux symptômes négatifs primaires [10]. Les études qui ont tenté de traiter les symptômes négatifs comme critère d’évaluation principal, notamment par la modulation des récepteurs NMDA ou par l’utilisation de stimulants, n’ont jusqu’à présent pas montré d’effet positif significatif.
Enfin, il convient de mentionner les thérapies alternatives telles que la thérapie assistée par l’animal (par exemple avec des chiens), les thérapies corporelles (danse et mouvement, physiothérapie) et les musicothérapies. Ceux-ci peuvent également, dans certains cas, entraîner une amélioration des symptômes.
Conclusion
Dans l’ensemble, le traitement des symptômes négatifs reste un défi majeur. La subdivision en symptômes négatifs primaires et secondaires facilite une approche pragmatique, mais fait encore l’objet de discussions scientifiques. Il semble judicieux d’adopter une approche progressive, avec une détection initiale et un traitement des symptômes négatifs secondaires. Le traitement des symptômes négatifs primaires est difficile et les thérapies cognitivo-comportementales, socio-psychiatriques, médicamenteuses et alternatives doivent être évaluées et appliquées au cas par cas.
La mise en évidence des symptômes négatifs primaires et secondaires représente un grand défi dans la pratique et des images mixtes sont souvent apparues, ce qui rend difficile une différenciation précise. Compte tenu du fait que les symptômes entraînent des pertes importantes au niveau des fonctions quotidiennes et de la qualité de vie, l’exploration approfondie et le traitement individualisé valent la peine dans tous les cas.
Littérature :
- Kirkpatrick B, Galderisi S : Deficit schizophrenia. à une mise à jour. World Psychiatry. Journal officiel de l’Association mondiale de psychiatrie (WPA) 2008 ; 7(3) : 143-147.
- Kirkpatrick B : Developing concepts in negative symptoms. Primaire vs secondaire et apathie vs expression. The Journal of Clinical Psychiatry 2014 ; 75 Suppl 1 : 3-7.
- Lako IM, et al. : (2012). A systematic review of instruments to measure depressive symptoms in patients with schizophrenia. J of Affective Disorders 2012 ; 140(1) : 38-47.
- Hasan A, et al. : Guidelines for Biological Treatment of Schizophrenia Part 3. Update 2015 Management of special circumstances. Dépression, suicidalité, troubles liés à l’utilisation de substances et grossesse et allaitement. World J Biol Psychiatry 2015 ; 16 : 142-170.
- Chen L, et al : The longitudinal interplay between negative and positive symptom trajectories in patients under antipsychotic treatment. A post hoc analysis of data from a randomized, 1-year pragmatic trial. BMC Psychiatry 2013 ; 13 : 320.
- Burns MN, et al : Cognitive-behavioral therapy for medication-resistant psychosis. Une revue méta-analytique. Psychiatric Services 2014 ; 65(7) : 874-880.
- Wykes T, et al : Cognitive behavior therapy for schizophrenia. Effect sizes, clinical models, and methodological rigor. Schizophrenia Bulletin 2008 ; 34(3) : 523-537.
- Klingberg S, et al : Les symptômes négatifs de la schizophrénie comme cible primaire de la thérapie cognitivo-comportementale. Résultats de l’étude clinique randomisée TONES. Schizophrenia Bulletin 2011 ; 37 Suppl 2 : S98-110.
- Grant PM, et al : Essai randomisé pour évaluer l’efficacité de la thérapie cognitive pour les patients à faible fonctionnement atteints de schizophrénie. Arch Gen Psychiatry 2012 ; 69(2) : 121-127.
- Arango C, et al. : Approches pharmacologiques pour le traitement des symptômes négatifs. Une revue des essais cliniques. Schizophrenia Research 2013 ; 150(2-3) : 346-352.
InFo NEUROLOGIE & PSYCHIATRIE 2016 ; 14(2) : 4-7











