Le congrès de la DGK à Mannheim a été l’occasion de faire le point sur le traitement moderne de l’insuffisance cardiaque. Où se situent actuellement les ARNI ? Comment traiter les demandes spécifiques des patients ? Il y a également eu des nouvelles concernant le problème des hyperkaliémies lors du traitement de l’insuffisance cardiaque.
L’étude de toutes les études sur l’insuffisance cardiaque était basée sur le concept de bloquer l’action de l’angiotensine 2 via un antagoniste AT1 tout en inhibant la néprilysine, l’enzyme de dégradation des peptides natriurétiques produits par l’organisme. Ces derniers soulagent le cœur et augmentent en outre la circulation sanguine rénale. La grande étude PARADIGM-HF avait montré que le traitement par l’inhibiteur des récepteurs de l’angiotensine et de la néprilysine (ARNI) sacubitril/valsartan réduisait significativement les critères d’évaluation cliniquement pertinents, tels que les décès d’origine cardiovasculaire et les taux d’hospitalisation pour insuffisance cardiaque décompensée, ainsi que la mortalité globale, par rapport à un traitement standard intensif.
Avec la révision des directives sur le traitement de l’insuffisance cardiaque chronique, l’association sacubitril/valsartan est devenue la nouvelle référence dans le traitement de l’insuffisance cardiaque systolique symptomatique (“heart failure with reduced ejection fraction” ou, précisément, HFrEF). Les effets du traitement ARNI commencent tôt, dans les deux premières semaines suivant le début du traitement, a rapporté le professeur Michael Böhm de l’hôpital universitaire de la Sarre à Hombourg. Il a fait le point sur le traitement actuel de l’insuffisance cardiaque et a donné un aperçu des nouveaux aspects (pratiques).
Lignes directrices ESC 2016
Les piliers de la pharmacothérapie de l’HFrEF restent, selon les lignes directrices de l’ESC, les inhibiteurs de l’ECA (en cas d’intolérance, les bloqueurs des récepteurs AT1) et les bêtabloquants. Si les symptômes persistent, un antagoniste des récepteurs minéralocorticoïdes (ARM), comme la spironolactone ou l’éplérénone, constitue la troisième approche neurohumorale du schéma thérapeutique. Dans l’algorithme thérapeutique des lignes directrices de l’ESC, l’association sacubitril/valsartan doit remplacer l’IEC ou l’antagoniste AT1 si l’insuffisance cardiaque reste symptomatique – et à condition que ces substances soient tolérées (Fig. 1).
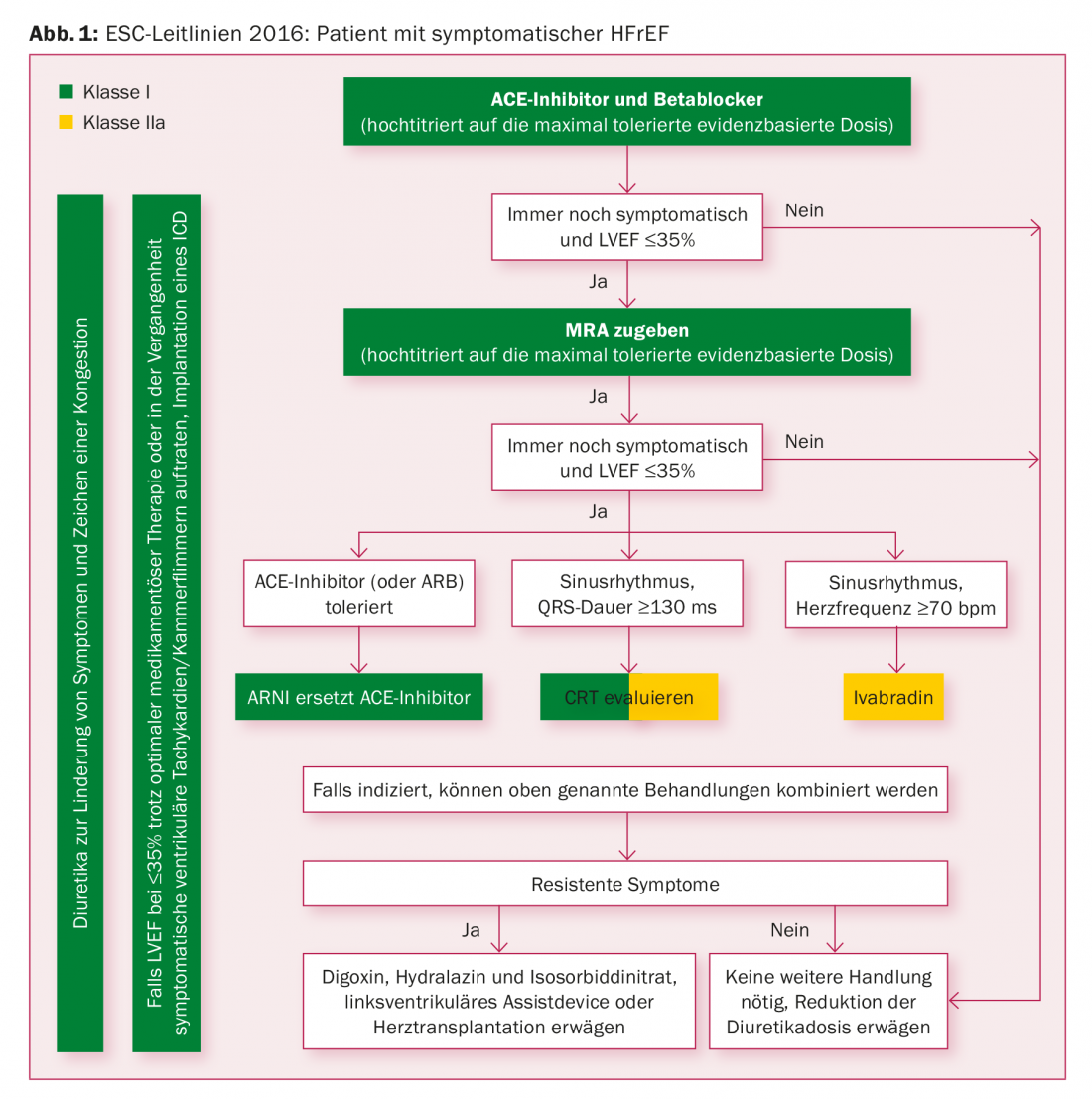
Le meilleur tout de suite ?
“Le principe de l’ARNI est meilleur que celui de l’inhibition (seule) du SRAA”, a déclaré le professeur Böhm. L’ARNI n’inhibe pas seulement le système rénine-angiotensine-aldostérone, mais renforce également l’activité des peptides natriurétiques vasoactifs, ce qui entraîne un effet antihypertenseur marqué. “Si l’on tient compte de la pression artérielle et des critères d’exclusion habituels, tels qu’un débit de filtration glomérulaire (DFG) inférieur à 30%, tous les patients présentant une insuffisance cardiaque significative devraient être convertis au sacubitril/valsartan”.
La question de savoir comment traiter le patient informé qui développe une insuffisance cardiaque symptomatique et souhaite un traitement ARNI en première ligne, ou des constellations particulières telles que l’hypotension ou une fonction rénale réduite, a récemment fait l’objet d’un document de consensus publié, comme l’a indiqué le professeur Böhm. En réponse à la première question, des conseils pratiques concrets ont été donnés sur la manière de traiter les patients IEC naïfs avec un ARNI (à savoir en commençant par la dose la plus faible). Dans d’autres configurations, il s’agit d’identifier les barrières qui empêchent la mise en œuvre optimale du traitement de l’insuffisance cardiaque (pression artérielle basse et/ou fonction rénale limitée). De nombreux patients souffrant d’insuffisance cardiaque chronique et d’une fraction d’éjection réduite ont également une pression artérielle basse. Des études ont montré à plusieurs reprises que des valeurs de pression artérielle basses en cas d’insuffisance cardiaque sont associées à une mortalité accrue. Toutefois, des valeurs de pression artérielle basses chez les patients atteints d’insuffisance cardiaque systolique ne justifient pas l’abandon du traitement par sacubitril/valsartan, à condition qu’il soit toléré. L’efficacité relative du sacubitril/valsartan serait même la plus élevée dans le groupe de patients présentant les valeurs de pression systolique les plus basses (<110 mmHg). Ces patients bénéficient également d’une réduction du risque de décès, comme le suggèrent les résultats d’une analyse de l’étude PARADIGM-HF.
“Enabling therapies” : liants potassiques
Selon le professeur Böhm, la peur de l’hyperkaliémie constitue en pratique un autre obstacle à un traitement optimal. Les substances ne seraient pas administrées aux doses recommandées – avec pour conséquence que leur effet bénéfique sur la morbidité et la mortalité ne serait pas ou insuffisamment mis en valeur. Une nouveauté dans le traitement de l’insuffisance cardiaque est l’utilisation de Patiromer. Le liant potassique non absorbable, qui fixe le potassium en échange du calcium lors du transit intestinal, devrait améliorer la portée thérapeutique des inhibiteurs du SRAA et pourrait être utile pour le traitement/la prévention des hyperkaliémies. Les hyperkaliémies constituent un problème fréquent dans le traitement des patients souffrant d’insuffisance cardiaque, en particulier lorsque la fonction rénale est réduite. Les substances susceptibles d’augmenter le potassium sérique comprennent les inhibiteurs du système rénine-angiotensine-aldostérone, les antagonistes des récepteurs AT1, les diurétiques d’épargne potassique et les antagonistes des récepteurs aux minéralocorticoïdes. Avec le nouvel adsorbant de potassium, on espère pouvoir contribuer à prévenir les hyperkaliémies à long terme et permettre ainsi aux patients ayant tendance à avoir des taux de potassium élevés de recevoir un traitement conforme aux directives.
Activateur de myosine Omecamtiv
La thérapie avec l’activateur de myosine Omecamtiv Mecarbil est encore de la musique d’avenir. La myosine est une protéine motrice importante dans les fibres musculaires, impliquée dans la conversion de l’énergie chimique en force et en mouvement. Elle constitue, avec l’actine, l’unité contractile du muscle. L’Omecamtiv Mecarbil prolonge l’interaction cyclique de la myosine avec l’actine, ce qui entraîne également un allongement de la durée de la systole et une amélioration de la performance de la pompe. Dans une première grande étude internationale, l’utilisation d’activateurs de myosine semblait prometteuse, selon le professeur Böhm.
Empruntés aux diabétologues : de nouveaux médicaments contre l’insuffisance cardiaque ?
Les inhibiteurs du SGLT2 constituent une classe de substances ayant un impact favorable sur les taux d’événements cardiovasculaires et les hospitalisations pour insuffisance cardiaque décompensée. Il y a d’abord eu des données sur la canagliflozine : cette substance a réduit la probabilité d’hospitalisation pour insuffisance cardiaque chez les diabétiques présentant des facteurs de risque cardiovasculaire. Le programme d’étude CANVAS a montré une réduction significative de 14% du risque de complications cardiovasculaires (décès d’origine cardiovasculaire, infarctus du myocarde, accident vasculaire cérébral). Le risque relatif d’hospitalisation pour insuffisance cardiaque a diminué de 33%. Une réduction significative du risque a été obtenue en particulier chez les patients qui présentaient déjà une insuffisance cardiaque.
En 2018, les cardiologues s’intéressent aux questions suivantes : les inhibiteurs de SGLT2 peuvent-ils être utilisés dans le traitement de l’insuffisance cardiaque – plutôt que (comme auparavant) dans la prévention ? Et plus important encore, les inhibiteurs de SGLT2 serviront-ils à l’avenir de médicaments contre l’insuffisance cardiaque chez les non-diabétiques ?
Conseils pratiques : Utiliser le NT-proBNP pour le suivi du traitement
Le BNP et le produit de clivage NT-proBNP sont des biomarqueurs de l’insuffisance cardiaque et sont utilisés pour le diagnostic et notamment pour évaluer l’évolution clinique. Le BNP est le substrat de la néprilysine, qui est inhibée par le sacubitril lors d’un traitement ARNI. En conséquence, la concentration de BNP circulant augmente. Sous traitement ARNI, seul le NT-proBNP, et non le BNP, peut être utilisé comme paramètre de suivi. Le NT-proBNP n’est pas influencé par la néprilysine et reflète de manière inchangée la sévérité et l’évolution de l’insuffisance cardiaque.
Source : Réunion annuelle de la DGK, 4-7 avril 2018, Mannheim (D)
Littérature complémentaire :
- Ponikowski P, et al. : 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure : The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). European Heart Journal 2016 Jul 14 ; 37(27) : 2129-2200.
- Yancy CW, et al : 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment : Answers to 10 Pivotal Issues About Heart Failure With Reduced Ejection Fraction : A Report of the American College of Cardiology Task Force on Expert Consensus Decision Pathways. J Am Coll Cardiol 2018 Jan 16 ; 71(2) : 201-230.
- Cowie MR, et al : New medicinal products for chronic heart failure : advances in clinical trial design and efficacy assessment. European Journal of Heart Failure 2017 ; 19 : 718-727.
- Packer M : Love of Angiotensin-Converting Enzyme Inhibitors in the Time of Cholera. JACC Heart Fail 2016 Apr 12. pii : S2213-1779(16)30045-2.
- Böhm M, et al. : Primum non nocere : les dangers du report du traitement de l’insuffisance cardiaque. Eur J Heart Fail 2017 Nov ; 19(11) : 1410-1411.
- Böhm M, et al. : Blood Pressure Risk Associations in Heart Failure : True Effects or Inverse Causality ? JACC Heart Fail 2017 Nov ; 5(11) : 820-822.
- Radholm K, et al : Effects of sodium-glucose cotransporter-2 inhibitors on cardiovascular disease, death and safety outcomes in type 2 diabetes – a systematic review. Diabetes Res Clin Pract 2018 Mar 28. pii : S0168-8227(17)31784-9.
- Verma S : The Metabolodiuretic Promise of Sodium-Dependent Glucose Cotransporter 2 Inhibition : The Search for the Sweet Spot in Heart Failure. JAMA Cardiol 2017 Sep 1 ; 2(9) : 939-940.
CARDIOVASC 2018 ; 17(3) : 29-32











