Avec une prévalence de 7% dans la population suisse âgée de plus de 60 ans, la goutte symptomatique est un invité fréquemment vu dans les cabinets de médecine générale. Chez les hommes de plus de 40 ans, il s’agit même de la maladie articulaire inflammatoire la plus fréquente. Il existe différentes approches thérapeutiques en fonction du stade. Favorisés par l’obésité, la consommation élevée de viande et le manque d’activité physique, des changements de mode de vie peuvent souvent faire la différence. Toutefois, ces facteurs influençables sont relégués au second plan lors du traitement de la poussée aiguë.
Pour pouvoir traiter la goutte de manière adéquate, il est indispensable de connaître ses stades. On distingue en principe quatre stades : l’hyperuricémie asymptomatique, la goutte aiguë, les périodes intercritiques et la goutte chronique (tableau 1). Plus la maladie progresse, plus les intervalles asymptomatiques sont courts. C’est également pour cette raison qu’il est important de traiter l’hyperuricémie malgré l’absence de symptômes. Cependant, celle-ci n’est souvent détectée qu’au moment de la première poussée de goutte, qui pourrait souvent être évitée par des mesures de prévention appropriées.

Prévention et nutrition
Même si la tendance à l’hyperuricémie est innée dans la goutte primaire, il est possible de prévenir les crises de goutte aiguës en modifiant le mode de vie. En cas d’antécédents familiaux positifs, il est donc tout à fait judicieux de déterminer le taux d’acide urique [2]. Les mesures de prévention qui peuvent être prises en cas de taux d’acide urique élevé coïncident avec les mesures alimentaires recommandées après une première crise de goutte et qui soutiennent également le traitement médicamenteux de la goutte. Chaque patient souffrant de goutte devrait recevoir des conseils en matière d’alimentation et de mode de vie [1]. L’obésité et la prise de poids constituent des facteurs de risque indépendants pour la goutte, tandis que la perte de poids a un effet protecteur [4]. Un régime contre la goutte vise donc également le syndrome métabolique souvent associé et ne sert pas uniquement à réduire l’acide urique sérique. Sur la base d’études d’observation récentes, le régime traditionnel pauvre en purines, qui interdit même les aliments difficiles à éliminer du menu, n’est plus recommandé [1,2,5]. Ainsi, une alimentation végétale riche en protéines semble même réduire le risque de crises malgré sa teneur élevée en purines [5,6]. Cependant, il reste vrai que la viande, le poisson et les abats doivent être évités autant que possible [1,2,5]. D’autres recommandations nutritionnelles incluent une augmentation de la consommation de produits laitiers, une suppression de la bière et des spiritueux, ainsi qu’une limitation de l’apport en fructose (tableau 2). En outre, il faut veiller à boire suffisamment, plus de 2 litres par jour, la consommation de café et la supplémentation en vitamine C semblent avoir un effet protecteur [5].
Même si la perte de poids est généralement considérée comme positive chez les patients souffrant de goutte, il faut garder à l’esprit que non seulement la prise de nourriture mais aussi le jeûne peuvent déclencher des poussées de goutte. La perte de poids doit donc être lente et sans production excessive de corps cétoniques.

Traitement de la crise de goutte
Pour traiter une crise de goutte aiguë, on utilise des AINS, des corticostéroïdes oraux ou intra-articulaires, de la colchicine ainsi que des anticorps contre l’interleukine-1β (canakinumab) (tab. 3) [7]. Indépendamment du choix de la médication, il y a quelques principes à respecter dans tous les cas. Il s’agit notamment d’une prise en charge aussi précoce que possible, de la poursuite du traitement de réduction des urines s’il est déjà établi et de la mise en œuvre de mesures de soutien.
Les crises de goutte peuvent durer de quelques jours à plusieurs semaines, ce qui dépend notamment du moment où un traitement adéquat a été instauré [7]. Un traitement précoce est donc crucial pour l’évolution, à la fois pour la durée de la crise et pour le contrôle des symptômes. La médication anti-inflammatoire doit être poursuivie pendant toute la durée de la poussée [7].

Un traitement antiurique déjà en place ne doit jamais être interrompu pendant une crise de goutte aiguë, car une pause dans le traitement n’apporte aucun bénéfice thérapeutique et sa réintroduction une fois la crise surmontée peut provoquer une nouvelle exacerbation [7]. La goutte aiguë est traitée de la même manière chez les patients qui reçoivent déjà un traitement de base pour faire baisser l’acide urique que chez ceux qui ne prennent pas de médicaments pour faire baisser l’urate. Les agents réducteurs d’acide urique n’ont aucun intérêt dans le traitement aigu.
Outre le traitement médicamenteux anti-inflammatoire, des mesures de soutien telles que le refroidissement et l’immobilisation de l’articulation concernée peuvent également soulager la douleur. Comme il existe différentes classes de substances efficaces pour le traitement de la poussée aiguë de la goutte, la décision doit toujours être prise individuellement en fonction du profil d’effets secondaires et du risque du patient. Si le diagnostic différentiel ne permet pas d’exclure une arthrite infectieuse, les glucocorticoïdes doivent être évités. En revanche, les AINS sont contre-indiqués en cas d’insuffisance rénale. Alors que les autres médicaments peuvent être arrêtés après la disparition de la poussée, les glucocorticoïdes oraux doivent être supprimés progressivement afin d’éviter ce que l’on appelle un “rebound flare” [7].
Les AINS et les corticostéroïdes constituent les médicaments de choix [1]. Le naproxène et l’indométhacine sont recommandés en premier lieu. En revanche, l’aspirine est contre-indiquée car elle inhibe l’excrétion d’acide urique [1]. S’il existe un risque accru d’hémorragie gastro-intestinale, un inhibiteur de la pompe à protons peut être administré à titre prophylactique. En cas de contre-indication aux AINS, un traitement oral par la prednisone est recommandé [1]. Avec une efficacité souvent très élevée, il est également possible d’effectuer une injection intra-articulaire de stéroïdes.
Bien que la colchicine fasse toujours partie des médicaments de premier choix selon les directives internationales [7], elle n’est pas disponible en Suisse. Il présente l’inconvénient d’une toxicité élevée et provoque souvent des effets secondaires gastro-intestinaux, en particulier en cas d’atteinte rénale ou hépatique préexistante. Il doit être administré rapidement après le début des symptômes, mais constitue dans ce cas une alternative aux AINS, en particulier chez les patients anticoagulés [7]. Dans les cas où toutes les autres options thérapeutiques sont contre-indiquées ou échouent, un anticorps monoclonal contre l’interleukine-1, comme le canakinumab ou l’anakinra, peut être utilisé.
Prévention médicamenteuse des crises de goutte chronique
Bien qu’une modification du mode de vie soit recommandée à tous les patients présentant un taux d’acide urique sérique élevé, l’hyperuricémie asymptomatique ne nécessite pas de traitement médicamenteux [1,9]. Le moment optimal d’une thérapie visant à réduire l’acide urique est controversé et il n’est pas non plus clair si le fait de commencer pendant une crise présente des avantages [7]. Le plus souvent, le traitement est commencé après la disparition de la maladie. Il faut savoir que les crises de goutte peuvent être plus fréquentes au cours des premières semaines ou des premiers mois d’un traitement visant à réduire l’uricémie. C’est la raison pour laquelle le traitement ne doit pas être interrompu en cas de crise de goutte. De plus, une prophylaxie anti-inflammatoire est recommandée pendant les 6 premiers mois [1,7,10]. Il n’existe cependant pas d’études cliniques randomisées sur ce point et cette étape peut certainement être discutée avec le patient lui-même [10]. Afin de réduire au maximum le risque de crises de goutte, il est important d’adapter progressivement le traitement antiacide urique, avec ou sans prophylaxie anti-inflammatoire.

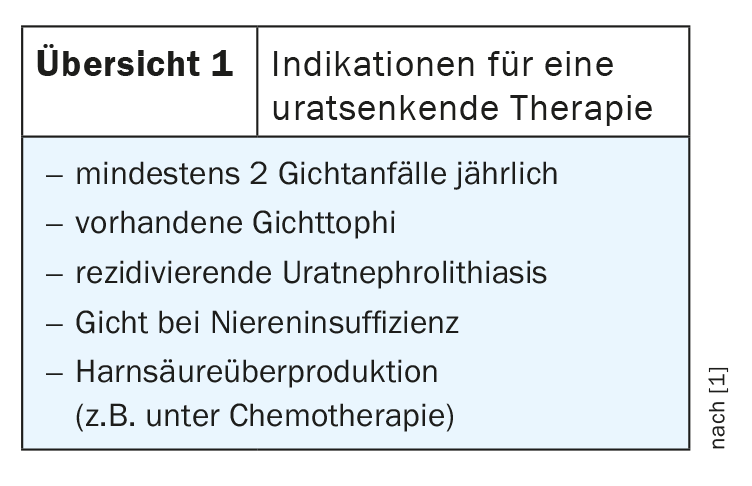
La question de savoir quand il faut concrètement mettre en œuvre une prophylaxie médicamenteuse est un débat délicat. Actuellement, les indications sont au moins deux crises de goutte par an, une tophi goutteuse existante, une néphrolithiase uratique récidivante, la goutte en cas d’insuffisance rénale et une hypersécrétion connue d’acide urique (aperçu 1) [1]. Différentes substances sont disponibles pour le traitement de la goutte chronique, qui doivent toutes être prises à long terme [2,9]. Il s’agit notamment des uricostatiques, qui inhibent la dégradation des purines en acide urique, et des uricosuriques, qui favorisent l’excrétion rénale. Les uricolytiques, qui transforment l’acide urique en allantoïne, plus facile à éliminer, sont beaucoup moins répandus (tableau 4). L’objectif du traitement est d’obtenir un taux d’acide urique inférieur au seuil critique, à partir duquel l’acide urique commence à former des cristaux. Si des topiques de la goutte sont présents, l’urate doit être abaissé encore plus bas, en dessous de 300 µmol/l. Dans ce cas, il faut toutefois veiller à ce que le taux ne descende pas en dessous de 180 µmol/l en raison des propriétés neuroprotectrices de l’acide urique [1]. Un contrôle de l’acide urique sérique est recommandé 2 à 4 semaines après l’ajustement de la dose et, sinon, tous les ans [1]. Le traitement médicamenteux de la goutte chronique est un traitement à long terme qui ne doit pas être interrompu avant cinq ans [2]. Un traitement continu par allopurinol se révèle plus efficace qu’un traitement intermittent [11] et la goutte réapparaît malheureusement souvent à l’arrêt du traitement continu. Malgré de bonnes options thérapeutiques, cette maladie reste donc incurable, mais un traitement adéquat permet aux patients d’avoir une bonne qualité de vie.
Littérature :
- Huber F, Sajdl H, Beise U : medix Guideline Goutte 2017 [updated 12/2017], www.medix.ch/media/gl_gicht_2017_28.5.19_mh.pdf.
- Ligue suisse contre le rhumatisme : Goutte. www.rheumaliga.ch/rheuma-von-a-z/gicht.
- Schäffler A : Diagnostic fonctionnel en endocrinologie, diabétologie et métabolisme : indication, préparation et réalisation des tests, interprétation. Springer 2015, 3e édition.
- Choi HK, et al : Obesity, weight change, hypertension, diuretic use, and risk of gout in men : the health professional follow-up study. Arch Intern Med 2005 ; 165(7) : 742-748.
- Forster A, Krebs A : Goutte – le régime traditionnel pauvre en purines est dépassé. Revue Suisse de Médecine Nutritionnelle 2013 ; 01/2013 : 20(4).
- Teng GG, et al. : Sources alimentaires de protéines et risque d’incident de goutte dans l’étude sur la santé chinoise de Singapour. Arthritis Rheumatol 2015 ; 67(7) : 1933-1942.
- Gaffo AL : Treatment of gout flares UpToDate 2020, www.uptodate.com/contents/treatment-of-gout-flares.
- Terkeltaub RA, et al : Dosage élevé versus faible de colchicine orale pour l’éruption cutanée aiguë précoce : Twenty-four-hour outcome of the first multicenter, randomized, double-blind, placebo-controlled, parallel-group, dose-comparison colchicine study. Arthritis Rheum 2010 ; 62(4) : 1060-1068.
- Perez-Ruiz F : Pharmacologic urate-lowering therapy and treatment of tophi in patients with gout UpToDate 2020, www.uptodate.com/contents/pharmacologic-urate-lowering-therapy-and-treatment-of-tophi-in-patients-with-gout.
- Richette P, et al : 2016 updated EULAR evidence-based recommendations for the management of gout. Ann Rheum Dis 2017 ; 76(1) : 29-42.
- Bull PW, Scott JT : Contrôle intermittent de l’hyperuricémie dans le traitement de la goutte. J Rheumatol 1989 ; 16(9) : 1246-1248.
- DocCheck Flexikon, https://flexikon.doccheck.com/de/Gicht
PRATIQUE DU MÉDECIN DE FAMILLE 2020 ; 15(11) : 29-31