Depuis début juin de cette année, le tralokinumab – un anticorps monoclonal humain IgG4 qui se lie spécifiquement à la cytokine IL-13 avec une forte affinité – est remboursé en Suisse pour les adultes atteints de dermatite atopique. Tant les données d’efficacité que le profil de sécurité de ce médicament biologique sont extrêmement prometteurs selon les études cliniques. Chez les patients qui présentent une réponse rapide, un intervalle de quatre semaines entre les doses peut être envisagé.
La dermatite atopique fait partie des maladies à prédominance de type 2, qui sont dues à des interactions complexes entre des facteurs génétiques et environnementaux. La compréhension de l’étiopathogénie s’est fondamentalement élargie au cours des dernières années. Cela a notamment conduit au développement de thérapies systémiques modernes à partir des classes de substances biologiques et des inhibiteurs de Janus kinase, ce qui est d’une grande portée, car les formes modérées et sévères de la dermatite atopique en particulier s’accompagnent d’une charge de morbidité élevée. De fortes démangeaisons et des lésions cutanées eczémateuses visibles sont souvent associées à des états dépressifs, à de l’anxiété et à une qualité de sommeil altérée. L’un des principaux objectifs du traitement est d’améliorer la qualité de vie, ce qui est plus facilement réalisable avec des options thérapeutiques qui présentent à la fois une efficacité élevée et un profil de sécurité favorable. “Dans la pratique, nous attendons des traitements qui sont sûrs et que nous pouvons utiliser facilement”, explique le PD Dr Ahmad Jalili, Dermatology & Skin Care Clinic, Buochs [1]. Le fait que l’utilisation de médicaments biologiques ne nécessite pas de présélection et généralement peu de contrôles de laboratoire est un grand avantage compte tenu de la pression du temps dans le quotidien clinique.
L’inflammation à médiation Th2 est physiopathologiquement centrale
La dermatite atopique débute généralement dans la petite enfance, mais parfois à l’âge adulte. Les démangeaisons et le grattage qui en résulte contribuent à des complications cutanées telles que l’excoriation et les infections chez [2,3]. La pathogenèse de la dermatite atopique est complexe et fait intervenir plusieurs voies. “Peter Schmid- Grendelmeier de la clinique dermatologique de l’hôpital universitaire de Zurich [3]. Ainsi, ces dernières années, de grands progrès ont été réalisés dans la recherche sur la pathogenèse et dans le développement de stratégies de traitement basées sur celle-ci. Les principaux facteurs pathogènes de la dermatite atopique sont l’inflammation médiée par Th2 et un défaut de la barrière épidermique. Des cascades se produisent, qui entretiennent et amplifient les démangeaisons et irritent les fibres nerveuses de la peau, explique l’expert. Les études sur les mécanismes immunopathologiques de la dermatite atopique montrent que les cytokines IL-4 et IL-13 produites par les cellules Th2, en particulier, ont une importance physiopathologique centrale [4]. Une stratégie thérapeutique pour inhiber l’activité pro-inflammatoire de ces messagers consiste à utiliser des anticorps monoclonaux qui inhibent la signalisation [5,6].
Le tralokinumab inhibe sélectivement la cytokine clé IL-13
Le dupilumab, un anticorps monoclonal dirigé contre IL-4 et IL-13, a été le premier représentant des produits biologiques dans le domaine de la dermatite atopique à être lancé sur le marché suisse en 2019. Avec le tralokinumab, récemment approuvé, un autre médicament biologique est désormais disponible. “Nous sommes très heureux d’avoir maintenant une deuxième substance”, a déclaré le professeur Schmid-Grendelmeier. Adtralza® (tralokinumab) peut être utilisé chez les patients adultes atteints de dermatite atopique modérée à sévère lorsque le traitement par des médicaments topiques délivrés sur ordonnance ne permet pas de contrôler correctement la maladie ou n’est pas recommandé [7]. Le tralokinumab neutralise spécifiquement l’IL-13 en se liant à cette cytokine, empêchant ainsi l’interaction avec le récepteur IL-13Rα1 [6,8]. L’IL-13 est une cytokine clé dans la pathogenèse de la dermatite atopique [6]. Une surexpression de l’IL-13 a été observée à la fois dans la peau atopique lésionnelle et non lésionnelle, et il a également été découvert que les niveaux d’IL-13 étaient corrélés à la sévérité de la dermatite atopique [9].
Amélioration de l’état de la peau et apaisement des démangeaisons
“Les études les plus importantes pour l’approbation ont été ECZTRA 1-3”, explique le Prof. Stephan Weidinger du Centre des maladies inflammatoires de la peau, Hôpital universitaire du Schleswig-Holstein, Campus de Kiel [10]. ECZTRA 1 (n=802) et ECZTRA 2 (n=794) ont évalué l’efficacité et la sécurité d’une monothérapie par tralokinumab dans la dermatite atopique modérée à sévère dans deux études multinationales de phase III randomisées et contrôlées de 52 semaines, conçues de manière identique [11]. Les participants adultes à l’étude ont été randomisés dans un rapport 3:1 pour recevoir le tralokinumab 300 mg toutes les 2 semaines (q2w) ou un placebo. Dans les deux études, le tralokinumab était significativement supérieur au placebo en termes d’amélioration des critères d’évaluation primaires IGA 0/1 et EASI-75 à 16 semaines [11–13]. “Nous avons besoin de traitements qui améliorent non seulement la peau, mais qui soulagent également les démangeaisons, et c’est ce que fait le tralokinumab”, a déclaré le professeur Weidinger [10]. Outre les scores hebdomadaires pour le prurit, des améliorations significatives ont été obtenues sur d’autres critères secondaires tels que le DLQI et les troubles du sommeil liés à l’eczéma [8,11]. Chez les patients qui répondent rapidement au traitement par tralokinumab, on peut envisager d’étendre l’intervalle entre les injections à quatre semaines (q4w). (encadré). Il a également été démontré que de nombreux patients qui n’avaient pas atteint les critères d’évaluation IGA 0/1 ou EASI-75 avec le tralokinumab q2w à la semaine 16 ont obtenu des améliorations en poursuivant le traitement. [11]. “De nombreux patients qui ne répondent initialement que partiellement au traitement, c’est-à-dire qui ne montrent que certaines améliorations au cours des 16 premières semaines, développent ensuite le contrôle souhaité de la maladie en poursuivant le traitement”, résume le professeur Weidinger.

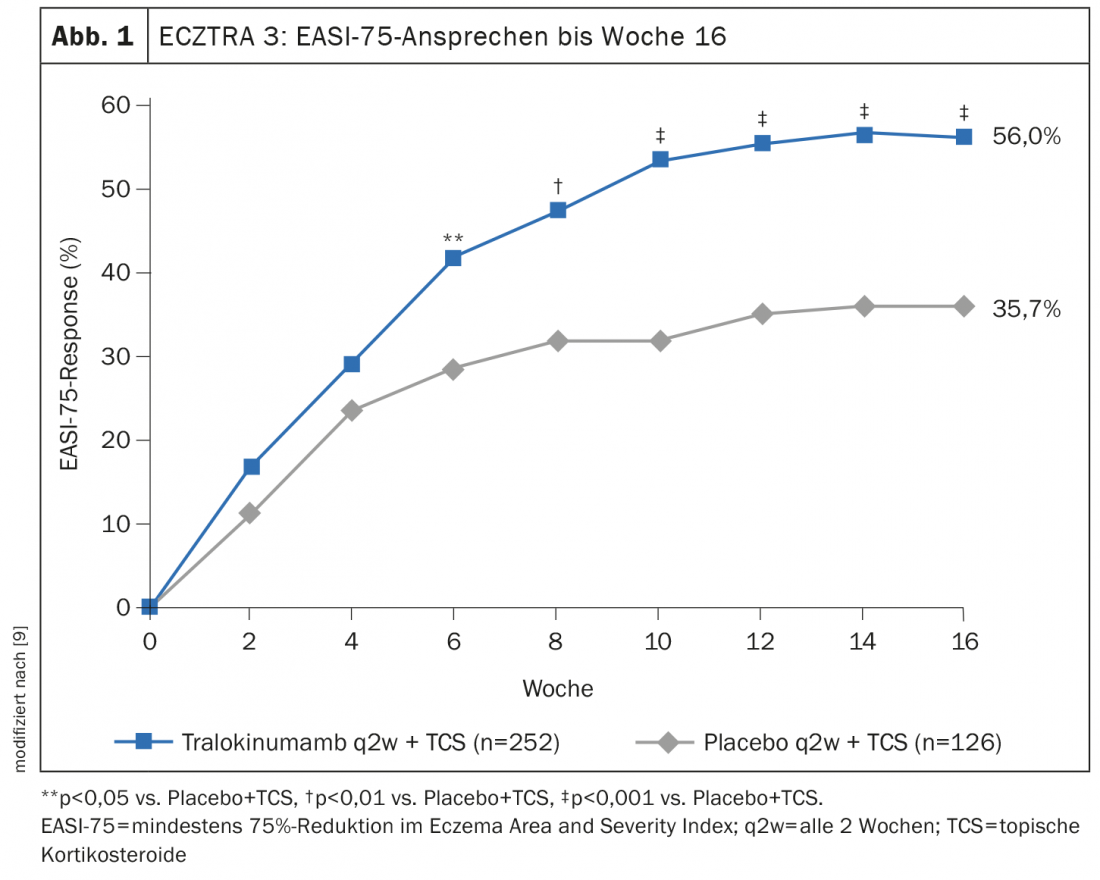
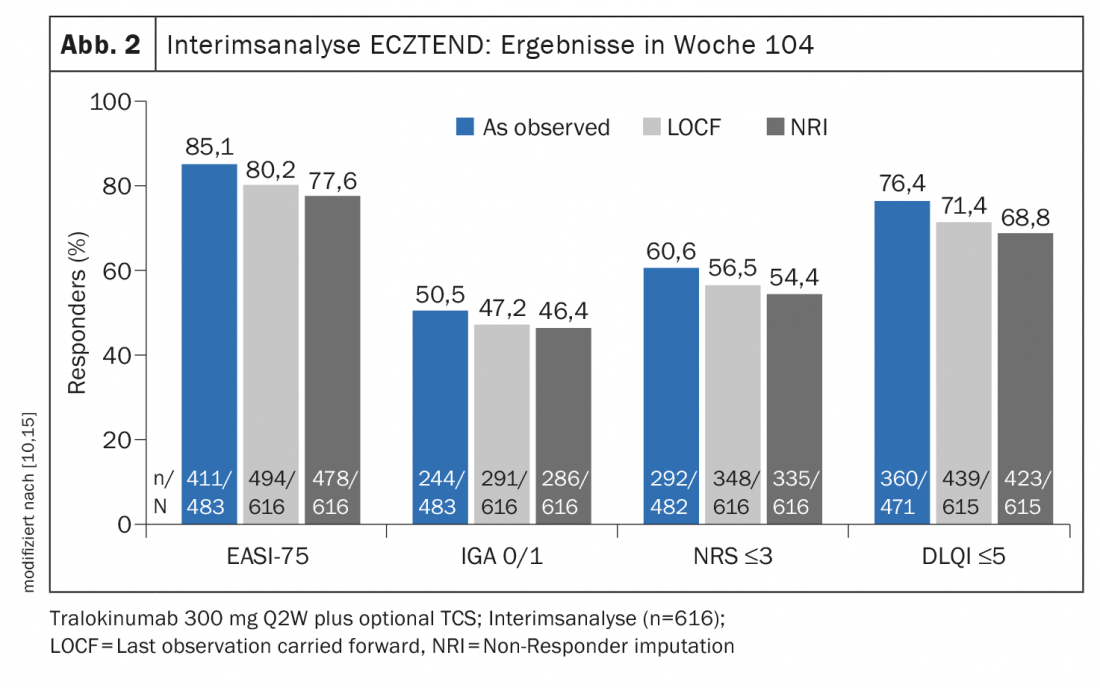
ECZTRA 3 a évalué l’efficacité et la sécurité du tralokinumab 300 mg q2w en association avec un corticostéroïde topique* (TCS) chez 380 patients atteints de dermatite atopique modérée à sévère [9]. A la semaine 16, le nombre de patients ayant atteint l’EASI-75 dans le bras tralokinumab (56,0%) était significativement plus élevé que dans le bras placebo (35,7%) (Fig. 1). Le tralokinumab s’est également révélé significativement supérieur au placebo en termes d’IGA 0/1 (38,9% contre 26,2%). Ceux qui ont atteint le critère d’évaluation principal à la semaine 16 ont été à nouveau randomisés 1:1 pour continuer le traitement par tralokinumab q2w ou pour réduire la dose à q4w. Environ 90% des patients ont maintenu leur réponse jusqu’à la semaine 32 avec les deux régimes de dosage [8]. Les effets thérapeutiques à long terme du tralokinumab sont évalués dans l’étude de prolongation en ouvert ECZTEND chez plus de 1400 patients atteints de dermatite atopique. Dans des analyses intermédiaires, sur 616 patients traités pendant 2 ans (104 semaines) par tralokinumab q2w plus TCS en option, des améliorations durables ont été obtenues en termes d’étendue et de sévérité de la dermatite atopique (Fig. 2) [10,15].
* Le traitement à la demande par cortisone appliquée localement était le furoate de mométasone 0,1% (stéroïde de classe III), appliqué une fois par jour sur les lésions actives.
Les données à long terme soulignent l’excellent profil bénéfice/risque
Le seul effet indésirable notable du tralokinumab dans les études cliniques a été l’apparition occasionnelle de conjonctivite, qui est également un effet indésirable connu du dupilumab. Dans ECZTRA- 1 et -2, cela concernait respectivement 7% et 3% des patients traités par tralokinumab. Il s’agit le plus souvent de conjonctivites légères ou modérées, a précisé le conférencier. Les premières données de sécurité ECZTEND confirment que le tralokinumab est généralement très bien toléré [14]. En résumé, ces résultats montrent que le profil bénéfice/risque du tralokinumab est très bon, même sur de longues périodes de traitement, conclut le professeur Weidinger.
Littérature :
- “Charge de morbidité élevée – que signifie la dermatite atopique pour le patient ?”, PD. Dr. med. Ahmad Jalili, table ronde presse Adtralza, Leo Pharma, 01.06.2022.
- Narla S, Silverberg JI : Ann Allergy Asthma Immunol 2018 ; 120(1) : 66-72.e11.
- “Paysage thérapeutique de la MA en Suisse – l’avenir avec Adtralza”, Prof. Dr med. Peter Schmid-Grendelmeier, table ronde de presse Adtralza, Leo Pharma, 01.06.2022.
- Bieber T, et al : JDDG 2019 17 ; 11 : 1150-1163.
- Bieber T : Allergy 2020 ; 75 : 54-62.
- Schmid-Grendelmeier P : Dermatologie Pratique 2021 ; 31(4) : 10-14.
- Swissmedic : Information sur les médicaments, www.swissmedicinfo.ch, dernière consultation 10.08.2022
- Wollenberg A, et al : J Dtsch Dermatol Ges 2021 ; 19(10) : 1435-1442.
- Silverberg JI, et al : Br J Dermatol 2021 ; 184 : 450-63
- “From data to clinic : my tralokinumab experience”, table ronde presse Adtralza, Prof. Dr. med. Stephan Weidinger, table ronde presse Adtralza, Leo Pharma, 01.06.2022.
- Wollenberg A, et al : Br J Dermatol 2021 ; 184 : 437-449.
- https://clinicaltrials.gov/ct2/show/NCT03131648
- https://clinicaltrials.gov/ct2/show/NCT03160885
- Wollenberg A, et al. : DDG Kompakt 2022, Abstractband, P030.
- Blauvelt A, et al : Poster presentation at AAD 2022, 25-29 March 2022
DERMATOLOGIE PRATIQUE 2022 ; 32(4) : 42-43