Pendant quatre jours, les représentants des neurosciences se sont réunis à Barcelone pour le congrès ECNP 2018. L’influence du mode de vie et des facteurs environnementaux sur la santé a été un thème central. Le professeur Undine Lang, directrice des Cliniques psychiatriques universitaires de Bâle, a fait un exposé sur le lien entre l’alimentation et la dépression.
Dès le début de son exposé au congrès ECNP 2018 à Barcelone, le professeur Undine Lang, directrice des Cliniques psychiatriques universitaires de Bâle (UPK Basel), a été claire : “Nous ne devons pas simplement lutter contre les symptômes de la dépression, mais nous devons examiner les ressources et les facteurs que nous pouvons modifier dans le comportement des patients”. En effet, les patients seraient surtout intéressés par des questions qui marquent leur quotidien et qui vont au-delà de la réduction des symptômes. L’accent mis sur la perspective du patient – un point de fuite important du congrès de cette année – a ainsi trouvé un écho dans l’exposé de Lang sur le lien entre dépression et alimentation.
Le style de vie fait la différence
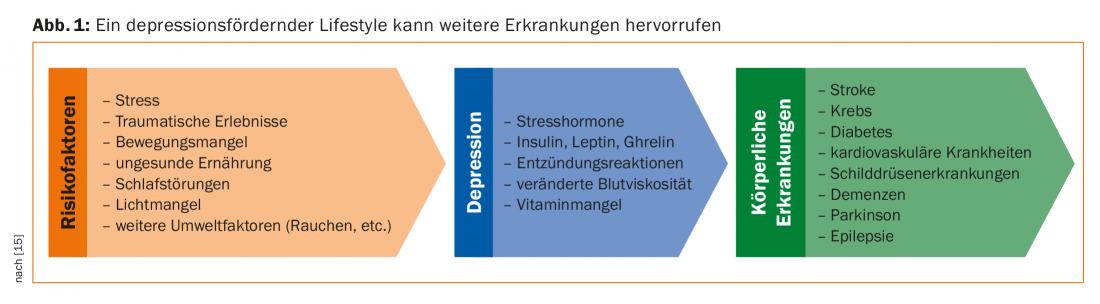
Le groupe de recherche de Lang étudie des approches thérapeutiques complémentaires autres que les ISRS, qui permettent de traiter les personnes dépressives avec peu d’effets secondaires et en restant proches de la vie quotidienne. Et des mesures de soutien sont nécessaires : bien que les soins pharmacologiques et psychothérapeutiques aient fortement augmenté, le nombre de patients dépressifs est en hausse ; la pharmacothérapie et la psychothérapie ne parviennent à réduire que la moitié des symptômes [1,2]. Cela suggère une forte influence des facteurs de risque environnementaux [3]. Des facteurs environnementaux nocifs tels que le stress, des expériences traumatisantes, une faible activité physique, des troubles du sommeil, un manque de lumière et une mauvaise alimentation peuvent conduire à la dépression. Cette maladie multicausale a des implications métaboliques, cardiovasculaires, endocrinologiques et inflammatoires. Ainsi, la dépression – ou un mode de vie favorisant la dépression – est associée à des comorbidités telles que le cancer, le diabète, les maladies cardiovasculaires, les accidents vasculaires cérébraux ou la maladie d’Alzheimer (fig. 1). Le traitement de la dépression entraîne à son tour une amélioration significative de l’issue du diagnostic de comorbidité, environ trois fois plus dans le cas de la maladie de Parkinson [4].
Selon le professeur Lang, l’alimentation occupe une place particulière dans la manipulation thérapeutique des facteurs environnementaux. Les études sur l’influence du microbiome sur la santé sont en plein essor. Depuis le début du millénaire, leur nombre s’est multiplié de manière exponentielle. En ce qui concerne les maladies cardiaques, les accidents vasculaires cérébraux et le diabète de type 2, une étude a conclu que 45% de tous les décès auraient pu être évités grâce à une alimentation appropriée [5]. Des études indiquent également que le microbiome joue un rôle important dans les comportements dépressifs ou anxieux [6].
L’influence mystérieuse des psychobiotiques
“L’intestin grêle influence notre comportement”, constate le professeur Lang, en rappelant que de nombreuses maladies commencent en fait dans l’intestin. Le microbiome pourrait être une percée dans les neurosciences cliniques. Les résultats positifs des greffes de microbiote fécal chez les enfants autistes, par exemple, sont porteurs d’espoir [7].
Le microbiome intestinal est composé de plus de 1014 micro-organismes, qui appartiennent à leur tour à plus de 1000 espèces. Le microbiome est en communication constante avec le cerveau (“axe bien-cerveau”) via les systèmes nerveux autonome et entérique (ENS), les systèmes neuroendocrinien et métabole et le système immunitaire : Environ 90% de toutes les informations circulent du tractus gastro-intestinal vers le cerveau, l’inverse n’étant que de 10%. L’intestin produit d’importants neurotransmetteurs tels que la sérotonine, la dopamine et le GABA, qui ont également un effet sur l’humeur. L’effet exact des “psychobiotiques” fait actuellement l’objet de recherches afin de déterminer où l’on pourrait intervenir sur le plan thérapeutique dans le traitement de la dépression. On sait que le microbiome des patients dépressifs est différent de celui des personnes en bonne santé.
Une bonne alimentation réduit-elle le risque de dépression ?
Plusieurs études d’association indiquent que les caractéristiques malsaines de l’alimentation occidentale ont un impact négatif sur le risque de dépression. La consommation d’aliments raffinés, de boissons sucrées, de produits frits, de charcuterie ou de biscuits a des effets néfastes [8,9]. Une étude de cohorte prospective portant sur 87 600 femmes ménopausées a révélé qu’un indice glycémique élevé et une consommation insuffisante de lactose et de fruits étaient associés à un risque accru de dépression [10]. En revanche, un régime japonais ou méditerranéen, riche en huile d’olive, en poisson, en fruits, en légumes, en noix et en viande non transformée, réduit les risques [8]. Les végétariens rapportent une humeur significativement meilleure par rapport aux omnivores, et ce, de manière intéressante, malgré une consommation réduite d’acides eicosapentaénoïque et docosahexaénoïque [11]. Les résultats d’une étude multicentrique quasi-expérimentale indiquent qu’il existe un lien entre le régime végétalien, le bien-être et la productivité [12]. Le professeur Lang appelle toutefois à la prudence : de nombreuses études sont rétrospectives, de sorte qu’il est difficile d’isoler l’influence réelle de l’alimentation.
En revanche, l’étude SMILES, publiée en 2017, fournit des résultats passionnants. C’est la première fois que les effets d’une intervention nutritionnelle thérapeutique sont étudiés chez des patients souffrant de dépression sévère dans un cadre prospectif randomisé et contrôlé. Comparé au groupe témoin recevant une psychothérapie (parfois combinée à une pharmacothérapie), le groupe traité par thérapie nutritionnelle a obtenu une rémission de 32% (définie comme <10 sur l’échelle MADRS) après trois mois [13].
En principe, la prise en charge nutritionnelle des patients souffrant de dépression s’est avérée très utile. Ainsi, dans une population de patients âgés, un coaching nutritionnel sur deux ans a permis de réduire les symptômes dépressifs et de diminuer le taux de réhospitalisation [14]. Néanmoins, d’autres études cliniques prospectives randomisées sont nécessaires pour examiner la relation mutuelle entre l’alimentation et la dépression ainsi que les possibilités de traitement qui en découlent.
Source : 31e Congrès ECNP, 6-9 octobre 2018, Barcelone (E)
Littérature :
- Casacalenda N, Perry JC, Looper K : Remission in major depressive disorder : a comparison of pharmacotherapy, psychotherapy, and control conditions. Am J Psychiatry 2002 ; 159(8) : 1354-1360.
- Jorm AF, et al : L’augmentation de l’offre de traitement a-t-elle réduit la prévalence des troubles mentaux communs ? Review of the evidence from four countries. World Psychiatry 2017 ; 16(1) : 90-99.
- Marx W, et al : Nutritional psychiatry : the present state of the evidence. Proc Nutr Soc 2017 ; 76(4) : 427-436.
- Shen CC, et al : Risk of Parkinson disease after depression : a nationwide population-based study. Neurology 2013 ; 81(17) : 1538-1544.
- Micha R, et al : Association Between Dietary Factors and Mortality From Heart Disease, Stroke, and Type 2 Diabetes in the United States. JAMA 2017 ; 317(9) : 912-924.
- Lyte M : Microbial Endocrinology in the Microbiome-Gut-Brain Axis : How Bacterial Production and Utilization of Neurochemicals Influence Behavior. PLoS Pathog 2013 ; 9(11) : e1003726.
- Kang D, et al : Microbiota Transfer Therapy alters gut ecosystem and improves gastrointestinal and autism symptoms : an open-label study. Microbiome 2017 ; 5 : 10.
- Ruusunen A, et al : Les habitudes alimentaires sont associées à la prévalence de symptômes dépressifs élevés et au risque de recevoir un diagnostic de dépression à l’hôpital chez les hommes finlandais d’âge moyen ou plus âgés. J Affect Disord 2014 ; 159 : 1-6.
- Jacka FN, et al : Diet quality and mental health problems in adolescents from East London : a prospective study. Soc Psychiatry Psychiatr Epidemiol 2013 ; 48(8) : 1297-1306.
- Gangwisch JE, et al : Un régime à indice glycémique élevé comme facteur de risque de dépression : analyses de la Women’s Health Initiative. Am J Clin Nutr 2015 ; 102 : 454-463.
- Beezhold BL, Johnston CS, Daigle DR : Les régimes végétariens sont associés à des états d’esprit sains : une étude de section transversale chez des adultes adventistes du septième jour. Nutr J 2010 ; 9 : 26.
- Agarwal U, et al : A multicenter randomized controlled trial of a nutrition intervention program in a multiethnic adult population in the corporate setting reduces depression and anxiety and improves quality of life : the GEICO study. Am J Health Promot 2015 ; 29(4) : 245-254.
- Jacka FN, et al : A randomised controlled trial of dietary improvement for adults with major depression (the SMILES trial). BMC Medicine 2017 ; 15 : 23.
- Stahl ST, et al : Coaching in healthy dietary practices in at-risk older adults : a case of indicated depression prevention. Am J Psychiatry 2014 ; 171(5) : 499-505.
- Lang UE, Walter M : Depression in the Context of Medical Disorders : New Pharmacological Pathways Revisited. Neurosignals 2017 ; 25 : 54-73.
InFo NEUROLOGIE & PSYCHIATRIE 2018 ; 16(6) : 48-49