L’emphysème pulmonaire est souvent considéré comme le “stade final” de la BPCO. L’hyperinflation est une composante déterminante de la détresse respiratoire des patients concernés. La réduction du volume pulmonaire est un traitement efficace pour les patients souffrant d’emphysème et d’hyperinflation.
Réduire le volume d’un organe malade semble à première vue peu intuitif, voire imprudent ou dangereux. Cependant, si l’on connaît bien la physiopathologie de l’emphysème pulmonaire, l’idée et l’effet d’une réduction du volume pulmonaire (RVP) sont presque géniaux et constituaient une procédure pionnière il y a encore quelques décennies. Pour comprendre le principe de fonctionnement de la LVR, une brève incursion dans la propédeutique est nécessaire.
L’emphysème pulmonaire est souvent décrit comme le “stade final” ou la “forme extrême” de la broncho-pneumopathie chronique obstructive (BPCO). Au sens strict, la BPCO elle-même est d’abord une maladie inflammatoire chronique des voies respiratoires qui, au fur et à mesure de l’obstruction des voies respiratoires, entraîne une toux chronique (éventuellement productive) et une dyspnée. L’intervention prophylactique et thérapeutique la plus importante est l’arrêt systématique du tabac, car, outre la bronchite chronique, la fumée de tabac entraîne une destruction irréversible des alvéoles avec perte de la force de rappel élastique des poumons. Il en résulte une hyperinflation pulmonaire dynamique et statique qui peut être mesurée par bodyplethysmographie sur la base d’une augmentation du volume résiduel (VR) [1]. L’hyperinflation dans l’emphysème pulmonaire est une composante déterminante de la dyspnée. Cette constatation a conduit, dans les années 1950, aux premiers efforts visant à réduire l’hyperinflation par une RVG, dans le but d’améliorer la dyspnée [2]. Enfin, grâce au National Emphysema Treatment Trial (NETT), le traitement invasif sous forme de RVG fait aujourd’hui partie du traitement établi de l’emphysème, car il permet d’améliorer de manière significative la qualité de vie ainsi que la capacité respiratoire à la première seconde (VEMS) et la distance parcourue en 6 minutes [3]. Chez les candidats appropriés, le VEMS peut être amélioré d’environ 100-600 ml. La distance de marche de 6 minutes, mesure objectivable de la capacité physique, s’améliore d’environ 50 à 100 mètres après une RVL. Certaines études ont même démontré une augmentation de la durée de survie. Aujourd’hui, la RLV chirurgicale et la RLV bronchoscopique avec des valves endobronchiques, des coils ou de la vapeur d’eau font toutes deux partie des recommandations thérapeutiques officielles de la “Global Initiative of Chronic Obstructive Lung Disease” (GOLD) pour l’emphysème avancé [4]. Outre les conditions de base, en partie mentionnées ci-dessus, l’évaluation d’une méthode LVR appropriée doit toutefois répondre à différents critères, selon la méthode utilisée. Le présent article vise à donner au lecteur un aperçu des procédures, des conditions et de l’efficacité d’une RLV.
Principe de fonctionnement de la réduction du volume pulmonaire
L’hyperinflation pulmonaire, elle-même conséquence de la perte de la force de rappel élastique et de l’obstruction bronchique, entraîne un aplatissement et une perte de fonction du diaphragme, le principal muscle respiratoire, qui fournit environ 80% du travail respiratoire chez les personnes en bonne santé. Cela entraîne une défaillance progressive de la pompe des muscles respiratoires. En outre, les parties du poumon qui sont trop dilatées (détruites) compriment de plus en plus les zones moins touchées du poumon, ce qui entraîne une autre composante, à savoir ce que l’on appelle un trouble de la distribution (déséquilibre ventilation-perfusion). Troisièmement, l’hyperinflation lors de l’expiration entraîne une compression des voies respiratoires, ce qui favorise à nouveau l’hyperinflation, comme un cercle vicieux. En supprimant ou en réduisant les L’élimination d’une zone pulmonaire hypertrophiée permet d’obtenir un “effet décompressif” qui s’oppose aux trois mécanismes pathologiques susmentionnés et améliore souvent de manière soudaine et surtout durable la détresse respiratoire du patient.
Condition de base pour une réduction du volume pulmonaire
Lors de l’évaluation d’une RVL, quelle que soit la méthode, il faut d’abord déterminer si un patient est en principe apte à subir une telle procédure. Les critères et les indications/contre-indications utilisés sont essentiellement basés sur les critères d’inclusion et d’exclusion du NETT [3], qui ont été largement repris dans les études suivantes sur les méthodes de RLV bronchoscopiques (valves, coils, vapeur). (Tab.1). Les conditions préalables les plus fondamentales à la RVL sont un traitement de base établi de la BPCO, y compris l’arrêt du tabac, conformément aux recommandations GOLD [4] ainsi qu’une hyperinflation mesurable par bodyplethysmographie (RV >175% de la cible, RV/TLC 0,58). La présence de caractéristiques cliniques (par exemple, thorax en tonneau) ou radiologiques (par exemple, diaphragme aplati sur une radiographie conventionnelle) de l’hyperinflation peut encore renforcer la décision d’une RVG [5]. En outre, une cause cardiaque (ou autre) pertinente de la dyspnée doit être exclue par des investigations appropriées et traitée en amont du RVG. Le patient ne doit être ni trop bon (par ex. VEMS >50% de la cible) ni trop mauvais (par ex. VEMS <15% de la cible) avant un RLV. Dans le premier cas, le patient ne bénéficierait probablement pas de manière significative d’une RVG, tandis que dans le second cas, il faudrait s’attendre à un risque accru de morbidité et de mortalité péri-interventionnelles/périopératoires. Toutefois, il convient de souligner clairement que certaines de ces contre-indications traditionnelles du tableau 1 ont été remises en question ces dernières années et ne constituent plus une ligne de démarcation claire. Cependant, les écarts par rapport aux contre-indications classiques doivent impérativement être confiés à des spécialistes ayant une expérience pertinente de la LVR.
Réduction chirurgicale du volume pulmonaire
La réduction chirurgicale du volume pulmonaire (LVRS) est généralement réalisée par thoracoscopie (chirurgie par trou de serrure). Pour cela, les patients sont hospitalisés en moyenne 10 à 12 jours. Avec une sélection adéquate des patients, une amélioration significative de la qualité de vie, des performances physiques et de la fonction pulmonaire peut être obtenue [6,7]. De plus, il a été démontré que le risque de futures exacerbations de BPCO diminue en postopératoire [8]. Ces effets positifs peuvent durer jusqu’à cinq ans ou plus après l’opération [6]. Une fois que les valeurs de la fonction pulmonaire et les symptômes sont revenus au niveau préopératoire, une nouvelle LVRS ou, plus récemment, une LVR par bronchoscopie peut être évaluée dans des cas sélectionnés, car cela permet d’obtenir une amélioration qui dure au moins un an [9]. Une maladie coronarienne pertinente doit être exclue en préopératoire (a.e. par une scintigraphie de perfusion myocardique). La découverte fortuite d’un foyer rond suspect de carcinome n’est pas une contre-indication à la réduction chirurgicale du volume pulmonaire. Si la lésion suspecte se situe dans une zone cible emphysémateuse, la résection anatomique peut même permettre d’obtenir un concept curatif [10]. Alors que l’on doit s’attendre à des pertes de fonction pulmonaire dans d’autres opérations du cancer pulmonaire, cette méthode (“résection dans le concept LVRS”) permet même une amélioration. Les complications après LVRS surviennent avec une fréquence d’environ 30% dans les 30 jours. Les complications les plus fréquentes sont les fistules aériennes prolongées. La mortalité à 90 jours publiée après LVRS est de 5,5% [11]; toutefois, selon notre propre expérience, ce chiffre est nettement inférieur et se situe autour de 1%.
Réduction du volume pulmonaire par bronchoscopie avec valves endobronchiques
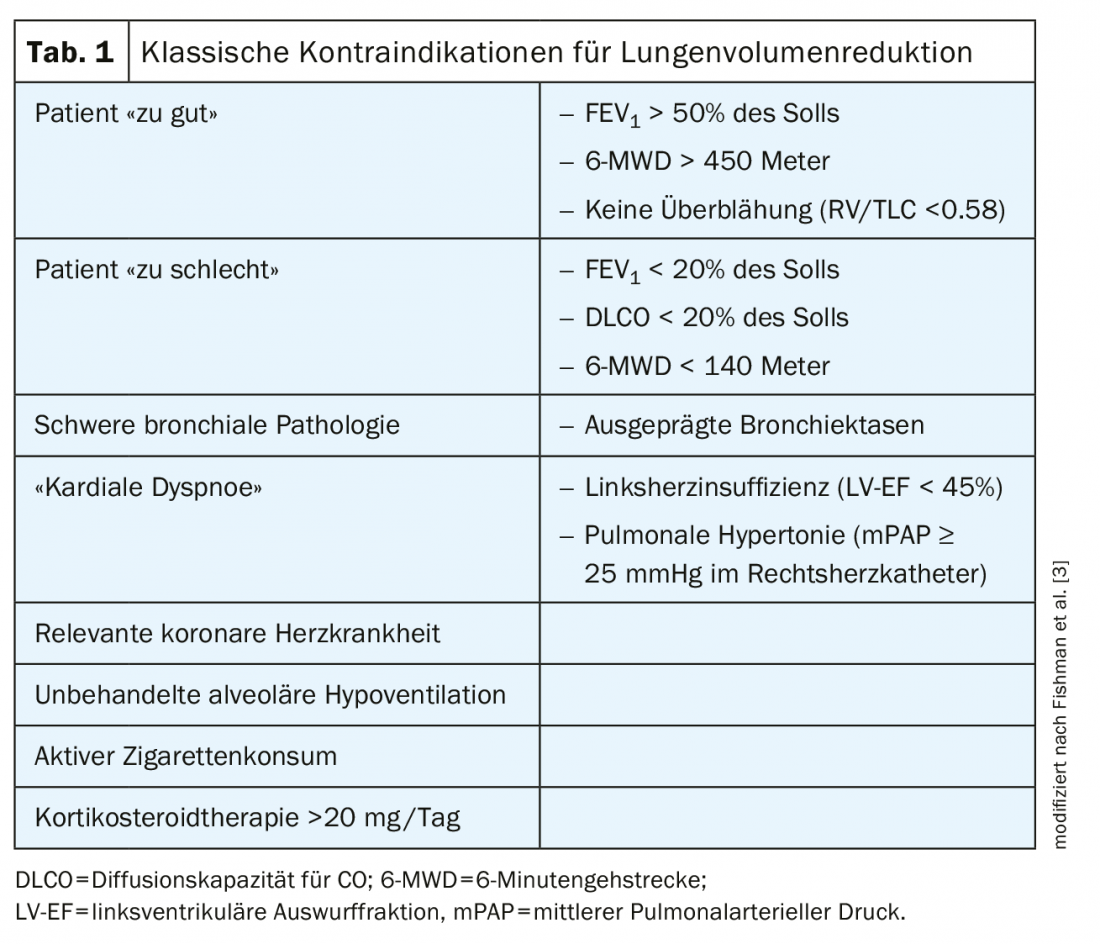
Dans la RVL bronchoscopique avec valves endobronchiques (VEB), la “déflation” est créée par une atélectasie artificielle dans le lobe pulmonaire traité par les valves (Fig. 1), les valves permettant uniquement un flux d’air unidirectionnel, à savoir lors de l’expiration. Le flux d’air inspiratoire ne peut plus retourner dans le lobe pulmonaire en raison des valves, ce qui entraîne sa “désaération”. L’effet positif en termes de dyspnée, de capacité physique et de qualité de vie a été démontré dans six études randomisées [12–18] et est comparable à la LVRS. Les principaux avantages du traitement de l’EBV sont le caractère peu invasif de la procédure et la réversibilité, car les valves peuvent généralement être retirées sans problème par bronchoscopie si cela s’avère nécessaire ou souhaitable au cours du traitement. Les patients sont généralement hospitalisés pendant 5 à 6 jours pour l’implantation de la valve. L’effet indésirable le plus fréquent du traitement est le pneumothorax, qui peut survenir dans environ 20 à 30% des cas (généralement dans les 24 heures suivant l’intervention).
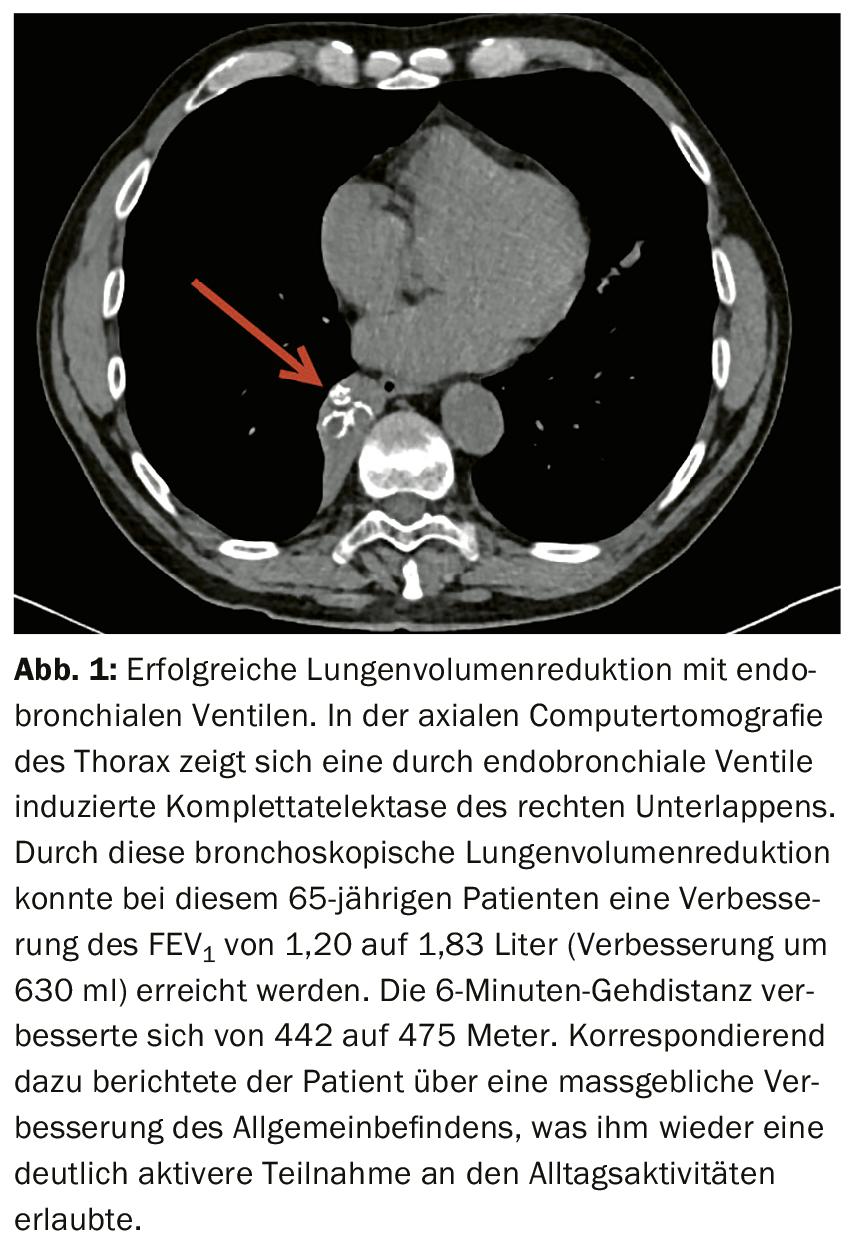
La condition décisive pour un traitement réussi de l’EBV, respectivement pour l’apparition d’une atélectasie, est l’absence de ventilation collatérale entre le lobe pulmonaire traité et le lobe pulmonaire adjacent [19], les connexions bronchiolo-alvéolaires (Lambert) et interbronchiolaires (Martin) jouant probablement le rôle de canaux collatéraux [20]. La présence d’une ventilation collatérale peut être mesurée à l’aide d’instruments spéciaux (“Chartis”) pendant la bronchoscopie ou estimée à l’aide d’une analyse tomodensitométrique des fissures interlobaires (“StratX”). Si, sur la base des deux examens, il faut supposer une ventilation collatérale dans le lobe cible, un traitement par valves n’est pas envisageable. Dans ce cas, une LVR chirurgicale ou une autre procédure bronchoscopique doit être choisie. Cependant, il est tout à fait logique de toujours évaluer en premier lieu une RVL bronchoscopique avec EBV pour deux raisons. D’une part, le traitement par valve présente un niveau de preuve extrêmement robuste avec sept études randomisées qui ont montré son efficacité et sa sécurité [12–18]. D’autre part, il s’agit d’une procédure potentiellement réversible. Il n’existe pas à ce jour de comparaison directe entre les différentes procédures LVR.
Réduction du volume pulmonaire par bronchoscopie avec coils
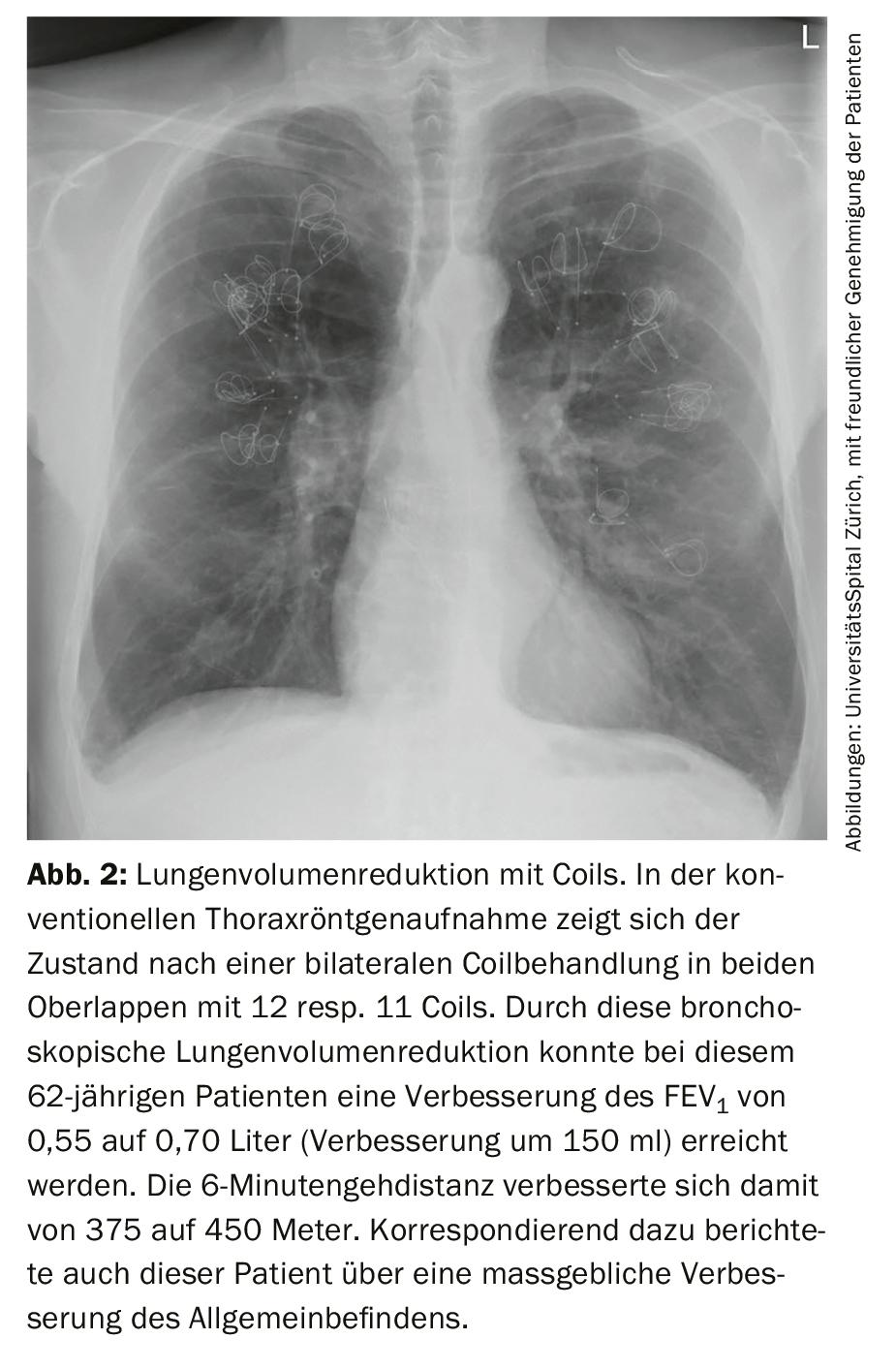
Les coils sont des spirales ou des ressorts en fil métallique très élastiques en nitinol (alliage de nickel et de titane), qui sont introduits par bronchoscopie dans un ou deux lobes pulmonaires (fig. 2). Le traitement se fait généralement en deux séances. On utilise 10 à 14 coils par lobe pulmonaire. Le mécanisme d’action exact des bobines n’est pas connu. On pense que les coils compriment les poumons tout en soutenant les forces de rappel élastique qui ont été largement détruites dans l’emphysème. L’amélioration de la dyspnée et de la qualité de vie qui en résulte a été démontrée dans trois études randomisées [21–23]. Cette procédure présente également un très bon profil de sécurité, une légère hémoptysie temporaire peut parfois survenir. Le traitement des bobines est indépendant de la ventilation collatérale. Les contre-indications importantes sont une allergie sévère au nickel et une anticoagulation orale ou une double antiagrégation plaquettaire déjà établie. La durée d’hospitalisation pour un traitement par bobine est de 3 à 5 jours.
Réduction du volume pulmonaire par bronchoscopie avec de la vapeur d’eau ou de la mousse polymère
La vapeur d’eau ou la mousse polymère (AeriSeal®), introduite dans le poumon malade à l’aide d’un bronchoscope flexible, provoque une inflammation induite thermiquement ou chimiquement dans les segments pulmonaires traités. Après quelques semaines, une cicatrisation localisée apparaît dans cette zone, ce qui entraîne une rétraction et donc une LVR. L’efficacité de chacune des deux procédures a été démontrée dans une étude randomisée [24,25]. L’effet indésirable le plus fréquent après ces deux procédures est une réaction inflammatoire (systémique) excessive accompagnée de fièvre, qui doit être traitée avec de la cortisone et des antibiotiques macrolides. L’AeriSeal®, qui est utilisé pour la LVR chimique, n’était plus disponible jusqu’à récemment en raison de problèmes de financement. Il a depuis été racheté par une autre société et peut à nouveau être utilisé dans quelques centres dans le cadre d’une étude de registre. Les deux procédures sont indépendantes de la ventilation collatérale.
Sélection de la meilleure procédure individuelle de réduction du volume pulmonaire et rôle du prestataire de soins primaires
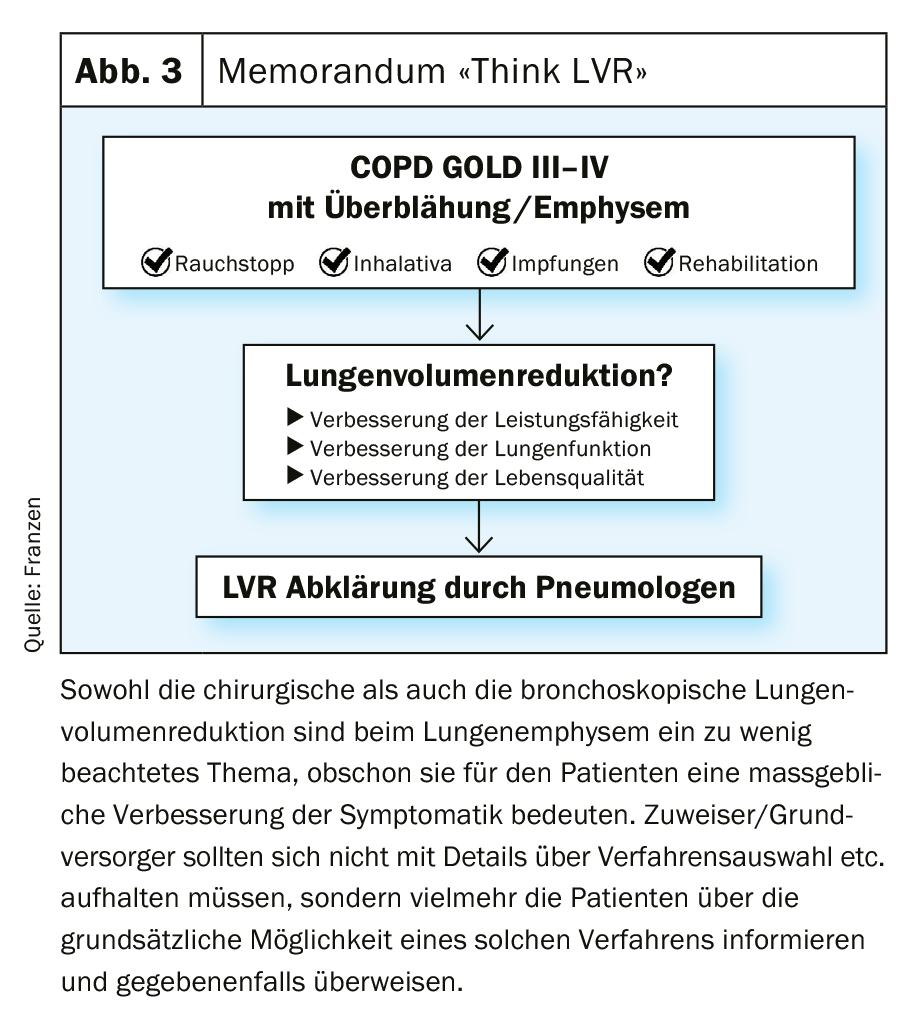
L’expertise/infrastructure locale et le souhait individuel du patient devraient certainement être pris en compte lors du choix de la procédure LVR appropriée. Enfin, compte tenu de ces circonstances et des outils de diagnostic, chaque cas devrait être discuté lors d’une réunion interdisciplinaire [26]. Il est toutefois essentiel pour les patients que les candidats potentiels à la LVR soient adressés à un centre d’excellence approprié. En ce sens, la figure 3 se veut une aide facile à utiliser et un mémorandum pour compléter efficacement le traitement de l’emphysème, sans embrouiller le médecin référent/soignant de base avec des détails sur les procédures spécifiques et la sélection des patients.
Messages Take-Home
- L’hyperinflation (augmentation du volume résiduel) est généralement une composante déterminante de la dyspnée chez les patients atteints d’emphysème pulmonaire.
- La réduction du volume pulmonaire est un traitement très efficace de la dyspnée chez les patients souffrant d’emphysème et d’hyperinflation.
- Pour une réduction du volume pulmonaire, il existe différentes procédures bronchoscopiques ainsi qu’une opération chirurgicale. Toutes les procédures présentent un bon profil de sécurité. Le choix de la procédure la plus adaptée à chaque individu dépend principalement de divers critères cliniques, radiologiques et anatomiques.
- Au plus tard à partir de la BPCO GOLD III, les patients concernés devraient être suivis par un pneumologue afin d’évaluer une réduction du volume pulmonaire.
Littérature :
- Kemp SV, Polkey MI, Shah PL : The epidemiology, etiology, clinical features, and natural history of emphysema. Thorac Surg Clin 2009 ; 19 : 149-158.
- Brantigan OC, Mueller E : Traitement chirurgical de l’emphysème pulmonaire. Am Surg 1957 ; 23:789-804.
- Fishman A, Martinez F, Naunheim K, et al : A randomized trial comparing lung-volume-reduction surgery with medical therapy for severe emphysema. N Engl J Med 2003 ; 348 : 2059-2073.
- Stratégie mondiale de diagnostic M, et de prévention de la bronchopneumopathie chronique obstructive, Initiative mondiale pour la bronchopneumopathie chronique obstructive (GOLD) : https://goldcopd.org 2019
- Straub G, Caviezel C, Frauenfelder T, et al : Successful lung volume reduction surgery in combined pulmonary emphysema and fibrosis without body-plethysmographic hyperinflation-a case report. J Thorac Dis 2018 ; 10 : p. 2830-2834.
- Tutic M, Lardinois D, Imfeld S, et al : La chirurgie de réduction de volume pulmonaire comme procédure alternative ou de pontage à la transplantation pulmonaire. Ann Thorac Surg 2006 ; 82 : 208-213 ; discussion 213.
- Hamacher J, Buchi S, Georgescu CL, et al : Improved quality of life after lung volume reduction surgery. Eur Respir J 2002 ; 19 : 54-60.
- Washko GR, Fan VS, Ramsey SD, et al : L’effet de la chirurgie de réduction du volume pulmonaire sur les exacerbations de la bronchopneumopathie chronique obstructive. Am J Respir Crit Care Med 2008 ; 177 : 164-169.
- England DM, Hochholzer L, McCarthy MJ : Tumeurs fibrotiques bénignes et malignes localisées de la plèvre. A clinicopathologic review of 223 cas. Am J Surg Pathol 1989 ; 13 : 640-658.
- Choong CK, Mahesh B, Patterson GA, et al : Résection concomitante du cancer du poumon et chirurgie de réduction du volume pulmonaire. Thorac Surg Clin 2009 ; 19 : 209-216.
- Naunheim KS, Wood DE, Krasna MJ, et al : Predictors of operating mortality and cardiopulmonary morbidity in the National Emphysema Treatment Trial. J Thorac Cardiovasc Surg 2006 ; 131 : 43-53.
- Sciurba FC, Ernst A, Herth FJ, et al : A randomized study of endobronchial valves for advanced emphysema. N Engl J Med 2010 ; 363 : 1233-1244.
- Herth FJ, Noppen M, Valipour A, et al : Efficacy predictors of lung volume reduction with Zephyr valves in a European cohort. Eur Respir J 2012 ; 39 : 1334-1342.
- Davey C, Zoumot Z, Jordan S, et al. : Bronchoscopic lung volume reduction with endobronchial valves for patients with heterogeneous emphysema and intact interlobar fissures (The BeLieVeR-HIFi trial) : study design and rationale. Thorax 2014
- Klooster K, Ten Hacken NH, Hartman JE, et al : Endobronchial Valves for Emphysema without Interlobar Collateral Ventilation. N Engl J Med 2015 ; 373 : 2325-2335.
- Valipour A, Slebos DJ, Herth F, et al : Endobronchial Valve Therapy in Patients with Homogeneous Emphysema. Résultats de l’étude IMPACT. Am J Respir Crit Care Med 2016 ; 194 : 1073-1082.
- Kemp SV, Slebos DJ, Kirk A, et al : A Multicenter Randomized Controlled Trial of Zephyr Endobronchial Valve Treatment in Heterogeneous Emphysema (TRANSFORM). Am J Respir Crit Care Med 2017 ; 196 : 1535-1543.
- Criner GJ, Sue R, Wright S, et al : A Multicenter Randomized Controlled Trial of Zephyr Endobronchial Valve Treatment in Heterogeneous Emphysema (LIBERATE). Am J Respir Crit Care Med 2018 ; 198 : 1151-1164.
- Herth FJ, Eberhardt R, Gompelmann D, et al : Radiological and clinical outcomes of using Chartis to plan endobronchial valve treatment. Eur Respir J 2013 ; 41 : 302-308.
- Gompelmann D, Eberhardt R, Herth FJ : Ventilation collatérale. Respiration 2013 ; 85 : 515-520.
- Sciurba FC, Criner GJ, Strange C, et al : Effect of Endobronchial Coils vs Usual Care on Exercise Tolerance in Patients With Severe Emphysema : The RENEW Randomized Clinical Trial. Jama 2016 ; 315 : 2178-2189.
- Shah PL, Zoumot Z, Singh S, et al : Les coils endobronchiques pour le traitement de l’emphysème sévère avec hyperinflation (RESET) : un essai contrôlé randomisé. Lancet Respir Med 2013 ; 1 : 233-240.
- Deslee G, Klooster K, Hetzel M, et al : Lung volume reduction coil treatment for patients with severe emphysema : a European multicentre trial. Thorax 2014 ; 69 : 980-986.
- Shah PL, Gompelmann D, Valipour A, et al : Thermal vapour ablation to reduce segmental volume in patients with severe emphysema : STEP-UP 12 month results. Lancet Respir Med 2016 ; 4 : e44-e45.
- Come CE, Kramer MR, Dransfield MT, et al : A randomised trial of lung sealant versus medical therapy for advanced emphysema. Eur Respir J 2015 ; 46 : 651-662.
- Oey I, Waller D : Le rôle de la réunion de l’équipe multidisciplinaire d’emphysème dans la fourniture d’une réduction de volume pulmonaire. J Thorac Dis 2018 ; 10 : p. 2824-2829.
InFo PNEUMOLOGIE & ALLERGOLOGIE 2019 ; 1(1) : 6-9