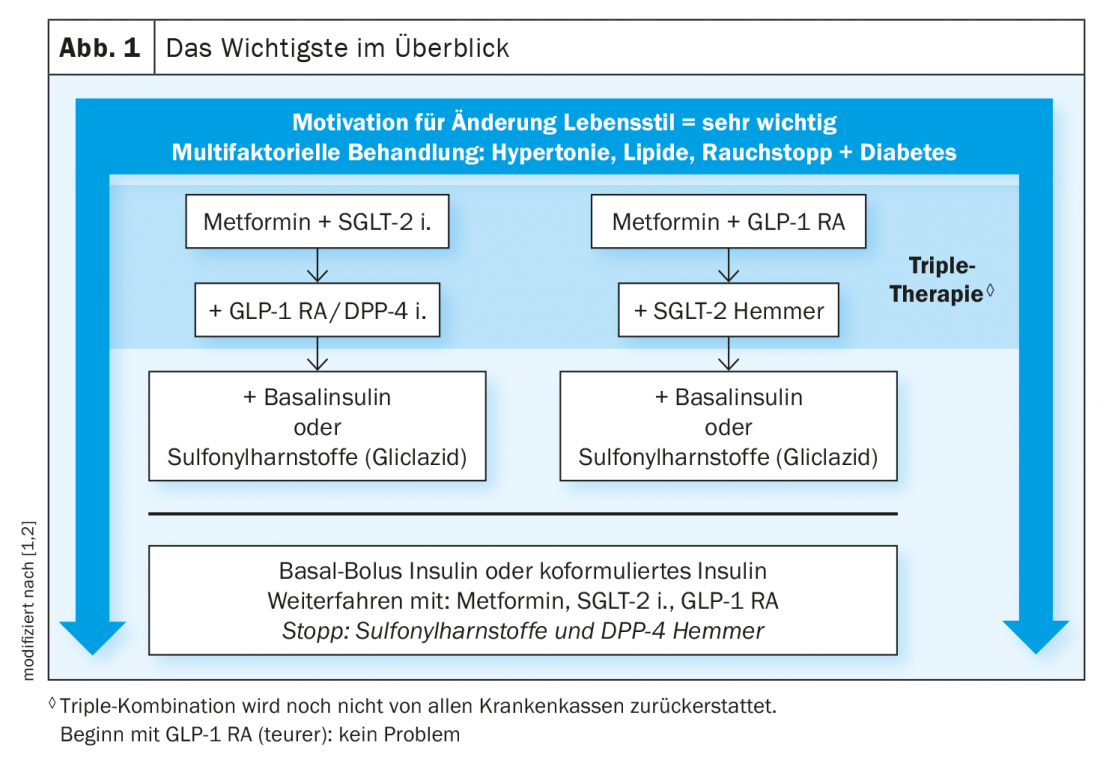
Pour protéger le cœur et les reins, il est de plus en plus conseillé d’associer initialement la metformine à un inhibiteur du SGLT-2 ou à un agoniste du récepteur du GLP-1. En revanche, les sulfonylurées et les inhibiteurs de la DPP-4 ont perdu de leur importance. Cependant, actuellement en Suisse, tous les patients qui pourraient bénéficier des avantages des nouveaux groupes de médicaments ne les reçoivent pas réellement. Les experts estiment qu’il y a un retard à rattraper dans ce domaine, et ce pour de bonnes raisons.
Les recommandations actuelles de la Société suisse d’endocrinologie et de diabétologie (SSED) pour le traitement du diabète sucré de type 2 constituent une bonne base pour le médecin de famille afin de choisir la meilleure stratégie de traitement possible avec le patient, explique le professeur Roger Lehmann, médecin chef de la clinique d’endocrinologie, de diabétologie et de nutrition clinique de l’Hôpital universitaire de Zurich. [1,2]. Dans le cadre d’un traitement moderne du diabète, le contrôle glycémique est certes un objectif thérapeutique important, mais on vise également une réduction du risque multifactoriel au-delà de cet objectif (encadré, figure 1). Les critères les plus importants pour la décision thérapeutique peuvent être clarifiés à l’aide des quatre questions suivantes :
- Le patient a-t-il besoin d’insuline ? C’est le cas d’environ 25% des diabétiques de type 2. Dans ces cas, on peut commencer par de l’insuline basale ou de l’insuline coformulée.
- Le DFGe est-il inférieur à 60 ml/min ? C’est également le cas pour environ un quart des patients. Dans ce cas, la recommandation est de prescrire le SGLT-2-i ou le GLP-1-RA.
- Le patient souffre-t-il d’une maladie cardiovasculaire ? C’est le cas pour un quart à un tiers d’entre eux. Dans ces cas également, le SGLT-2-i ou le GLP-1-RA doivent être utilisés.
- Présence d’une insuffisance cardiaque ? C’est le cas d’environ 10 à 25% des diabétiques de type 2. Ici, pour toutes les formes d’insuffisance cardiaque, les SGLT-2-i devraient être prescrits.
Certes, le traitement de première ligne reste la metformine si le débit de filtration glomérulaire (DFGe) est supérieur à 30 ml/min, mais dans de nombreux cas, une combinaison avec un SGLT-2-i et/ou un GLP-1-RA est utile. En cas de manque d’efficacité, une triple association metformine plus SGLT-2-i plus GLP-1-RA doit être prescrite, conseille le conférencier. Si cela ne suffit pas, l’insuline est indiquée.
Combinaison précoce avec SGLT-2-i et/ou GLP-1-RA recommandée
Contrairement à la metformine, les grandes études cardiovasculaires ont montré que SGLT-2-i et GLP-1-RA présentaient un bénéfice supplémentaire en termes de MACE à 3 points et de prévention de l’insuffisance cardiaque, ainsi qu’un effet positif sur le maintien du DFGe. Le professeur Lehmann estime que les diabétiques de type 2 souffrant d’une maladie rénale chronique devraient tous recevoir le SGLT-2-i ou le GLP-1-RA, mais qu’ils ne sont actuellement prescrits qu’à environ la moitié des patients concernés. La recommandation officielle selon laquelle le traitement par SGLT-i peut être maintenu jusqu’à ce que la dialyse soit nécessaire n’a été formulée jusqu’à présent que pour la canagliflozine, mais selon les données actuelles, elle devrait en fait s’appliquer également à l’empagliflozine, à la dapagliflozine et à l’ertugliflozine. “Il faudra encore un certain temps avant que les recommandations officielles n’arrivent”, explique le conférencier [1].
En ce qui concerne le risque cardiovasculaire, il est important de ne pas se limiter à une période de dix ans, mais de considérer l’ensemble de la vie. Le risque cumulatif correspondant d’une HbA1c mal contrôlée pendant de nombreuses années est considérable.

Prendre en compte les caractéristiques individuelles des patients
Le traitement multifactoriel du diabète implique également le traitement d’autres facteurs de risque importants, notamment l’hypertension, le tabagisme et la dyslipidémie. Chez les diabétiques de type 2 de plus de 50 ans, une réduction du LDL de 1 mmol, une réduction du risque cardiovasculaire de 50 à 55%, explique l’orateur. Chez les patients obèses et en général lorsqu’une perte de poids est souhaitable, ainsi que chez les patients plus jeunes ayant une longue espérance de vie, les GLP-1-RA sont plus appropriés comme association initiale à la metformine. De nombreuses études ont montré que les GLP-1-RA réduisent l’inflammation caractéristique du diabète de type 2, tant au niveau cardiaque qu’au niveau vasculaire [3]. Ils sont certainement préférables aux inhibiteurs de la DPP-4″, ajoute le conférencier. Le principal mécanisme d’action des GLP-1-RA est l’augmentation de l’insuline et la diminution du glucagon, ainsi que la réduction de l’appétit. Selon les données actuelles, les SGLT-2-i présentent un léger avantage par rapport aux GLP-1-RA en cas de DFGe réduit [1]. (tableau 1). D’autres caractéristiques des patients plus favorables au SGLT-2-i sont : une suspicion d’insuffisance cardiaque et un âge avancé. Pour les patients qui ne tolèrent pas le GLP-1-RA, il est possible de passer au SGLT-2-i si l’IMC est inférieur à 28. Le professeur Lehmann décrit les mécanismes d’action de SGLT-2-i de la manière suivante : “Le glucose est filtré dans les reins et 90% de la réabsorption passe par SGLT-2 – si on l’inhibe, une partie importante du glucose est éliminée dans les urines” [1]. Plus la fonction rénale est basse, moins le sucre est excrété et plus la réduction de l’HbA1c est faible. “Mais l’effet néphroprotecteur demeure”, souligne le conférencier [1]. Les infections mycosiques génitales constituent le principal effet secondaire du SGLT-2-i, car l’excrétion de glucose dans l’urine offre des conditions de croissance optimales pour le Candida.

Réticence à utiliser les sulfonylurées et les inhibiteurs de la DPP-4
Les sulfonylurées, autrefois également utilisées en Suisse, ont perdu de leur importance dans notre pays. Le professeur Lehmann explique que cela est principalement dû à la prise de poids et au risque accru d’hypoglycémie mis en évidence par les études. Les sous-types de diabète MODY 1, MODY 3 et le diabète néonatal répondent très bien aux sulfonylurées et on peut donc envisager cette option thérapeutique pour les patients concernés, relativise l’orateur. Il est important de noter que les sulfonylurées ne doivent jamais être administrées en association avec l’insuline, car cela multiplie par 40 le risque d’hypoglycémie. Les inhibiteurs de la DPP-4 ont également perdu de leur importance. Ceci principalement en raison de l’absence de bénéfice cardiovasculaire supplémentaire dans les études de point final correspondantes (CARMELINA, TECOS, SAVOR-TIMI) [1,5–7]. Il y a plusieurs raisons pour lesquelles les inhibiteurs de la DPP-4 sont largement utilisés : d’une part, ils réduisent l’HbA1c de manière fiable, d’autre part, ils sont faciles à prescrire et n’entraînent pas d’hypoglycémie ni de prise de poids. Cependant, comme les inhibiteurs de la DPP-4 n’ont pas montré d’effets sur les événements cardiovasculaires, ils ne sont considérés aujourd’hui que comme un deuxième choix après la metformine, explique le conférencier. En effet, “tous les patients atteints de diabète de type 2 présentent un risque élevé ou très élevé”, explique le professeur Lehmann.
Quels sont les autres points à prendre en compte ? Selon les “Sick Day Rules” de la SSED, la prise de metformine et de SGLT-2-i doit être temporairement interrompue en cas d’apparition des symptômes suivants : vomissements, diarrhée, hospitalisation, opération (y compris par exemple avant une coloscopie). Le risque d’acidocétose avec le SGLT-2-i et d’acidose lactique avec la metformine est à l’origine de cette situation, selon le conférencier [1,4].
Congrès : FomF Médecine interne générale Update Refresher
Littérature :
- “Dr. med. Roger Lehmann, Forum pour la formation médicale continue, Update Refresher, 19.05.2022
- Lehmann R, et al. : Recommandations de la Société suisse d’endocrinologie et de diabétologie (SSED/SSED) pour le traitement du diabète sucré de type 2, 2020 ; www.sgedssed.ch/diabetologie/sged-empfehlungen-diabetologie, (dernière consultation 30.06.2022)
- Drucker DJ : The Cardiovascular Biology of Glucagon-like Peptide-1. Cell Metab 2016 ; 12 ; 24 : 15-30.
- SGED : Sick day rules, www.sgedssed.ch/diabetologie/sick-day-rules-card, (dernière consultation 30.06.2022)
- Rosenstock J, et al ; Investigateurs CARMELINA. Effet de la linagliptine vs placebo sur les événements cardiovasculaires majeurs chez les adultes atteints de diabète de type 2 et présentant un risque cardiovasculaire et rénal élevé : l’essai clinique randomisé CARMELINA. JAMA 2019 ; 321(1) : 69-79.
- Green JB, et al ; TECOS Study Group. Effet de la sitagliptine sur les résultats cardiovasculaires dans le diabète de type 2. N Engl J Med 2015 ; 373(3) : 232-242.
- Scirica BM, et al ; SAVOR-TIMI 53 Steering Committee and Investigators. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus. N Engl J Med 2013 ; 369(14) : 1317-1326.
- Schneider L, Lehmann R : Aide à la décision pour un traitement personnalisé du diabète sucré de type 2. “Guide suisse du diabète”. Swiss Med Forum 2021 ; 21(1516) : 251-256.
PRATIQUE DU MÉDECIN DE FAMILLE 2022 ; 17(7) : 20-21