Sulla base del calo dei casi, le autorità sanitarie hanno allentato le misure di “blocco”. Ciò solleva domande sulla misura in cui le misure di protezione sono necessarie e su come la situazione si svilupperà nei prossimi mesi. Esperti dei settori dell’infettivologia, della virologia e dell’epidemologia valutano la situazione attuale e danno consigli.
La protezione nel settore sanitario e tra la popolazione è centrale. “È l’unica cosa che possiamo usare attualmente contro il SARS-CoV-2 con un’efficacia documentata”, spiega il Prof. Andreas Widmer, MD, vice direttore del Centro SARS. Capo del Dipartimento di Malattie Infettive e Igiene Ospedaliera dell’Ospedale Universitario di Basilea e Presidente del Centro Nazionale per la Prevenzione delle Infezioni [1]. Questo include maschere, disinfezione delle mani e guanti. Purtroppo, circa il 50% delle infezioni avviene prima dell’insorgere della malattia, il che significa che queste misure devono essere utilizzate costantemente quando le persone si sentono in salute, per ottenere il massimo effetto.
Le maschere protettive sono più importanti che mai
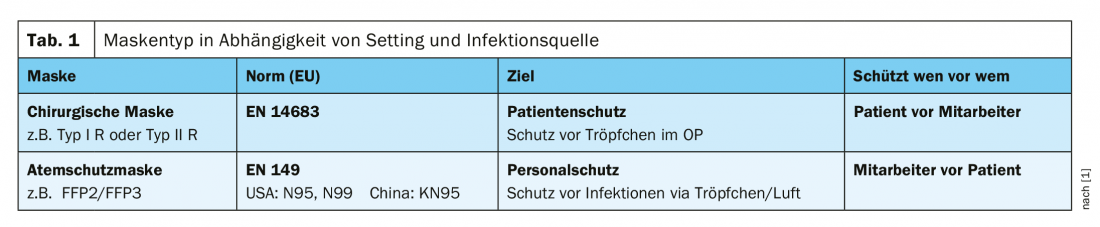
Esistono diversi tipi di maschere, quelle certificate di qualità in Europa sono le maschere chirurgiche e le maschere FFP2/3 (Tab. 1) . L’UFSP raccomanda l’uso della maschera chirurgica (tipo I R, tipo II R) per gli operatori sanitari e altri lavoratori. nel settore dei servizi, se non è possibile mantenere una distanza minima di due metri e per le persone con sintomi di un’infezione respiratoria acuta che devono uscire di casa (ad esempio, per una visita medica) [2]. L’uso di un Maschera FFP2/FFP3 secondo l’UFSP, è particolarmente utile per gli operatori (sanitari) direttamente esposti in attività ad alto rischio di formazione di aerosol e in caso di contatto con pazienti con un sospetto fondato o confermato di COVID-19. Si raccomanda di indossare la maschera FFP2 per un massimo di 30 minuti oltre la misura che genera aerosol e finché la persona malata si trova nella stanza. Le maschere FFP2 possono essere indossate da un dipendente per un intero turno di lavoro [2]. Un esempio di utilizzo di una maschera di Tipo I R o di Tipo II R è la situazione in cui un chirurgo desidera proteggere un paziente durante un intervento chirurgico. “Il tipo I filtra lo Staphylococcus aureus al 95%, il tipo II al 98%”. “R” sta per “resistente ai fluidi”, il che significa che se si verifica uno schizzo in sala operatoria, questa maschera lo protegge. Le maschere con cui gli operatori sanitari possono proteggersi sono i modelli FFP2 e FFP3. Esistono standard internazionali sia per le maschere chirurgiche che per i respiratori. Le maschere FFP2 e FFP3 sono caratterizzate da una buona tenuta sul viso – il criterio dello standard europeo (EN149-2001) prevede che ≤8% dell’aria possa fuoriuscire lateralmente [1]. Le mascherine chirurgiche servono quindi principalmente per la protezione del paziente. Anche il Tipo I R o il Tipo II R offrono una certa protezione contro la trasmissione delle gocce. In uno studio del National Health Services, è stato dimostrato che le mascherine chirurgiche comportano una riduzione di 6 volte dell’esposizione, mentre le mascherine FFP2/3 sono significativamente superiori, con una riduzione di 100 volte [3]. Uno studio statunitense pubblicato nel 2019 ha dimostrato che una maschera igienica, cioè una maschera chirurgica di tipo II secondo la legge sulle pandemie dell’UFSP, fornisce una protezione migliore di quella ipotizzata [4]. La protezione offerta dalle maschere in tessuto è stata studiata dall’OMS in un’analisi secondaria. La conclusione è che la qualità varia molto, ma tra i diversi modelli ci sono quelli che offrono una protezione abbastanza buona. I parametri del test includevano la capacità di filtrazione, la permeabilità in termini di dimensioni delle particelle, il materiale e gli effetti della pulizia/lavaggio delle maschere. “Si tratta di una misura di emergenza, ma è meglio di niente”, spiega il Prof. Widmer. Il Centro per il Controllo delle Malattie (CDC) ha persino pubblicato delle istruzioni di cucito per le maschere in tessuto, vista la scarsa disponibilità di maschere chirurgiche [1].
Le misure igieniche sono il massimo e il massimo.
Quando si disinfettano le mani, è importante utilizzare la tecnica a 3 fasi dell’OMS (10 secondi per ogni fase): Applichi due gocce di disinfettante (circa 3 ml) sui palmi e sui dorsi delle mani, 2. Sfregamento rotazionale della punta delle dita nel palmo della mano alternativa, 3. strofini entrambi i pollici in modo rotatorio con l’altra mano. Questa tecnica è stata valutata in alcuni studi e si è dimostrata vincente [5,6]. Deve anche prestare attenzione a determinati criteri per i guanti (“Livello di qualità accettato” <4). Tuttavia, il relatore è scettico sull’effetto protettivo dei guanti, poiché è stato dimostrato che può portare alla negligenza nella disinfezione delle mani. La sua raccomandazione è di usare i guanti solo in caso di contatto con pazienti confermati da COVID-19 (successiva disinfezione delle mani) o in caso di possibile contatto con fluidi corporei.
Letteratura:
- Widmer A: COVID19: Protezione nell’assistenza sanitaria e nella popolazione. Prof. Dr. med. Andreas Widmer, Deputato. Capo del Dipartimento di Malattie Infettive e Igiene Ospedaliera dell’Ospedale Universitario di Basilea e Presidente del Centro Nazionale per la Prevenzione delle Infezioni. Presentazione diapositiva, digitalMedArt, 8 maggio 2020.
- Nuovo coronavirus: concetti e misure di protezione, maschere protettive, www.bag.admin.ch/bag/de/home/krankheiten/ausbrueche-epidemien-pandemien
- Laboratorio Salute e Sicurezza: Valutazione della protezione offerta dalle maschere chirurgiche contro i bioaerosol dell’influenza. Protezione lorda delle mascherine chirurgiche rispetto ai respiratori a facciale filtrante, Rapporto di ricerca 619, 2008, www.hse.gov.uk/research/rrpdf/rr619.pdf
- Radonovich LJ, et al: Esiti di malattie respiratorie tra il personale sanitario del gruppo N95 Respiratorio rispetto al gruppo Maschera Medica. JAMA 2019, 322(9): 824-833.
- Tschudin-Sutter S, Widmer AF: Clin Microbiol Infect 2017; 23(6): 409.e1-409.e4
- Tschudin-Sutter S, Widmer AF: Clin Infect Dis 2019; 69(4): 614-660.
Misure igieniche: Gli esperti forniscono informazioni su questioni importanti
In quali situazioni della vita quotidiana è utile indossare una maschera in pubblico? Se è in contatto con qualcuno per più di 15 minuti e non può rispettare la regola dei 2 metri. Questo può essere inevitabile durante un lungo viaggio in treno, ad esempio. All’Ospedale Universitario di Basilea, le mascherine sono generalmente obbligatorie ed è stato dimostrato che questo può prevenire la trasmissione tra il personale, spiega il Prof. Widmer. Dovrebbe assolutamente indossare una maschera sui trasporti pubblici.
Per quanto tempo si può indossare una maschera? L’industria dice che la maschera dovrebbe essere cambiata ogni due ore, ovvero la durata media di un’operazione. Tuttavia, è stato dimostrato che è sicuramente possibile indossarle più a lungo, soprattutto data la scarsa disponibilità di maschere. In tutta la Svizzera, è stato stabilito che si può indossare la stessa maschera per un massimo di 8 ore, a meno che non ci siano danni meccanici o infiltrazioni di umidità. In questi casi, bisogna usare il buon senso. Mentre cambiare la maschera troppo spesso potrebbe portare a un aggravamento della pur non più scarsa disponibilità delle maschere.
Le maschere possono essere rilavorate? Questo è possibile; la FDA ha sviluppato diverse procedure, ma la loro attuazione richiede molto tempo. Nel caso delle maschere chirurgiche, ci sono tentativi di pulirle con la sterilizzazione a vapore. I test hanno dimostrato che l’effetto filtro è stato ridotto del 30%. Per le maschere FFP2, gli esperimenti sono stati condotti in collaborazione con il laboratorio di Spiez. Queste maschere erano ancora conformi allo standard EN 149. “Questa è una strada percorribile se c’è una situazione di emergenza”, dice il Prof. Widmer.
Quanto è grande l’effetto protettivo delle maschere auto-cucite? Secondo gli studi dell’OMS, è dimostrato un effetto protettivo, ma la variabilità è molto elevata. Il Prof. Widmer sconsiglia le maschere fatte in casa. Nel caso di maschere senza criteri di qualità definiti, non esiste una sicurezza dell’effetto protettivo dimostrata da dati empirici. Se le maschere sono obbligatorie, come in alcuni Paesi, è certamente meglio di niente.
Quanto è grande il rischio di infezione attraverso le superfici? La principale via di trasmissione è l’infezione da goccioline. Le superfici giocano un ruolo, per esempio, c’è uno studio in vitro che ha dimostrato che quando si usa una sedia, i virus sopravvivono per alcuni giorni. Si dubita che questi dati possano essere trasferiti alla pratica. Si presume che ci vogliano 10-20 minuti prima che il virus sia ancora rilevabile nella PCR, ma non si replichi più. Per questo motivo, l’ospedale universitario viene disinfettato molto intensamente, soprattutto le superfici molto utilizzate, come i pulsanti degli ascensori, gli interruttori delle luci, ecc. Il Prof. Widmer è dell’opinione che questo dovrebbe essere fatto anche per il trasporto pubblico.
Deve indossare i guanti sul tram/trasporto pubblico? Il Prof. Widmer lo sconsiglia. Sulla pelle, il valore ph è relativamente basso (circa 5,5), cosa che i virus non gradiscono. D’altra parte, i virus tendono a trovare condizioni migliori sui guanti e si attaccano un po’ meglio ai guanti. Poiché poi si disinfetta meno le mani, il rischio tende ad aumentare. Lei è un po’ più protetto, ma a spese di altri.
Fonte: Widmer A: COVID19: Protezione nell’assistenza sanitaria e nella popolazione. Prof. Andreas Widmer, MD. Tavola rotonda interattiva, digitalMedArt, 8 maggio 2020.
Scenari futuri: Gli esperti forniscono informazioni su questioni importanti
E poi: quali fattori sono rilevanti per lo sviluppo delle strategie? In primo luogo, la normalizzazione della vita sociale ed economica. In secondo luogo, la migliore assistenza possibile per tutti i pazienti, sia in regime di ricovero che ambulatoriale. I fattori che giocano un ruolo in questo: da un lato, la mortalità, che è stimata tra lo 0,4-1%, secondo il Prof. Manuel Battegay, MD, con l’età e la comorbilità come fattori di influenza importanti. In secondo luogo, il fatto che non esiste ancora una vaccinazione e una terapia efficace e comprovata. “Speriamo che il vaccino sia disponibile tra circa 1 anno”, anche se questo è ottimistico, ha detto il Prof. Battegay. L’immunità è un altro fattore rilevante, e con essa la questione della durata dell’immunità. Attualmente, non più del 5% della popolazione svizzera è infetta.
Previsioni: quali sono gli scenari futuri? Gli scenari possibili dipendono dalla velocità di trasmissione. Questo dovrebbe essere ridotto di almeno il 60% rispetto all’onda attuale, per ottenere un R0 <1 (stato dell’informazione: 08.05.20). Fattori d’influenza: allontanamento sociale, igiene, test, ricerca di contatti, isolamento/quarantena. Guardando agli ultimi tre mesi (al momento delle informazioni: 08.05.20), si può dire che queste misure stanno funzionando, anche se c’è un effetto di ritardo. Secondo il Prof. Battegay, non si può contare sul contagio perché la percentuale di persone immuni al virus è troppo piccola. “La strategia dipende molto dalla disponibilità di farmaci efficaci”, dice l’esperto, “questo potrebbe ridurre notevolmente l’onda”. Lo stesso vale per la disponibilità della vaccinazione. Affinché la vaccinazione sia disponibile per un numero molto elevato di persone in tutto il mondo e in Svizzera, ottimisticamente ci vorrà ancora 1 anno (stato delle informazioni: 08.05.20). Per quanto riguarda la stagionalità, si presume che il virus sia meno attivo nei mesi estivi. Le misure sono una cosa, ma è in corso anche un dibattito sui valori per quanto riguarda i rischi, le misure di protezione, i rischi residui tollerabili, ecc. L’obiettivo degli scenari e delle strategie che ne derivano è quello di prevenire una seconda ondata.
Fonte: Battegay M: Strategia COVID19 – Cosa succederà? Prof. Manuel Battegay, MD, pannello interattivo, digitalMedArt, 8 maggio 2020.
HAUSARZT PRAXIS 2020; 15(6): 42-43 (pubblicato il 18.6.20, prima della stampa).