La resezione chirurgica è il pilastro della terapia per i sarcomi dell’osso pelvico. Il trattamento è complesso e deve essere personalizzato. Condividendo i dati e le conoscenze degli esperti, la malattia può essere compresa meglio. Un approccio a questo proposito è lo SwissSarcomaNetwork.
I tumori maligni primari dell’osso, i cosiddetti sarcomi dell’osso, sono rari; la loro diagnosi e la terapia richiedono un alto grado di interdisciplinarità e di coordinamento. A seconda dell’età, dell’estensione della malattia e della localizzazione anatomica e delle dimensioni del tumore, il trattamento deve essere personalizzato. La chirurgia è il pilastro della terapia e la resezione microscopica completa è direttamente correlata alla sopravvivenza.
Secondo l’Istituto Rizzoli (www.ior.it), il 16,5% di tutti i tumori ossei maligni primari si trova nel bacino. I più comuni includono il condrosarcoma (5,3%), il sarcoma di Ewing (4,8%), l’osteosarcoma (3,2%) e il cordoma al 2%. La distribuzione per età e sesso dipende solitamente dalla biologia di base del tumore.
Chiarimento di un sarcoma pelvico
La diagnosi dei sarcomi ossei del bacino è complessa, perché il tumore – soprattutto se cresce per via intrapelvica – spesso non è accessibile alla palpazione per molto tempo, e il dolore viene solitamente classificato inizialmente come aspecifico. Il dolore è influenzato principalmente dalla posizione anatomica del reperto, piuttosto che dalla biologia sottostante. Non è raro che i sarcomi pelvici siano già relativamente grandi al momento della diagnosi. Ecco perché è importante considerare la diagnosi di sarcoma pelvico come diagnosi differenziale in primo luogo [14].
Una radiografia panoramica pelvica può già mostrare una sfocatura dei contorni, che può essere indicativa di un tumore pelvico. I tumori più grandi mostrano l’entità della distruzione ossea e quindi consentono una valutazione di base della stabilità meccanica. La risonanza magnetica con contrasto i.v. (MRI-KM) è il metodo di scelta per caratterizzare adeguatamente la lesione. Si deve valutare la posizione anatomica nel bacino, nonché la relazione con le strutture neurovascolari, il periostio e le strutture articolari. L’immagine con mezzo di contrasto fornisce informazioni sul flusso sanguigno verso la lesione e quindi sulla sua potenziale aggressività.
Se il sospetto di un sarcoma osseo non può essere escluso dalla diagnostica per immagini, si deve sempre ordinare una biopsia. La scelta della via bioptica è fondamentale e deve essere fatta in modo tale da poter essere rimossa durante l’intervento chirurgico successivo, senza evitare la contaminazione del tessuto e l’apertura inutile di compartimenti aggiuntivi, al fine di ridurre al minimo la semina di cellule tumorali e quindi il rischio di recidiva locale. Preferibilmente, la biopsia viene eseguita da un’unità di chiarificazione ben coordinata di radiologo interventista, patologo e chirurgo. Per ridurre al minimo la semina di cellule tumorali, si dovrebbe eseguire una biopsia con punch, in quanto, a differenza di una biopsia aperta (con il 32%), il rischio è significativamente più basso, pari allo 0,37% [1,2].
L’elaborazione di un campione bioptico è fondamentale e dovrebbe essere perlomeno sottoposta a una lettura incrociata da parte di un patologo di riferimento. Le analisi molecolari fanno oggi parte del chiarimento iniziale standard, ma non possono essere offerte o interpretate ovunque. Un work-up iniziale in un’unità di chiarificazione con patologi di riferimento aiuta anche a prevenire inutili ritardi per il paziente nella diagnosi. Se la malignità di un reperto è confermata, si deve eseguire un esame di “stadiazione” per escludere metastasi ai polmoni (mediante tomografia computerizzata) o alle ossa (scintigrafia scheletrica, PET-CT o risonanza magnetica del corpo intero).
Trattamento neoadiuvante
Il trattamento neoadiuvante dei sarcomi pelvici dipende dalla biologia del tumore [12]. I condrosarcomi sono solitamente resistenti alla radioterapia e alla chemioterapia, e la chirurgia rimane il trattamento di scelta; la terapia (neo-)adiuvante non è necessaria. I pazienti con sarcoma di Ewing di solito si sottopongono a una terapia combinata, che inizia con la terapia di induzione preoperatoria VIDE (https://sarcoma.surgery/pdf/ewing-sarkom ) per circa 16 settimane, seguita dall’intervento chirurgico e poi da otto cicli VAC per altre 23 settimane. L’indicazione per la radioterapia concomitante sta subendo un cambiamento, in quanto ora viene eseguita sempre più spesso anche per le resezioni R0 [11].
I pazienti con osteosarcoma vengono trattati anche con una terapia combinata. La chemioterapia di induzione comprende adriamicina, cisplatino, ifosfamide e metotrexato ad alto dosaggio, secondo il protocollo dello studio EURAMOS, con il proseguimento della terapia dopo l’intervento chirurgico adattato al rischio. I cordomi sono spesso localmente avanzati e storicamente il trattamento si è basato sulla chirurgia o sulla combinazione con la radioterapia. La radioterapia con ioni di particelle può essere un’alternativa efficace alla resezione chirurgica, anche se non sono disponibili studi solidi e comparativi. I trattamenti sistemici, come gli inibitori della tirosin-chinasi, sono in fase di sperimentazione [12].
Tipi di resezione
La terapia chirurgica è il pilastro del trattamento dei tumori pelvici maligni primari con intento curativo. L’estensione della resezione chirurgica della pelvi dipende dall’estensione anatomica del tumore e deve essere definita, pianificata ed eseguita sulla base della risonanza magnetica preoperatoria. L’obiettivo è rimuovere microscopicamente il tumore in modo completo, indipendentemente dalla biologia (anche, ad esempio, per un condrosarcoma G1) con una distanza di sicurezza adeguata, tenendo conto delle barriere anatomiche (senza definire una misura metrica).
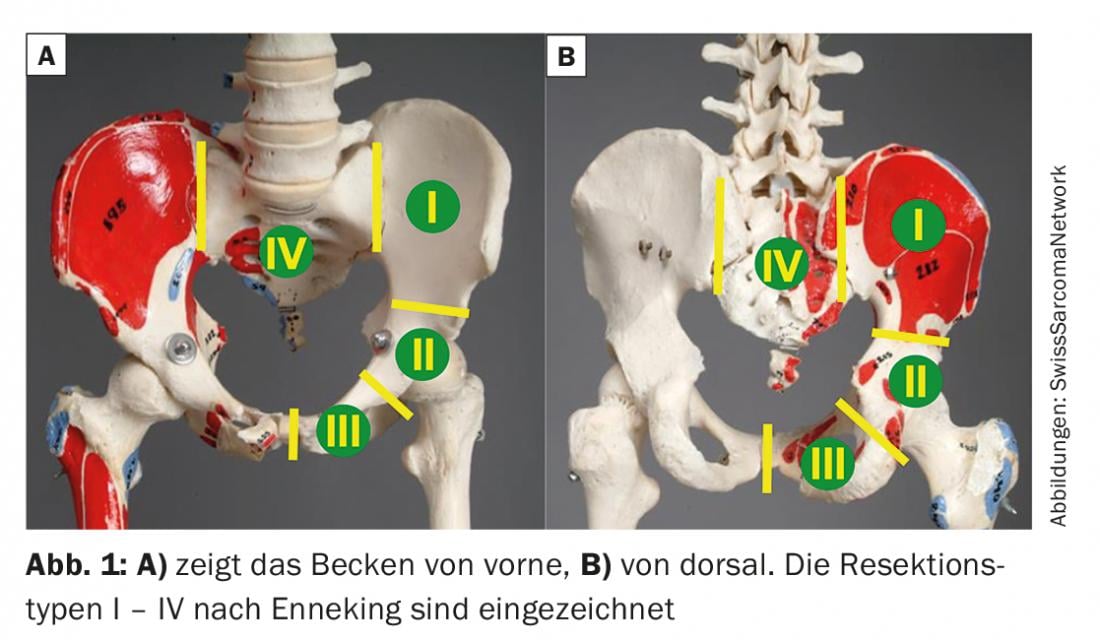
Le resezioni chirurgiche del bacino – o in termini tecnici chiamate anche emipelvectomie – si dividono in emipelvectomie interne ed esterne. In quest’ultimo caso, viene rimosso anche l’arto associato, una cosiddetta amputazione del ‘quarto posteriore’. Per quanto riguarda l’indicazione, si deve valutare l’infiltrazione tumorale dell’articolazione dell’anca, delle strutture nervose (nervo sciatico) e delle strutture vascolari (A.V.iliaca communis e rami). Se almeno due delle tre strutture citate devono essere resecate a causa dell’infiltrazione tumorale, di solito si prende in considerazione un’emipelvectomia esterna. Le resezioni pelviche parziali con conservazione dell’arto inferiore sono chiamate emipelvectomie interne. Secondo Enneking, si dividono in quattro tipi, per cui sono possibili varie combinazioni (Fig. 1). Le resezioni di tipo I possono essere eseguite con o senza interruzione dell’anello pelvico e vanno dall’articolazione SI all’acetabolo. Le resezioni di tipo II si riferiscono all’acetabolo e quelle di tipo III al pube. Possono essere parziali o complete, a seconda dell’estensione del tumore. I sarcomi pelvici possono attraversare l’articolazione SI, richiedendo una resezione di tipo I-IV, oppure una resezione di tipo I-II, II-III o I-II-III se infiltrano l’acetabolo o il pube. Nel caso di resezioni del sacro (resezioni di tipo IV), l’estensione prossimale del tumore in particolare deve essere registrata sulla diagnostica per immagini. Il livello dell’osteotomia è quindi determinato dal rapporto del tumore con le radici nervose, che possono essere preservate al massimo con un margine di sicurezza adeguato. A seconda dell’estensione del tumore, si deve considerare una co-resezione dell’ilio (resezione di tipo IV-I).
Le resezioni della pelvi sono anatomicamente complesse, motivo per cui per le operazioni si ricorre spesso alla navigazione o agli impianti di incisione specifici per il paziente (PSI) [15,16]. Questo permette di realizzare le incisioni con una precisione millimetrica, dopo una precedente pianificazione in 3D.
Ricostruzioni
Le emipelvectomie esterne di solito non richiedono la ricostruzione ossea. Se si sviluppa una scoliosi secondaria, associata a sintomi clinici, si può prendere in considerazione la stabilizzazione della giunzione lombo-pelvica. I tessuti molli sono spesso coperti con un lembo di tessuto molle gluteo. Anche se le vene iliache interne devono essere legate a causa dell’estensione del tumore, l’apporto di sangue a questo lobo è solitamente garantito. In alternativa, l’omento maggiore può essere utilizzato come lembo di tessuto molle vascolarizzato. In caso di estensione del tumore principale al gluteo extrapelvico, il lembo di tessuto molle anteriore dei muscoli quadricipiti è preferito per la copertura dei tessuti molli, sulla base dei vasi femorali.
Nelle emipelvectomie interne, il tipo di ricostruzione dipende dall’estensione della resezione. La ricostruzione stessa deve essere personalizzata per ogni paziente e dipende da molti altri fattori, come l’età del paziente o la presenza di metastasi.
In una resezione di tipo I, la ricostruzione non è necessaria, purché l’anello pelvico sia conservato. Se il ponte osseo sopra il forame ischiadico maggiore è troppo debole, si può usare un allotrapianto o un autotrapianto dal resto del bacino per rinforzarlo. Se la continuità viene interrotta, la ricostruzione deve avvenire quando possibile. L’obiettivo è quello di ottenere una stabilità meccanica immediata con viti peduncolari (lombari e sacrali, nonché nei pilastri anteriori e posteriori) e barre, e inoltre di ottenere una stabilità biologica a lungo termine inserendo un autoinnesto di fibula (non) vascolarizzato o un allotrapianto, in modo da ottenere una funzione normale [7].

Nelle resezioni di tipo II, la ricostruzione deve essere eseguita se possibile per ripristinare la continuità dell’anello pelvico e quindi migliorare la stabilità del bacino e la funzione dell’articolazione dell’anca. Sono disponibili diverse opzioni di ricostruzione, la cui scelta dipende, tra l’altro, dall’estensione della resezione locale. Si possono usare protesi “standard”, a condizione che ci sia abbastanza osso nell’ilio per consentire un ancoraggio sicuro. In alternativa, sono disponibili opzioni protesiche su misura, in cui l’azienda produttrice dell’impianto stampa in 3D l’impianto protesico sulla base di una scansione TC per riflettere l’anatomia specifica del paziente. In alternativa, si può utilizzare il metallo “trabecolare”, dove la porzione di osso mancante può essere costruita intraoperatoriamente, in modo da poter montare una protesi. In alternativa alla ricostruzione protesica, si può utilizzare un allotrapianto ‘bulk’, nel senso di un composito allotrapianto-protesi. A causa del notevole tasso di complicanze, questa opzione è oggi utilizzata meno frequentemente. L’autotrapianto pastorizzato viene utilizzato come un’altra opzione, ma molto specifica. Non appena la resezione è completa, il tumore viene curato e la preparazione macroscopicamente priva di tumore viene irradiata per via extracorporea con 50-90 Gy, opzionalmente aumentata con cemento e reinserita nel paziente [8].
Le resezioni pelviche di tipo III possono essere unilaterali o bilaterali. Le prime si dividono ulteriormente in complete e incomplete, a seconda che l’anello pelvico sia mantenuto in continuità o meno. La ricostruzione non è necessaria in tutte le situazioni.
Le resezioni di tipo IV interessano il sacro, per cui il livello dell’osteotomia si riferisce alla vertebra sacrale corrispondente o alla radice nervosa associata. La parte distale di S2-S3 viene solitamente operata solo dal lato dorsale; se l’osteotomia è prossimale, si raccomanda un approccio combinato anteriore e posteriore. Una ricostruzione ossea è necessaria solo se la prima vertebra sacrale non può essere completamente conservata [6]. Una resezione distale a S3 di solito non mostra deficit funzionali, mentre le resezioni che includono le radici nervose S2 possono portare a una compromissione permanente dello svuotamento della vescica e dell’intestino, che è molto invalidante per il paziente. Purtroppo, le ricostruzioni di queste radici nervose non hanno mostrato alcun guadagno funzionale. Tuttavia, durante questi interventi si osservano spesso disturbi della guarigione della ferita. L’indicazione per la ricostruzione dei tessuti molli deve quindi essere generosa, ad esempio. un lembo di spostamento gluteo, un lembo del perforatore lombare o un lembo VRAM transaddominale. Spesso, però, i tumori della pelvi sono relativamente grandi e occupano diverse delle zone sopra citate, per cui è necessaria una combinazione di tipi di resezione.
Nel caso di una resezione di tipo I-IV (o IV-I), le ricostruzioni possono essere eseguite in modo analogo alle resezioni di tipo I.
Per le resezioni di tipo I-II (o II-I), le decisioni devono essere prese individualmente; le ricostruzioni sono analoghe a quelle elencate sotto le resezioni di tipo I. Il punto critico, tuttavia, è la posizione dell’osteotomia in corrispondenza dell’articolazione sacroiliaca. Sebbene la stampa 3D basata sulla TAC possa essere utilizzata per ripristinare qualsiasi difetto con precisione anatomica mediante una protesi “su misura”, nel caso dell’osteotomia verticale, la stabilità è praticamente impossibile da raggiungere a lungo termine per motivi meccanici e il fallimento dell’impianto è la regola. [10] Per questo motivo, per i difetti più estesi si ricorre spesso all’artroplastica di Friedmann-Eilber o alla cosiddetta artroplastica di Friedmann-Eilber. Una modifica consiste nell’uso di due tubi Trevira, il primo fissato dal femore al sacro, e un secondo che forma un’ansa intorno ad esso, tirando dal ramo pubico superiore all’ischio, ottenendo una sospensione (Fig. 2).
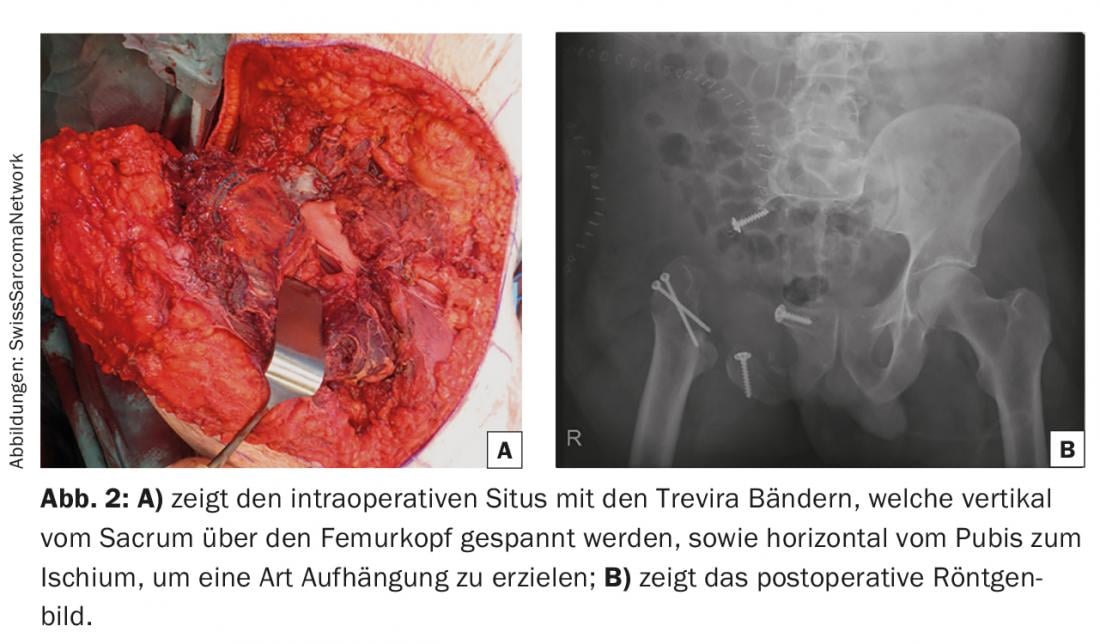
- Le resezioni di tipo II-III (o III-II) vengono ricostruite nello stesso modo delle resezioni di tipo II.
- Le resezioni di tipo I-II-III vengono ricostruite come indicato alla voce resezioni di tipo II-III.
Le esenzioni occupano una posizione speciale. L’esenterazione posteriore di solito viene eseguita prima anteriormente con la laparotomia e la dissezione del tumore intraperitoneale e/o retroperitoneale, quindi il paziente viene riposizionato e completato dorsalmente con la sacrectomia. Anche l’esenterazione anteriore inizia con una laparotomia e la dissezione del tumore, per poi esporre il percorso stromale pelvico dopo l’estrapolazione, al fine di completare con una sinfisectomia bilaterale (o resezione di tipo III).
Sfide chirurgiche e risultati
Le resezioni chirurgiche della pelvi sono impegnative e richiedono una grande comprensione nella pianificazione e una cooperazione interdisciplinare ottimale nella realizzazione. Il principio è che maggiore è la distanza di sicurezza, maggiore è il potenziale controllo del tumore e maggiore è la potenziale perdita funzionale. Inoltre, le distanze di sicurezza non possono essere definite nelle estremità come di consueto, perché non ci sono compartimenti corrispondenti. Per quanto riguarda la funzione, bisogna considerare che la ricostruzione dell’anello pelvico non comporta necessariamente una buona funzione. Questo perché una resezione dei muscoli adduttori o di una radice nervosa o di un nervo principale può portare a notevoli perdite funzionali.
I pazienti con osteosarcoma del bacino hanno una prognosi relativamente scarsa, con una sopravvivenza a 5 anni di circa il 40% [5]. È interessante notare che il valore della chemioterapia neoadiuvante è addirittura messo in discussione [13]. I pazienti con sarcoma di Ewing del bacino hanno una sopravvivenza a 5 anni del 37% [9]. Nei pazienti con condrosarcoma, la sopravvivenza è direttamente correlata al grado di classificazione. Il tasso di mortalità è del 3% per G1, del 33% per G2 e del 54% per G3, per cui, oltre al grading, i margini di sicurezza della resezione e le dimensioni dei tumori sono correlati direttamente e negativamente [3]. La stessa correlazione si applica anche ai pazienti con cordomi sacrali, con un tasso di sopravvivenza a 5 anni del 74% [4].
Prospettiva
Nonostante la terapia combinata massima, i sarcomi pelvici sono ancora associati a una prognosi sfavorevole. La chirurgia è il pilastro della malattia localizzata e la resezione incompleta del tumore è correlata a uno scarso controllo del tumore, che spesso porta alla morte. Per comprendere meglio queste malattie, abbiamo bisogno di un migliore scambio interdisciplinare a livello locale, ma anche a livello nazionale e internazionale. Ciò richiede una soluzione dal pensiero classico delle discipline (la cosiddetta “medicina centrata sulla disciplina”) alla “medicina centrata sul problema”, al fine di trattare i nostri pazienti in modo ottimale. Un approccio a questo proposito è lo SwissSarcomaNetwork (www.swiss-sarcoma.net).
Messaggi da portare a casa
- I sarcomi ossei del bacino sono rari, la prognosi rispetto ai sarcomi ossei delle estremità è peggiore.
- La valutazione e il trattamento dei pazienti con sarcomi ossei del bacino richiedono un alto grado di interdisciplinarità e di coordinamento.
- La chirurgia è il pilastro della terapia, soprattutto nella malattia localizzata.
- La malattia può essere compresa meglio attraverso lo scambio sovraregionale o internazionale di dati e conoscenze specialistiche.
Letteratura:
- Barrientos-Ruiz I, et al: I tratti bioptici sono un problema per la semina e la recidiva locale nei sarcomi? Clin Orthop Relat Res 2017; 475: 511-518.
- Berger-Richardson D, Swallow CJ: Semina del tratto dell’ago dopo la biopsia percutanea del sarcoma: considerazioni sul rischio/beneficio. Cancro 2017; 123: 560-567.
- Bus MPA, et al: Condrosarcoma primario centrale convenzionale della pelvi: fattori prognostici ed esito del trattamento chirurgico in 162 pazienti. The Journal of Bone and Joint Surgery 2018; 100: 316-325.
- Fuchs B, et al: Gestione operativa del cordoma sacrale. J Bone Joint Surg Am 2005; 87: 2211-2216.
- Fuchs B, et al: Osteosarcoma del bacino: analisi dei risultati del trattamento chirurgico. Clin Orthop Relat Res. 2009; 467: 510-518.
- Hugate RR, et al: Effetti meccanici della sacrectomia parziale: quando è necessaria la ricostruzione? Clin Orthop Relat Res 2006; 450: 82-88.
- Krieg AH, Hefti F: Ricostruzione con innesti fibulari non vascolarizzati dopo la resezione di tumori ossei. J Bone Joint Surg Br 2007; 89: 215-221.
- Krieg AH, Mani M, Speth BM, Stalley PD: Irradiazione extracorporea per la ricostruzione pelvica nel sarcoma di Ewing. J Bone Joint Surg Br 2009; 91: 395-400.
- Laitinen M, et al: Esito dei sarcomi ossei pelvici nei bambini. J Pediatr Orthop. 2016.
- Schwartz AJ, et al: L’artroplastica di resezione Friedman-Eilber del bacino. Clin Orthop Relat Res 2009; 467: 2825-2830.
- Whelan J, et al: La sopravvivenza è influenzata dagli approcci. Clin Sarcoma Res. 2018:1-13.
- Whelan JS, Davis LE. Osteosarcoma, condrosarcoma e cordoma. Journal of Clinical Oncology 2018; 36: 188-193.
- Xu J, Xie L, Guo W: Chemioterapia neoadiuvante seguita da un intervento chirurgico ritardato. Clin Orthop Relat Res 2018: 1.
- Fuchs B, et al.: Valutazione pre-terapeutica e determinazione della strategia nei pazienti con tumori ossei e dei tessuti molli. Luzerner Arzt 2017; 109: 1-5.
- Jentzsch T, et al: Resezione del tumore al bacino mediante pianificazione tridimensionale e strumenti specifici per il paziente: una serie di casi. World J Surg Oncol 2016 14(1): 249.
- Sternheim A, et al: la navigazione guidata dalla tomografia computerizzata a fascio conico nelle osteotomie complesse migliora l’accuratezza a tutti i livelli di competenza: uno studio che valuta l’accuratezza e la riproducibilità dei tagli ossei che risparmiano le articolazioni. J Bone Joint Surg Am 2018: 100 (10).
InFo ONCOLOGIA & EMATOLOGIA 2018; 6(5): 8-12.