Per diagnosticare il diabete, esistono diversi metodi con determinati vantaggi e svantaggi. Dato che oggi un adulto su due con diabete non è ancora diagnosticato, lo screening è fortemente raccomandato per le persone di 40 anni e oltre. Un criterio per il metodo di screening nella pratica è la facilità d’uso. In una delle sue presentazioni al Diabetes Update di Zurigo, il Prof. Roger Lehmann ha confrontato i diversi metodi e ha mostrato quali dichiarazioni sono possibili con essi. L’HbA1c è stata approvata di recente anche per la diagnostica.
HbA1c si riferisce all’emoglobina glicosilata, per cui la proporzione di HbA1c nell’emoglobina totale fornisce informazioni sul livello medio di zucchero nel sangue nelle ultime dodici settimane. Con una vita media degli eritrociti (e quindi della loro emoglobina) di circa 100 giorni, il valore normale di HbA1c è inferiore al 5,5% dell’emoglobina totale. “La misurazione dell’HbA1c è estremamente significativa, non solo per monitorare il decorso della malattia, ma anche per diagnosticare il diabete”, ha detto il Prof. Roger Lehmann, Medico Senior presso il Dipartimento di Endocrinologia, Diabetologia e Nutrizione Clinica dell’Ospedale Universitario di Zurigo e uno dei relatori principali di Diabetes Update. Inoltre, i criteri di diagnosi della glicemia sono più semplici per l’HbA1c che per il glucosio plasmatico [1].
Vantaggi della misurazione dell‘HbA1c
Con l’HbA1c lo sviluppo del diabete entro cinque anni può essere previsto come segue: con un’HbA1c del 5,5-6%, le probabilità di diagnosi di diabete sono del 9-25%, l’HbA1c 6,0-6,5%, le probabilità sono del 25-50%, cioè sono 20 volte più alte rispetto a quelle di un HbA1c del 5,0% [2]. In uno studio, è stata analizzata la relazione tra la comparsa di retinopatia e il valore di HbA1c[3]: Il risultato mostra un aumento significativo rispetto a un valore del 6,5%, dove il 6,5% corrisponde al valore soglia per la diagnosi di diabete. Questo risultato dimostra anche che migliore è il controllo della glicemia, minore è il rischio di malattie secondarie per i pazienti diabetici.
Il Prof. Lehmann ha anche spiegato quanto sia elevata l’influenza del controllo glicemico degli ultimi tre mesi sull’HbA1c: Nel primo mese è del 50%, nel secondo del 25% e nel terzo e quarto mese anche del 25%. “In questo modo, è possibile registrare un miglioramento del controllo della glicemia anche dopo un solo mese, ad esempio, nel caso di un cambiamento di terapia”. Il Prof. Lehmann vede un importante vantaggio dell’HbA1c nella migliore mappatura della glicemia cronica. Rispetto al glucosio plasmatico a digiuno e all’OGGT, gli altri vantaggi sono:
- Si tratta di un metodo di misurazione standardizzato.
- La variabilità biologica (2%) è inferiore a quella del glucosio plasmatico a digiuno (12-15%).
- Migliore correlazione e previsione delle complicanze secondarie.
- È preanaliticamente più stabile e indipendente dall’ora del giorno o dallo stress.
- È il parametro principale per la regolazione della terapia.
Occorre tuttavia notare alcune limitazioni; l’HbA1c non è adatta per la diagnosi nelle seguenti condizioni:
- Emoglobinopatie (HbS, HbC, HbF, HbE),
- Aumento del turnover eritrocitario (anemia emolitica, trasfusione di sangue, emolisi subclinica nell’HIV).
- grave insufficienza epatica e renale
- Diabete gestazionale o diabete associato a fibrosi cistica
- L’interferenza con la carenza di ferro comporta un’HbA1c falsamente elevata, l’assunzione di dosi elevate
- La vitamina C ed E forniscono un valore falsamente basso; nei pazienti di età superiore ai 70 anni, l’HbA1c è generalmente superiore di circa lo 0,4%.
Conversione da semplificare
La conversione dell’HbA1c in glucosio plasmatico medio non è lineare e ci sono due standard: DDCT, che si esprime in percentuale, e il più recente IFCC, che si misura in mmol/mol. Per ottenere il glucosio plasmatico medio dall’HbA1c, calcolare come segue: Un’HbA1c del 6% corrisponde a una glicemia di 7 mmol/l. Aggiungere 1,6 mM per cento di HbA1c [4]. Ciò significa che un’HbA1c del 7,0% corrisponde a una glicemia media di 8,6 mM. Il Prof. Lehmann sottolinea che in futuro queste conversioni saranno semplificate in modo da essere più comprensibili per medici e pazienti. Il Prof. Lehmann si riferisce qui allo schema del metodo di misurazione standardizzato a livello internazionale [5], si veda la figura 1.
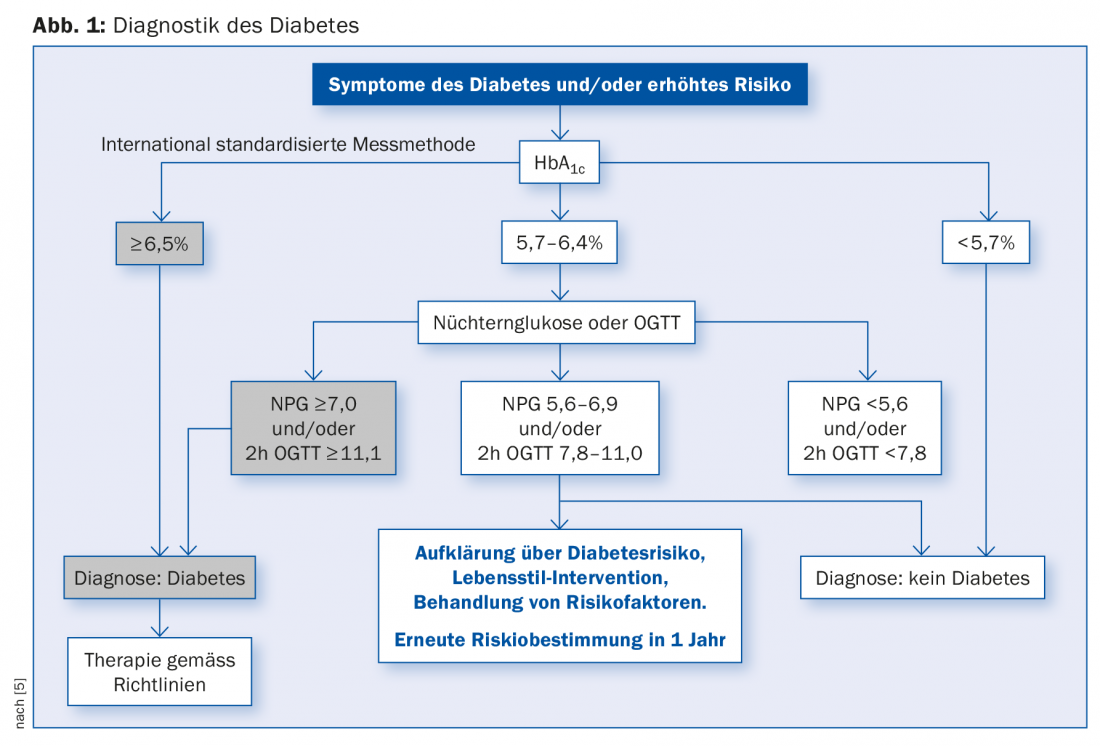
Un confronto tra i test per prevedere l’incidenza cumulativa del diabete nell’arco di cinque-sei anni mostra che le previsioni che utilizzano l’HbA1c sono simili a quelle che utilizzano il glucosio plasmatico a digiuno o l’OGTT con 75 g di glucosio [6]. Lo studio Whitehall II ha esaminato la progressione del diabete [7], in 6538 persone senza diabete di età compresa tra 35 e 55 anni. Nel corso del processo, sono stati rilevati 505 casi di diabete. Le misurazioni del glucosio e dell’insulina hanno mostrato i seguenti risultati: L’NPG aumenta due anni prima della diagnosi di diabete, il glucosio postprandiale sei anni prima. Per quanto riguarda la secrezione di insulina, lo studio ha mostrato che aumenta quattro anni prima della diagnosi e diminuisce due anni prima della diagnosi, mentre la sensibilità all’insulina diminuisce maggiormente cinque anni prima della diagnosi.
Fonte: Forum per la formazione medica continua, Aggiornamento sul diabete, presentazione “Diagnosi del diabete mellito”, 24 novembre 2016.
Letteratura:
- Diabetes Care 2011; 34: 11-61
- Diabetes Care 2009; 32, online il 5 giugno
- Diabetes Care 2010; 33: 1655-73
- Diabetes Care 2008; 31: 1473-78
- Kerner W: Definizione, classificazione e diagnosi, Diabetologia 2010; 5: 109-112.
- Dichiarazione di posizione dell’ADA: Diabetes Care 2003, Suppl. 1, 26: 562-69
- Tabacco AG, et al.: Lancet 2009; 373: 2215-21
PRATICA GP 2017; 12(1): 38-39











