Le onicomicosi sono ancora difficili da trattare, nonostante gli antimicotici altamente efficaci. Come procedere con la malattia delle unghie più comune di tutte?
Le infezioni dell’organo ungueale da funghi sono comunemente chiamate onicomicosi. Rappresentano un gruppo di malattie diverse che si differenziano per l’agente patogeno, la durata e, soprattutto, le strutture ungueali primarie malate. Questa differenziazione è di grande importanza anche per la terapia in particolare.
Spettro patogeno
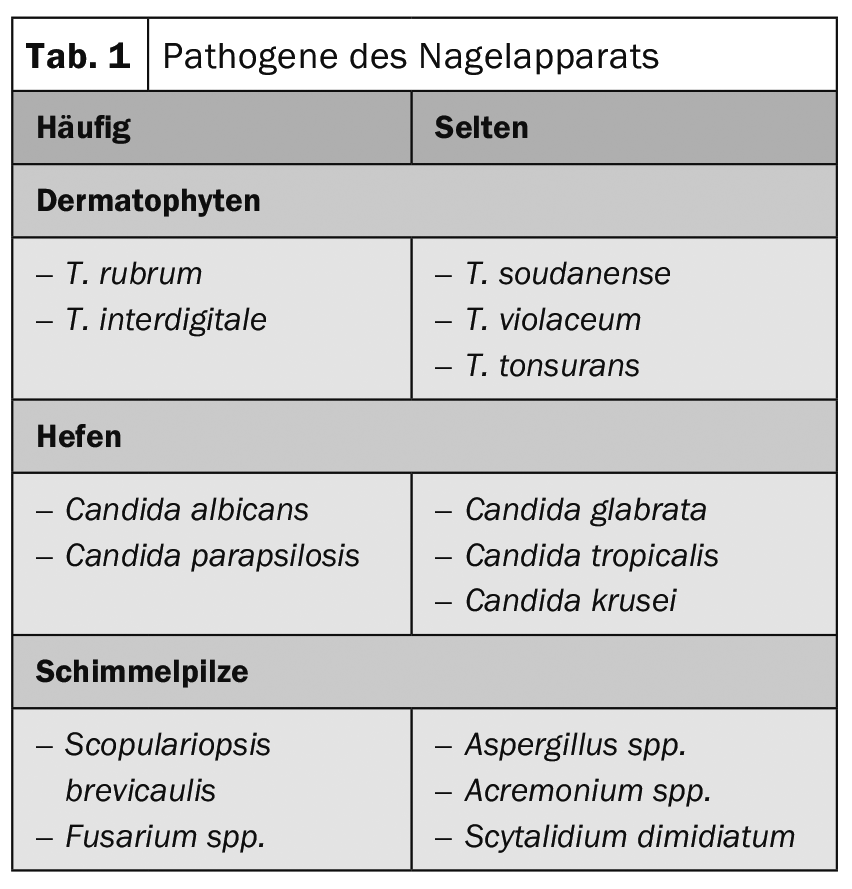
Gli agenti patogeni più comuni delle onicomicosi classiche sono i dermatofiti, che hanno enzimi speciali per digerire la cheratina. Il dermatofita di gran lunga più comune è il Trichophyton (T.) rubrum, seguito da T. interdigitale (mentagrophytes) . Tutti gli altri dermatofiti causano l’onicomicosi molto meno frequentemente. Tra i lieviti, le specie di Candida sono le più comuni – si trovano preferibilmente nella paronichia cronica delle dita. Le muffe sono state a lungo controverse come agenti patogeni, ma specie che un tempo erano molto rare vengono ora osservate con una frequenza crescente, ad esempio le specie di Fusarium. Nella maggior parte dei casi, non è possibile identificare il patogeno dal punto di vista clinico (Tab. 1) [1].
Frequenza
La prevalenza dell’onicomicosi è riportata in modo molto diverso. Gli uomini sembrano contrarre la malattia un po’ più spesso, ad esempio nel Regno Unito è stata rilevata una prevalenza del 2,6% per le donne e del 2,8% per gli uomini. In generale, circa il 3-8% della popolazione è affetto da onicomicosi, ma sono state rilevate frequenze dell’8-40% in diversi gruppi professionali. L’infestazione delle unghie si riscontra nel 20-30% dei pazienti con tinea pedum. La frequenza aumenta proporzionalmente all’età [2]. A quanto pare, esiste una suscettibilità autosomica dominante all’onicomicosi, vale a dire che si osserva preferenzialmente una diffusione verticale nella famiglia [3]. Chi soffre di psoriasi ha maggiori probabilità di avere un’infezione da fungo dell’unghia. Le unghie dei piedi hanno una probabilità da sette a dieci volte maggiore di essere colpite, perché crescono tre volte più lentamente. Nei pazienti immunocompromessi, bisogna sempre considerare gli agenti patogeni rari, che spesso sono molto difficili da trattare. Le infezioni miste rappresentano circa il 5% di tutte le onicomicosi [4].
Tipi di onicomicosi
La differenziazione delle onicomicosi (OM) in base alla via di infezione e alla clinica che ne deriva è clinicamente significativa, perché spiega anche la gravità e aiuta a determinare le prospettive di trattamento [5].
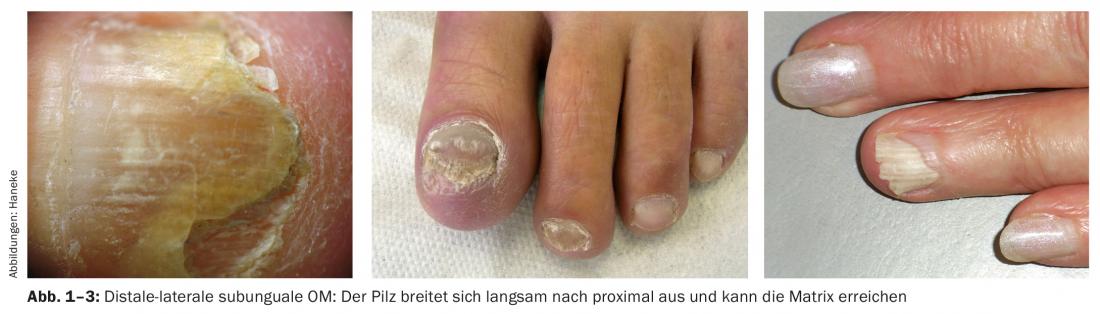
La forma di gran lunga più comune è l’OM subungueale distale-laterale, in cui il fungo patogeno penetra dalla pelle della punta del dito o dell’alluce nell’iponichio e da qui nel letto ungueale. Inizialmente, c’è una lieve ipercheratosi del letto ungueale distale, che aumenta lentamente e può sollevare l’unghia. Gradualmente, la parte distale dell’unghia diventa torbida e opaca. Istologicamente, si può notare che i funghi si trovano prevalentemente nella cheratosi subungueale e l’unghia sovrastante è una barriera piuttosto che il bersaglio principale dell’infezione. Il fungo si diffonde lentamente a livello prossimale e può raggiungere la matrice (Fig. 1-3) . Il bordo prossimale è molto spesso di forma irregolare. Sotto le unghie dei piedi si sviluppa occasionalmente una striscia gialla che si assottiglia verso l’esterno – è estremamente ricca di funghi, che qui sono costituiti da spore e filamenti fungini molto corti e hanno una parete cellulare molto spessa. Questo fenomeno è chiamato anche dermatofitoma. Dopo una durata spesso di anni, l’intera unghia può essere colpita e infine distrutta.
L’onicomicosi superficiale bianca (WSO) è caratterizzata da chiazze irregolari bianche e gessose sulla superficie delle unghie dei piedi. È causata principalmente da T. mentagrophytes . Questa forma classica deve essere distinta dalla più rara WSO delle unghie, che è causata da T. rubrum e si trova quasi esclusivamente nei pazienti affetti da AIDS. Qui la colorazione bianca è torbida piuttosto che gessosa.
Un’altra forma di OM è l’OM prossimale bianca subungueale, in cui il fungo si diffonde attraverso la cuticola e lungo la parte inferiore della parete ungueale prossimale verso la matrice. Quando viene raggiunto, il fungo si incastra correttamente nell’unghia appena formata e può penetrare in tutti gli strati dell’unghia. Questo influisce sulla coerenza visiva della lamina ungueale e l’unghia appare bianca.
Una forma rara è l’Endonyx-OM. Gli agenti patogeni sono quasi esclusivamente T. soudanense e T. violaceum, che sono anche noti patogeni della tinea capitis. In questo caso, è interessata solo la lamina ungueale. Istologicamente, i funghi si vedono negli strati intermedi dell’unghia.
La Candida albicans ha degli enzimi che possono anche scindere la cheratina. Nei Paesi caldi, si può verificare un’infezione molto simile all’onicomicosi subungueale distale, ma nei climi temperati di solito si tratta di un’infezione dell’unghia prossimale con paronichia. Nei neonati, la Candida albicans occasionalmente causa l’OM prossimale subungueale.
Tutte le diverse forme di OM possono evolvere in OM distrofica totale, dove l’unghia è completamente distrutta. Fin dall’inizio, l’infezione dell’unghia che si verifica nel contesto della candidosi mucocutanea cronica è totalmente distrofica [6].
Diagnosi differenziale
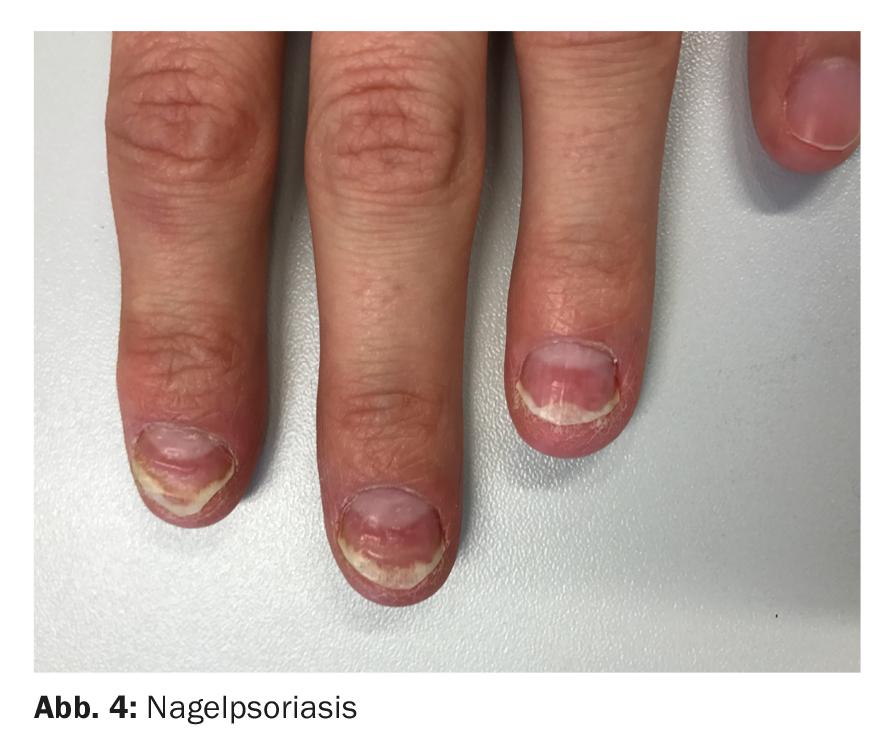
La diagnosi differenziale più importante è la psoriasi ungueale (Fig. 4), che presenta molte somiglianze cliniche e istologiche con l’OM. Macchie, vaiolature, macchie d’olio, onicolisi distale e ingiallimento sono caratteristici. L’onicolisi indotta meccanicamente si trova spesso sulle dita dei piedi a causa della sovrapposizione delle dita e dell’attrito. Il lichen planus unguium mostra prevalentemente solchi longitudinali e difetti di superficie ed è soggetto a cicatrici irreversibili con formazione di pterigio. L’eczema ungueale è caratterizzato da fossette irregolari e da solchi e creste trasversali, e spesso da paronichia dovuta al coinvolgimento della parete ungueale. La cosiddetta “sindrome delle 20 unghie” si verifica preferibilmente nei bambini ed è caratterizzata da unghie ruvide. Può essere idiopatica o verificarsi nel contesto dell’eczema atopico, della psoriasi o del lichen planus. L’onicogriposi è caratterizzata da un ispessimento massiccio della maggior parte delle unghie dei piedi, che a volte è micoticamente infetto. Anche lo Pseudomonas aeruginosa ama colonizzare le unghie infette da funghi. Non è raro che le unghie con psoriasi presentino un’infezione fungina aggiuntiva, e la micosi è possibile anche in altre malattie delle unghie. La paronichia è più spesso causata da allergie che da Candida. Può anche essere difficile distinguere tra artefatti, ad esempio la spinta compulsiva indietro della parete ungueale prossimale o l’onicotillomania.
Diagnostica
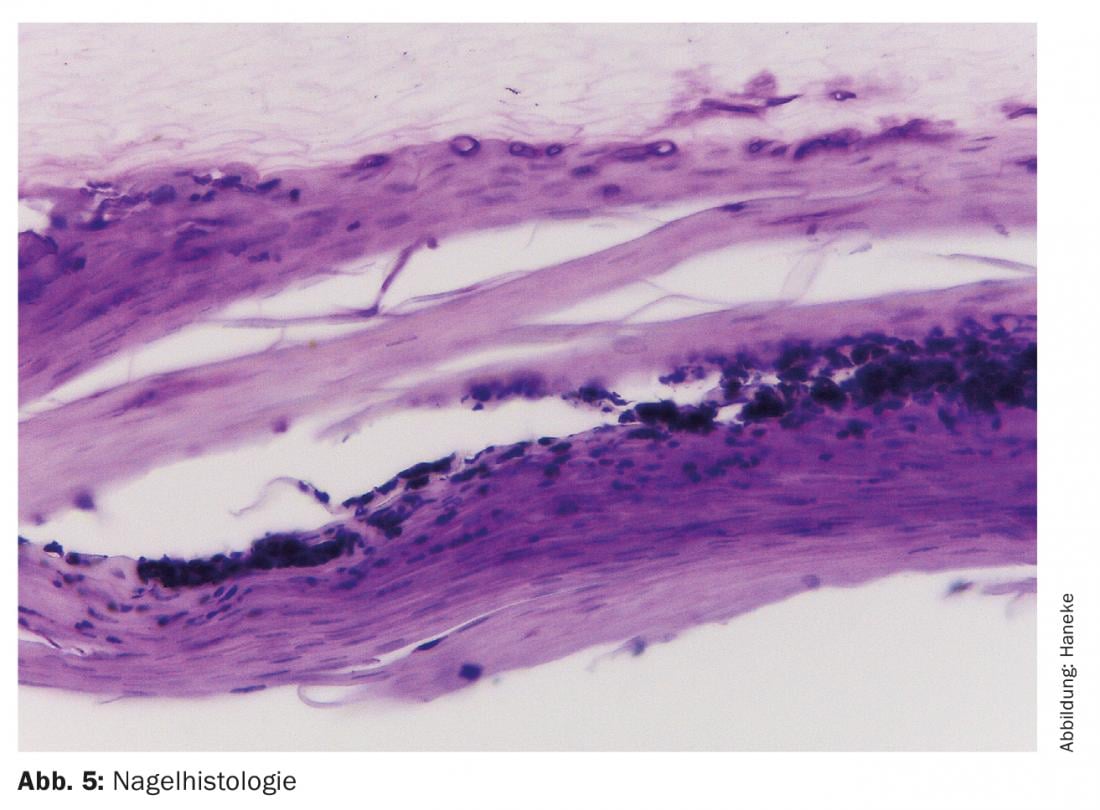
Se si sospetta un’onicomicosi, la diagnosi deve essere sempre confermata, ad esempio con una preparazione diretta, una coltura e/o un’istologia dell’unghia. Quest’ultima ha una probabilità circa doppia di essere positiva rispetto alla coltura, che spesso è falsamente negativa, e può distinguere tra contaminazione e vera infezione (Fig. 5) [7]. Il materiale deve essere prelevato dal bordo prossimale dell’infezione sotto l’unghia nell’onchiomicosi subungueale distale-laterale (DLSO), raschiato dalla superficie dell’unghia nell’OM, mentre un punch dalla lamina ungueale può confermare la diagnosi nell’OM subungueale prossimale. I metodi più recenti includono la reazione a catena della polimerasi (PCR) e la ionizzazione di desorbimento laser assistita da matrice/spettroscopia di massa “time-of-flight” (MALDI-TOF), ma sono costosi e non ancora ampiamente disponibili. Non solo il rilevamento dei funghi in generale, ma anche la differenziazione dei vari funghi patogeni è di grande importanza per il trattamento. In caso di test micologici negativi e di continuo sospetto di infezione fungina, i test devono essere ripetuti. Un risultato positivo è anche la giustificazione per una terapia antimicotica solitamente più lunga.
Trattamento
Le onicomicosi sono le micosi cutanee più difficili da trattare e la terapia è solitamente la più lunga. Fondamentalmente, comprende misure igieniche generali e trattamenti meccanici, topici e sistemici.
Mantenere i piedi asciutti, trattare la tinea della pelle circostante ed evitare le scarpe ermetiche sono importanti, soprattutto per la prevenzione delle recidive. In caso di paronichia, il contatto con l’umidità deve essere ridotto al minimo ed evitato del tutto con carne, pesce, verdure fresche e frutta.
Le unghie ispessite e l’ipercheratosi subungueale devono essere rimosse meccanicamente per quanto possibile, preferibilmente dopo aver ammorbidito le masse cornee con una pasta di urea al 40%. La pelle circostante viene chiusa con un nastro adesivo e la pasta viene applicata sull’unghia con uno spessore pari al dorso di un coltello, quindi viene lasciata sotto un bendaggio occlusivo per tre-cinque giorni. Le parti malate dell’unghia si ammorbidiscono molto più rapidamente e possono essere facilmente tagliate o raschiate. In genere, questa operazione deve essere ripetuta alcune volte fino a quando tutto il materiale infetto viene rimosso. A questo segue il trattamento fungino vero e proprio.
Secondo il consenso generale, il solo trattamento locale è utile solo nei casi di infestazione di un massimo di un terzo dell’unghia e quando la matrice non è ancora stata raggiunta. Le soluzioni e le creme antimicotiche non sono efficaci. L’amorolfina 5% e il ciclopirox 8% sono disponibili sotto forma di vernice. La vernice all’amorolfina viene applicata una volta alla settimana, il ciclopirox quotidianamente. Una nuova base di vernice idrosolubile a base di idrossipropil chitosano sembra essere superiore. Tuttavia, i tassi di guarigione del solo trattamento con la lacca, anche dopo una precedente lavanda ungueale chimica, sono solo del 5 fino a un massimo del 15%. I nuovi farmaci per il trattamento topico dell’OM sono l’efinaconazolo 10% e il tavaborolo 5%. Sono approvati negli Stati Uniti e molto costosi; le percentuali di successo sono leggermente migliori rispetto alle lacche disponibili qui. In Giappone, il luliconazolo è disponibile anche per il trattamento delle unghie. La terbinafina 10% in base di vernice non è disponibile in commercio, ma è stata testata in diverse occasioni.
Il trattamento sistemico con antimicotici è superiore alla terapia locale [8]. Il primo agente attivo per via orale contro i dermatofiti è stata la griseofulvina, che però oggi è praticamente poco utilizzata. I tassi di guarigione erano bassi e la durata del trattamento molto lunga. Il primo preparato azolico usato per via sistemica è stato il ketoconazolo, che ha causato gravi reazioni tossiche epatiche idiopatiche in casi isolati ed è ora commercializzato solo per altre indicazioni. I successi nel trattamento dell’onicomicosi e della candidosi cronica mucocutanea sono stati impressionanti. Il farmaco di proseguimento itraconazolo è oggi l’antimicotico con lo spettro più ampio contro dermatofiti, lieviti e muffe. Si raccomanda un periodo di trattamento di due o tre mesi per le micosi delle unghie delle mani e di tre o quattro mesi per le unghie dei piedi. La cosiddetta terapia d’impulso con 400 mg/giorno per una settimana al mese è uguale alla terapia continua con 200 mg al giorno e consente di risparmiare la metà della sostanza. La tollerabilità dell’itraconazolo è generalmente molto buona, ma è possibile un’interferenza con altri farmaci. Il farmaco di scelta per l’onicomicosi da dermatofiti è la terbinafina, raccomandata a 250 mg al giorno per due o tre mesi per l’onicomicosi delle dita e per tre o quattro mesi per l’onicomicosi degli alluci. Negli studi comparativi, la terbinafina è risultata chiaramente superiore sia all’itraconazolo che al fluconazolo. Il fluconazolo è stato raccomandato come alternativa nel dosaggio di 150-450 mg/settimana e deve essere somministrato fino alla guarigione. Nonostante i buoni valori in vitro, i tassi di guarigione degli antimicotici orali sono inferiori alle aspettative.
Diversi studi hanno dimostrato che il trattamento combinato topico e orale con vernici e compresse è chiaramente superiore alla monoterapia. Questo vale per la terbinafina e l’itraconazolo, nonché per l’amorolfina e il ciclopirox.
I laser sono stati approvati dalla FDA per il “miglioramento temporaneo dell’aspetto delle unghie”. Gli studi critici non hanno mostrato alcun effetto oltre a quello cosmetico [9].
Profilassi delle ricadute
I pazienti con onicomicosi hanno un rischio molto elevato di recidiva anche dopo la guarigione. Da un lato, ciò può essere dovuto a residui subclinici dell’infezione fungina, a micosi non sufficientemente trattate della pelle circostante, a fattori predisponenti persistenti, come circolazione periferica inadeguata, danni traumatici all’unghia, immunodeficienze, eccetera, ma dall’altro lato, può anche essere dovuto a una reinfezione nella casa del paziente, dove sono rimaste le squame cornee, in cui le spore fungine possono sopravvivere per oltre 20 anni. Pertanto, il trattamento topico a lungo termine, l’uso di polveri antimicotiche per le scarpe e la disinfezione sembrano avere senso. [10].
Prospettiva
Le onicomicosi rappresentano ancora una sfida terapeutica, nonostante gli antimicotici altamente efficaci. Devono comunque essere trattati, perché sono molto più di un problema estetico. Si spera che la ricerca continui a cercare farmaci ben tollerati e altamente efficaci.
Letteratura:
- Haneke E: Infezioni fungine dell’unghia. Semin Dermatol 1991; 10: 41-53.
- Burzykowski T, et al: Alta prevalenza di malattie del piede in Europa: risultati del Progetto Achille. Micosi 2003; 46: 496-505.
- Zaias N, et al: Modello autosomico dominante di onicomicosi subungueale distale causata da Trichophyton rubrum. J Am Acad Dermatol 1996; 34: 302-304.
- Denning DW, et al: Malattie fungine delle unghie: una guida alla buona pratica (relazione di un gruppo di lavoro della Società Britannica di Micologia Medica). Br Med J 1995; 311: 1277-1281.
- Haneke E: Biopsie ungueali nell’onicomicosi. Micosi 1985; 28: 473-480.
- Baran R, et al: Una nuova classificazione delle onicomicosi. Br J Dermatol 1988; 139: 567-571.
- Haneke E: Importanza dell’istologia ungueale per la diagnosi e la terapia delle onicomicosi. Ärztl Kosmetol 1988; 18: 248-254.
- Gupta AK, Daigle D, Folley KA: Meta-analisi di rete dei trattamenti per l’onicomicosi. Skin Append Dis 2015; 1: 74-81.
- Gupta AK, Simpson FC: Terapia laser per l’onicomicosi. J Cutan Med Surg 2013; 17: 301-307.
- Baran R, et al: Onicomicosi.2ª ed. Taylor & Francis, Oxon 2006.
PRATICA DERMATOLOGICA 2019; 29(1): 17-20