La sindrome antifosfolipidica (APS) è una trombofilia acquisita ed è associata ad un alto rischio di trombosi venosa, arteriosa o microvascolare. L’anticoagulazione a vita è generalmente indicata per l’APS con manifestazioni trombotiche. Secondo i dati attuali, a questo scopo si dovrebbero utilizzare gli antagonisti della vitamina K (VKA) o l’eparina a basso peso molecolare.
Nei pazienti con sindrome antifosfolipidica (APS), si verificano più frequentemente trombosi profonde delle gambe e delle vene pelviche o del braccio, embolie polmonari e ictus. Può anche portare a complicazioni della gravidanza (travaglio e parto prematuro). L’APS può manifestarsi in modo isolato (APS primaria) o essere associata a una malattia di base, come il LES o un tumore maligno (APS secondaria). Quest’ultima comprende anche l’APS indotta da farmaci. [1,2] Nei criteri di classificazione dell’APS ACR/EULAR aggiornati nel 2023, è stata ampliata la gamma di caratteristiche cliniche ed è stata introdotta una nuova definizione di complicanze della gravidanza. [1,2] Di conseguenza, i prerequisiti per la classificazione come APS sono il rispetto dei criteri di ingresso (almeno 1 criterio clinico e 1 di laboratorio entro 3 anni) e il raggiungimento di almeno 3 punti dalle aree cliniche e 3 punti dall’area di laboratorio. Il lupus anticoagulant (LA) è considerato il più forte predittore di APS, seguito dagli anticorpi anticardiolipina (aCL) e dagli anticorpi β2-glicoproteina I (aβ2GPI). Per ottenere una sensibilità sufficiente, si raccomanda di eseguire tutti e tre i test anticorpali (Ak); LA preferibilmente non durante l’evento tromboembolico acuto. Poiché l’anticorpo antifosfolipide-Ak può occasionalmente manifestarsi solo temporaneamente (ad esempio nel contesto di infezioni), si raccomanda di eseguire test ripetuti e di dimostrare la persistenza degli anticorpi per almeno 12 settimane [3]. In termini di classificazione del rischio, un profilo anticorpale triplo positivo (LA+, anticardiolipina-Ak+, ß2-glicoproteina I-Ak+) rappresenta una costellazione ad alto rischio [9]. Anche la costellazione di LA positivo con o senza anticardiolipina-Ak o ß2-glicoproteina I-Ak (positività singola o doppia con LA) è associata a un rischio elevato. Un rischio medio esiste con LA negativo e titoli moderati o elevati di anticardiolipina-Ak e/o ß2-glicoproteina I-Ak (positività singola o doppia senza LA). La costellazione di LA negativi con titoli bassi di anticardiolipina-Ak e/oß2-glicoproteina I-Ak (positività singola o doppia senza LA) è classificata come a basso rischio [9].
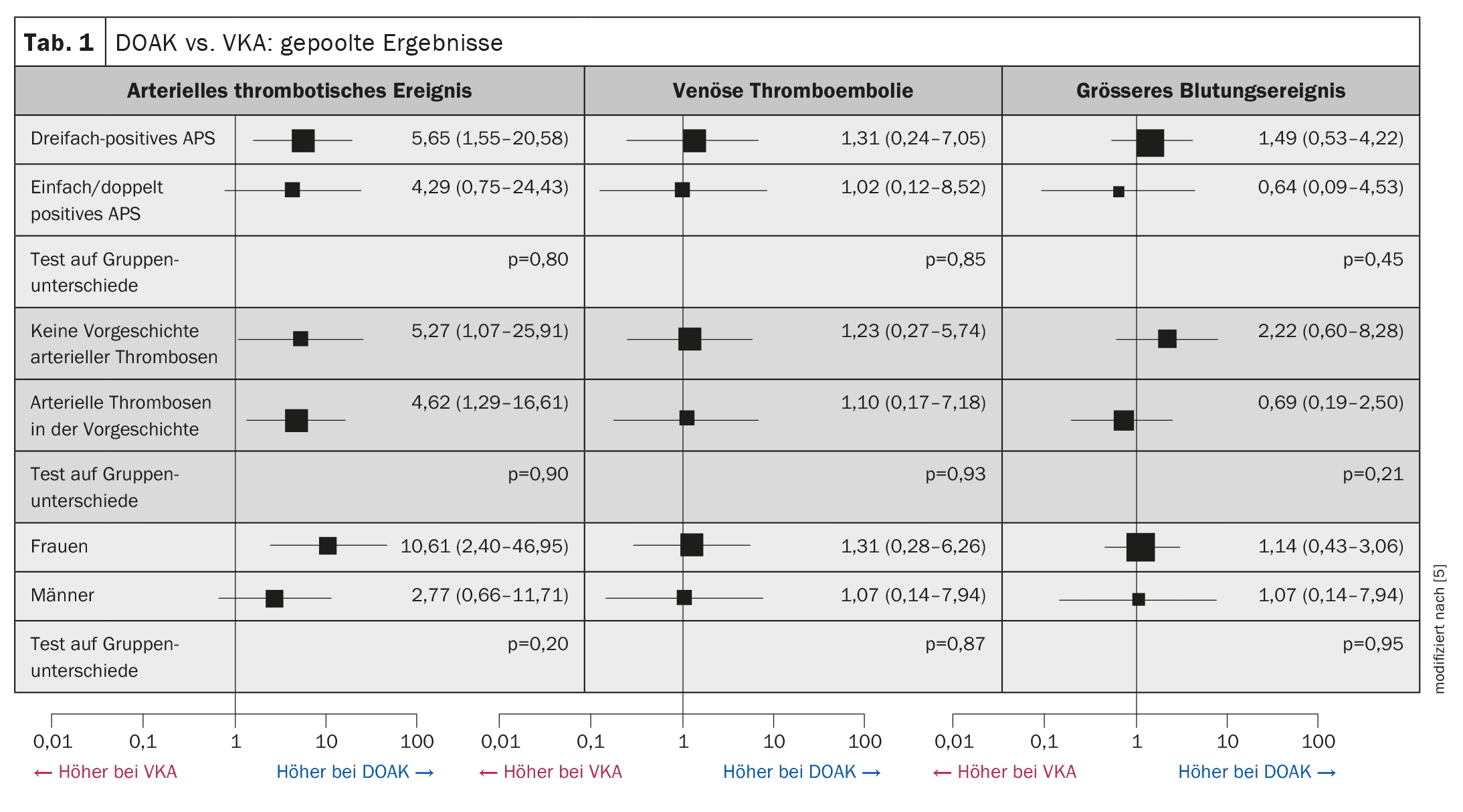
La meta-analisi ha valutato le prove attuali
[4,5]La Prof.ssa Hannah Cohen dell’University College di Londra (UCL) ha presentato una meta-analisi pubblicata nel 2023 in cui è stato valutato l’uso di DOAC rispetto a VKA/warfarin nell’APS utilizzando studi randomizzati controllati (RCT). Sono stati inclusi quattro studi controllati aperti e randomizzati con 472 pazienti. Le analisi statistiche hanno mostrato che i pazienti con APS randomizzati al DOAC avevano un rischio maggiore di trombosi arteriosa rispetto al VKA, mentre non c’erano differenze significative nel rischio di TEV o di eventi emorragici maggiori (Tabella 1) [5].<L’odds ratio (OR) per gli eventi trombotici arteriosi, in particolare l’ictus, era di 5,43 (95% CI: 1,87-15,75; p 0,001, I2=0%), che corrisponde a un rischio significativamente aumentato con DOAC rispetto a VKA. Al contrario, gli OR corrispondenti per il TEV erano 1,20 (95% CI: 0,31-4,55; p=0,79, I2=0%) e per un evento emorragico maggiore 1,02 (95% CI: 0,42-2,47; p=0,97; I2=0%), il che significa che queste differenze erano relativamente piccole e il livello di significatività non è stato raggiunto. Le differenze nel rischio di eventi trombotici arteriosi non potevano essere spiegate da eventi corrispondenti nell’anamnesi, né dal rilevamento di anticorpi tripli positivi o dai fenotipi degli anticorpi antifosfolipidi, ha spiegato il relatore e ha sottolineato, [4,6–8] che le società professionali internazionali ISTH (International Society on Thrombosis and Haemostasis), ICAPA (International Congress on Antiphospholipid Antibodies Taskforce) ed EULAR (European League Against Rheumatism) raccomandano di evitare l’uso dei DOAC nella trombosi arteriosa associata all’APS. L’uso dei DOAC non è generalmente raccomandato per i pazienti triplo-positivi ad alto rischio.Congresso: EHA2024
Letteratura:
- Barbhaiya M, et al: Collaboratori dei criteri di classificazione ACR/EULAR APS. I criteri di classificazione della sindrome antifosfolipidica ACR/EULAR 2023. Arthritis Rheumatol 2023; 75(10): 1687-1702.
- Barbhaiya M, et al: Collaboratori dei criteri di classificazione ACR/EULAR APS. Criteri di classificazione della sindrome antifosfolipidica ACR/EULAR 2023. Ann Rheum Dis 2023; 82(10): 1258-1270.
- “Diagnosi e trattamento della trombosi venosa e dell’embolia polmonare”, linea guida S2k, versione: 5.5 Versione: 14/02/2023, valida fino al 13/02/2028.
- “Sfide nella gestione della sindrome trombotica da antifosfolipidi”, Prof. Dr. Hannah Cohen, EHA2024, Madrid, 13.6.-16.6.2024.
- Khairani CD, et al: Anticoagulanti orali diretti vs. antagonisti della vitamina K nei pazienti con sindromi antifosfolipidi: Meta-analisi di studi randomizzati. J Am Coll Cardiol 2023; 81(1): 16-30.
- Zuily S, et al: Uso degli anticoagulanti orali diretti nei pazienti con sindrome trombotica da antifosfolipidi: Guida del Comitato Scientifico e di Standardizzazione della Società Internazionale di Trombosi ed Emostasi. J Thromb Haemost 2020; 18(9): 2126-2137.
- Cohen H, et al: 16° Congresso Internazionale sugli Anticorpi Antifosfolipidi Rapporto della Task Force sulle tendenze terapeutiche della sindrome antifosfolipidica. Lupus 2020; 29(12): 1571-1593.
- Tektonidou MG, et al: Raccomandazioni EULAR per la gestione della sindrome antifosfolipidica negli adulti. Ann Rheum Dis 2019; 78(10): 1296-1304.
- Bauersachs R, et al: Terapia della sindrome antifosfolipidica (APS) con i DOAC. Hamostaseologia 2019; 39(03): 298-300.
HAUSARZT PRAXIS 2024; 19(11): 50-51 (pubblicato il 25.11.24, prima della stampa)