Nei moderni concetti di patogenesi e trattamento, anche le dimensioni psicosociali sono incluse nella gestione delle dermatosi croniche. Lo stress psicosociale è uno dei fattori scatenanti della dermatite atopica e può aggravare i sintomi. Questo può provocare un ciclo prurito-graffio con conseguenze negative a vari livelli. La terapia multimodale, che comprende un’assistenza di base costante e strategie di coping interdisciplinari, può portare a un sollievo dai sintomi.
Le malattie della pelle sono aumentate notevolmente negli ultimi anni. Circa il 13% dei bambini e il 2-3% degli adulti soffrono di dermatite atopica [1]. È stato più volte dimostrato empiricamente che i sintomi cutanei cronicamente stressanti sono correlati a condizioni psicopatologiche come la depressività, l’ansia, il comportamento di coping disfunzionale, la dissociazione, il ritiro e l’impotenza [2]. “Molte malattie mentali primarie sono malattie legate allo stress. Lo stress persistente influisce anche sulla pelle attraverso i modulatori immunitari”, afferma il Dr. med. Manfred Buchberger, specialista in psichiatria e psicoterapia, Praxisgemeinschaft Binningen [1]. Si tratta di una struttura complessa con interazioni multiple. Le prove scientifiche dimostrano che lo stress psicologico altera la capacità della pelle di rispondere agli stimoli ambientali attraverso cambiamenti neuroendocrini e immunologici.
Psiche e pelle – un’interazione bidirezionale
“La pelle e l’anima sono strettamente intrecciate e si influenzano a vicenda”, spiega il dottor Buchberger [1]. Un collegamento tra la situazione psicosociale e la condizione della pelle appare anche nel linguaggio colloquiale: frasi come ‘non mi prude’ o ‘qualcosa mi entra sotto la pelle’ indicano un’attivazione neuroendocrina concreta e interazioni con il sistema immunitario della pelle: per esempio, la regolazione del flusso sanguigno da parte dei nervi adrenergici o la stimolazione sensoriale con il successivo rilascio di neuropeptidi e l’attivazione dei mastociti, cioè l’infiammazione mediata da neuroimmunoendocrine [2]. Importanti fattori patogenetici della dermatite atopica sono l’infiammazione di tipo 2 geneticamente determinata, una barriera cutanea indebolita e la disbiosi microbica. Lo stress psicosociale è uno dei fattori provocatori che possono contribuire ad aggravare i sintomi e quindi ad aumentare il livello di stress. Nei meccanismi di questa interazione bidirezionale, gioca un ruolo importante il fatto che la pelle abbia un collegamento diretto con le strutture centrali della risposta neuroendocrina allo stress, attraverso la sua fitta innervazione e una rete di vasi sanguigni [2].
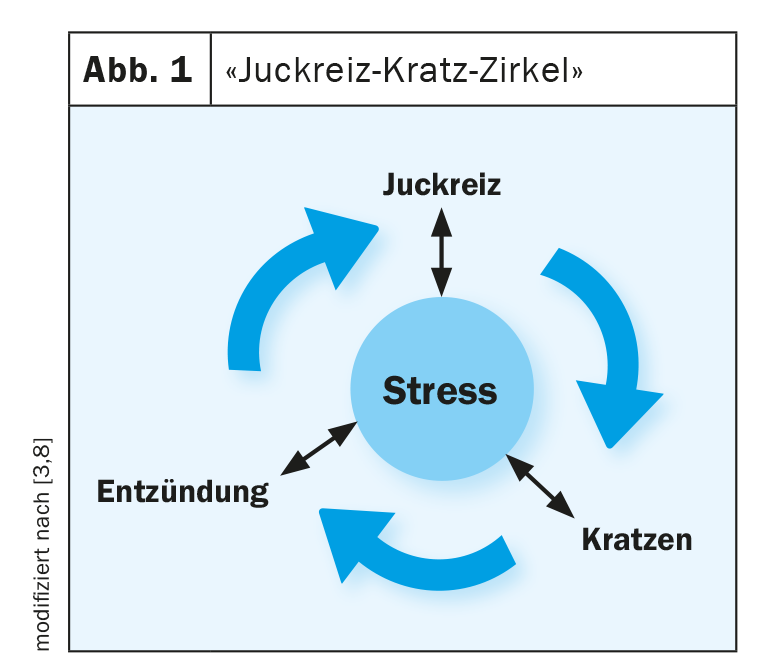
Stress psicosociale e il circolo “prurito-graffio
La dermatite atopica si manifesta nell’80% dei casi già nel 1° anno di vita; i primi sintomi cutanei compaiono solitamente a partire dal terzo mese di vita, riferisce il Dr. med. Jan Izakovic, specialista in dermatologia e venereologia, Dermatologische Praxis Basel [3]. “La pelle secca, il prurito, l’eruzione cutanea e il decorso cronico episodico sono le caratteristiche principali della dermatite atopica”, afferma il dottor Izakovic [3]. I fattori scatenanti includono le sostanze irritanti per la pelle contenute nei cosmetici, le influenze meteorologiche, la sudorazione e lo stress psicosociale, dice l’esperto. Il prurito è uno dei sintomi principali della dermatite atopica ed è molto spiacevole per chi ne è affetto. Il prurito le toglie il sonno, riduce la concentrazione e le prestazioni e può influire in modo significativo sulla sua qualità di vita complessiva. Il grattamento come reazione porta ad un aggravamento dei sintomi; in questo contesto, si parla anche del circolo prurito-graffio (Fig. 1) [2]. Di conseguenza, il danno cutaneo peggiora e vengono rilasciate altre citochine che promuovono il prurito, aumentando la cascata infiammatoria. Possono verificarsi disturbi del sonno e una maggiore suscettibilità allo stress, che a sua volta porta a un’intensificazione del ciclo prurito-graffio. “L’obiettivo della terapia è quello di interrompere questo circolo vizioso”, afferma il dottor Izakovic [3].
Rafforzare la barriera cutanea attraverso una cura di base – dall’interno e dall’esterno
Se la barriera cutanea è disturbata, la pelle diventa secca e screpolata e quindi suscettibile di infiammazione [4]. Un difetto nella funzione barriera della pelle è una caratteristica della dermatite atopica ed è ulteriormente aggravato da una risposta infiammatoria cutanea [5,14]. Il ripristino della funzione barriera disturbata è centrale nella gestione terapeutica della dermatite atopica. Pertanto, nelle linee guida [6,7] si raccomanda una terapia di base coerente in tutte le fasi e gravità della dermatite atopica. Un componente importante di questi è rappresentato dagli emollienti, ossia sostanze esterne prive di principi attivi e con proprietà rinfrescanti. Oltre ai prodotti di cura applicati alla pelle dall’esterno, tuttavia, anche un adeguato apporto di nutrienti dall’interno può aiutare a proteggere la barriera cutanea. Gli acidi grassi polinsaturi, come l’acido γ-linolenico (GLA), svolgono un ruolo importante in questo senso [8]. È stato osservato che un abbassamento delle concentrazioni di GLA nel sangue può portare a un eczema pruriginoso [9]. Questa carenza può essere compensata assumendo dosi elevate di olio di enotera contenente acido γ-linolenico. In Svizzera, è disponibile l’olio di semi di enotera Epogam® per la terapia della dermatite atopica, che contiene il principio attivo acido γ-linolenico. L’effetto nell’uso a lungo termine è antinfiammatorio e antipruriginoso, allo stesso tempo si riduce la secchezza della pelle [10]. La comparsa dell’effetto inizia dopo 4-8 settimane di assunzione quotidiana. Come dimostra uno studio pubblicato nel 2014 da Simon et al. mostra che possono trarre beneficio soprattutto quei pazienti in cui il livello di acido γ-linolenico nel sangue aumenta in modo significativo [11]. Quindi, la diminuzione dello SCORAD è correlata all’entità dell’aumento dei livelli di acido γ-linolenico. Le capsule di Epogam® sono approvate per l’uso dalle compagnie di assicurazione sanitaria in Svizzera, per adulti e bambini a partire da 1 anno di età e sono ben tollerate nella terapia a lungo termine [12,13].
|
Cura di base attraverso l’applicazione di sostanze nutritive esterne e interne. Il ripristino della funzione barriera disturbata è centrale nella gestione terapeutica della dermatite atopica. Per raggiungere questo obiettivo, è necessaria una terapia di base coerente in tutte le fasi e i gradi di gravità. I prodotti topici senza principi attivi sono una parte importante di questo processo. Inoltre, l’apporto di nutrienti dall’interno può contribuire alla protezione della barriera cutanea. L’acido γ-linolenico è un acido grasso polinsaturo, che fornisce alla pelle importanti nutrienti [4]. Con l’uso a lungo termine, si può ottenere un effetto di riduzione della secchezza e antiprurito nei bambini e negli adulti con dermatite atopica [10]. |
La riduzione del paziente come importante pilastro terapeutico interdisciplinare
Nel modello bio-psicosociale dell’OMS, la salute e la malattia sono intese come il risultato dell’interazione di processi fisiologici, psicologici e sociali [15]. L’entità della menomazione si basa sulla classificazione ICF del funzionamento, della disabilità e della salute [15]. Una componente importante dei concetti multidimensionali per il trattamento delle dermatosi croniche ricorrenti è l’educazione del paziente. Una malattia cutanea cronica è spesso associata a conseguenze di vasta portata per i pazienti in termini di qualità della vita, di necessità di terapia e di gestione della malattia nella vita quotidiana, professionale e privata. La stigmatizzazione è anche un fattore di stress psicologico che spesso gioca un ruolo nelle dermatosi infiammatorie croniche. Nel contesto dell’educazione del paziente, l’attenzione si concentra sullo sviluppo di strategie per affrontare le menomazioni causate dalla malattia cutanea cronica. Nelle sessioni di formazione, al paziente viene insegnato un approccio olistico e un supporto per affrontare la malattia e il suo impatto sull’intera situazione di vita. Migliorare le strategie di coping è un prerequisito per migliorare a lungo termine il decorso della malattia. Per la dermatite atopica, vengono offerti programmi di formazione standardizzati per le persone affette di tutte le fasce d’età e una formazione per i genitori dei bambini piccoli affetti. Promuovendo le capacità di gestione della malattia, si possono raggiungere obiettivi a medio-lungo termine come la guarigione o la riduzione delle lesioni cutanee, la riduzione del prurito fastidioso e il ripristino e la stabilizzazione della funzione di barriera protettiva della pelle. Il programma di formazione per bambini, adolescenti e genitori con dermatite atopica è basato sull’evidenza ed è efficace (livello di evidenza A secondo l’analisi Cochrane) [15].
Fonte: Zeller Medical AG
Letteratura:
- Buchberger M: Non vedo l’ora! La pelle – specchio dell’anima? Formazione avanzata digitale, Zeller Medical AG, 11.02.2021.
- Peters EMJ: Pelle stressata? – Stato attuale delle correlazioni psicosomatiche molecolari e del loro contributo alle cause e alle conseguenze delle malattie dermatologiche. JDDG 2015, DOI: 10.1111/ddg.12957
- Izakovic J: Perché ho prurito? La pelle – specchio dell’anima? Formazione digitale, Zeller Medical AG, 11.02.2021
- DAZ: Farmaci e terapia. L’acido gamma-linolenico per una forte barriera cutanea Deutsche Apotheker Zeitung 2005, n. 34, pag. 48, 21.08.2005 www.deutsche-apotheker-zeitung.de, (ultimo accesso 12.02.2021)
- Volz T, et al: Sul ruolo del sistema immunitario innato nella dermatite atopica. Dermatologo 2015; 66: 90-95.
- Eichenfield LF, et al: Linee guida per la gestione della dermatite atopica: sezione 2. Gestione e trattamento della dermatite atopica con terapie topiche. J Am Acad Dermatol 2014; 71: 116-132.
- Werfel T, et al: S2k-Leitlinie Neurodermitis (eczema atopico, dermatite atopica) – Kurzversion. J Dtsch Dermatol Ges 2016; 14: 92-106.
- Schnopp C: Formazione sulla neurodermite: come può sostenere le persone colpite? Forum dei pazienti allergici, 27.01.2018, www.allergieinformationsdienst.de
- Rupf R: Olio di enotera nei bambini – una speranza per la dermatite atopica. Società Medica Svizzera per la Fitoterapia 2001, www.smgp.ch, (ultimo accesso 12.02.2021)
- Junghans V: Fitoterapia nel trattamento della dermatite atopica. Dr. Volker Junghans Tesi nell’ambito del programma di specializzazione in fitoterapia della SMGP, www.smgp.ch (ultimo accesso 12.02.2021)
- Simon D, et al: I livelli di acido gamma-linolenico sono correlati all’efficacia clinica dell’olio di primerosio della sera nei pazienti con dermatite atopica. Adv Ther 2014; 31(2): 180-188.
- Rapporto di valutazione HMPC su Oenothera blennis L., Oenothera lamarckiana L., oleum 2018, www.ema.europa.eu (ultimo accesso 12.02.2021)
- Informazioni tecniche: epogam® 1000 vegicaps soft®, www.swissmedicinfo.ch, (ultimo accesso 12.02.2021)
- Biedermann T, et al: Regolazione dell’immunità delle cellule T nella dermatite atopica da parte dei microbi: lo Yin e lo Yang dell’infiammazione cutanea. Front Immunol 2015; 6: 353.
- Linea guida interdisciplinare S1: Riabilitazione dermatologica ospedaliera. Bayerisches Ärzteblatt 3/2017. www.bayerisches-aerzteblatt.de, (ultimo accesso 12.02.2021)
PRATICA DERMATOLOGICA 2021; 31(1): 28-30
PRATICA DERMATOLOGICA 2021; 31(6): 44-46












