I pazienti pediatrici sono un gruppo di pazienti molto eterogeneo. Le medicazioni delle ferite devono essere adattate alla struttura cutanea del bambino colpito. Le ferite primarie in via di guarigione devono essere protette dall’attrito meccanico. Il potenziale della rapida rigenerazione cellulare nell’infanzia può essere sfruttato in modo ottimale. Una buona gestione del dolore è essenziale fin dalla prima cura della ferita.
La fascia d’età dei pazienti pediatrici va dai neonati (inclusi i prematuri) ai giovani adolescenti di 16-18 anni. La pelle dei bambini è molto sensibile e può reagire molto rapidamente alla pressione o all’impatto meccanico con lievi arrossamenti, per lo più innocui, o lesioni cutanee superficiali, che di solito scompaiono da sole. guarigione.
Sia dopo la nascita che durante la pubertà, la pelle del bambino cambia in modo significativo. La pelle di un neonato prematuro, ad esempio, presenta peculiarità fisiologiche e anatomiche che sono associate a rischi corrispondenti. Essendo l’organo più grande del neonato prematuro, la pelle rappresenta circa il 13% del peso corporeo, rispetto al 3% degli adulti [1]. Già dalla 27ª-29ª settimana Nella prima settimana di gravidanza (SSW), tutte le strutture anatomiche della pelle sono al loro posto, anche se non ancora in forma matura. Solo nella 32esima settimana di gestazione e nella successiva maturazione intrauterina fino alla regolare data di scadenza, lo strato corneo forma una protezione sufficiente. Dopo la nascita, si verifica un processo di maturazione accelerato della pelle, per cui a circa due settimane dalla nascita, indipendentemente dal grado di prematurità, la funzione protettiva dell’epidermide è garantita [2]. Non solo dopo la nascita, ma anche nell’adolescenza, si verificano cambiamenti significativi nella pelle a causa dei cambiamenti ormonali nell’organismo [1].
Aspetti della guarigione delle ferite
In linea di principio, si può presumere che nella maggior parte dei casi i bambini abbiano ferite che guariscono principalmente. A causa della crescita del bambino e del cambiamento della struttura cutanea descritto sopra, soprattutto nell’infanzia e nell’adolescenza, la cura e il trattamento delle ferite devono sempre essere adattati in base all’età, alla pelle e alle condizioni delle parti del corpo interessate. Le medicazioni per le ferite di solito non vengono testate dai produttori sui bambini e certamente non in gruppi di età diversi, e le esperienze del trattamento delle ferite nei pazienti adulti vengono spesso trasferite ai bambini senza riflettere. È evidente che le esigenze e i requisiti individuali dei bambini a diverse età non sono sempre presi in considerazione [3].
Tenendo conto delle strutture cutanee del bambino, i seguenti aspetti sono di importanza centrale per quanto riguarda la guarigione delle ferite nei bambini:
- La pelle dei prematuri/neonati e dei neonati nel primo anno di vita è più sottile del 60% rispetto a quella dei pazienti adulti e quindi è soggetta a lesioni da medicazioni, ad aderire alla ferita e ai bordi della ferita e a lacerazioni cutanee.
- La rigenerazione della pelle, soprattutto nella fase di granulazione, è significativamente più veloce nei bambini rispetto agli adulti (maggior numero di fibroblasti; la produzione di collagene ed elastina è maggiore nei bambini).
- La pelle, in quanto organo, cresce rapidamente, soprattutto nei bambini di età inferiore ai cinque anni.
Le cicatrici crescono potenzialmente più lentamente della pelle circostante non cicatrizzata e possono quindi causare limitazioni funzionali dopo poco tempo.
I bambini, quindi, non sono piccoli adulti in termini di guarigione delle ferite e necessitano di un’assistenza qualificata per le ferite, adattata alle esigenze dei pazienti pediatrici. È evidente che i pazienti pediatrici con malattie croniche o nel contesto di trattamenti intensivi e di mantenimento in vita sono inclini a disturbi della guarigione delle ferite o alla guarigione cronica delle ferite. Questi problemi più difficili di guarigione delle ferite richiedono l’esperienza di un team multidisciplinare specializzato nella cura delle ferite pediatriche, e non sono evidenziati in questo articolo.
Medicazioni per ferite
Per supportare in modo ideale la guarigione primaria delle ferite nei bambini, le ferite devono essere protette dall’attrito meccanico. In questo modo, la rigenerazione della ferita non viene disturbata. A seconda dell’età del bambino, della localizzazione e delle dimensioni della ferita, la medicazione non è più necessaria dopo circa 48 ore. La disinfezione della ferita poco evidente di solito non è necessaria, perché il tessuto è già chiuso durante la prima ispezione della ferita.
In generale, i bambini hanno alcune peculiarità rispetto ai pazienti adulti, che influenzano anche la scelta delle medicazioni appropriate per le ferite [3–5]. In primo luogo, per i bambini sono solitamente necessarie medicazioni piccole e flessibili. La medicazione deve quindi essere disponibile in dimensioni ridotte o deve essere possibile tagliarla di conseguenza [3]. I bordi fissi spesso non corrispondono al contorno del bambino e sono quindi adatti solo in misura limitata. Inoltre, di solito non è necessario utilizzare medicazioni con un’assorbenza molto elevata, perché la secrezione della ferita nei bambini è di solito minima e quindi raramente rappresenta un problema.
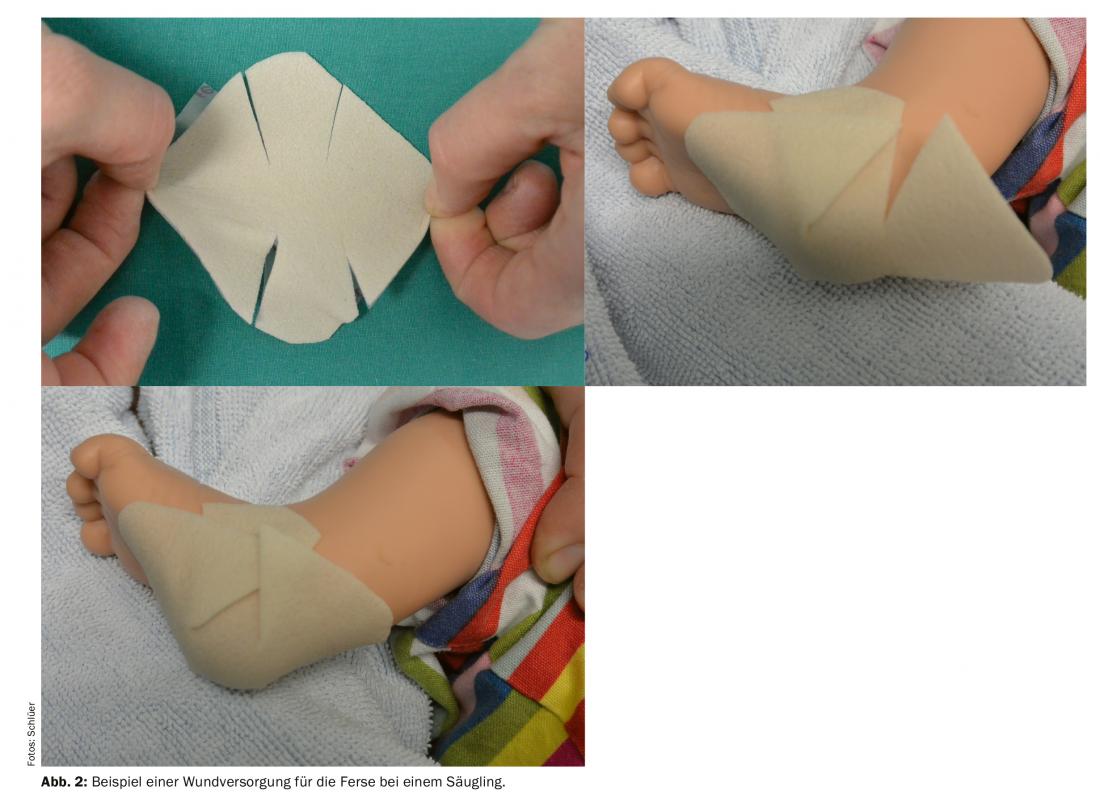
Da un lato, i bambini possono subire una ritraumatizzazione attraverso il cambio della medicazione, che ricorda loro l’evento dell’incidente, ad esempio. Inoltre, l’ansia e il dolore durante il cambio della medicazione spesso influiscono pesantemente sul benessere del bambino e della sua famiglia. La paura e il dolore, in quanto due fenomeni che si rafforzano reciprocamente, non possono essere sempre chiaramente separati. Di conseguenza, spesso è difficile distinguere se un bambino ha principalmente paura del dolore o se prova davvero dolore durante il cambio della medicazione. È quindi essenziale utilizzare medicazioni per ferite in pediatria che siano facili da applicare, che permettano lunghi intervalli tra i cambi di medicazione, che non si attacchino alla ferita e che permettano cambi di medicazione atraumatici in qualsiasi momento. Risulta che le medicazioni adatte ai bambini devono essere soprattutto flessibili nell’uso (riquadro, Fig. 2).

Ci sono diverse linee guida disponibili sulla gestione delle ferite nei pazienti adulti – linee guida generali per le ferite croniche e generali, ma anche linee guida specifiche per le ferite come le ulcere da pressione [6,7]. Per quanto ne sa l’autore, non esiste ancora una linea guida per il trattamento delle ferite che sia adattata alle esigenze dei bambini di diverse età. Sebbene sia necessario prestare attenzione agli ingredienti di un condimento, questi non sono testati per tutte le età. Allo stesso modo, mancano le conoscenze sugli effetti a lungo termine delle medicazioni contenenti argento nei neonati prematuri, nei neonati e nei bambini piccoli o sugli effetti del calcio nei prodotti a base di alginato in questo gruppo di età.
Prevenire la ritraumatizzazione, coinvolgendo il bambino
Una gestione del dolore adattata e adeguata al cambio della medicazione è indispensabile per contrastare la ritraumatizzazione del bambino e di tutta la sua famiglia.
Inoltre, è indispensabile preparare il bambino interessato all’imminente cambio di medicazione, coinvolgendo la sua famiglia e in modo adeguato all’età, e coinvolgere il bambino durante l’intervento [4,5]. In questo modo si crea una buona condizione perché il bambino tolleri che un genitore rimuova la medicazione e che lui stesso riapplichi la medicazione. Ha senso spiegare al bambino ogni singolo passo e poi eseguirlo lentamente.
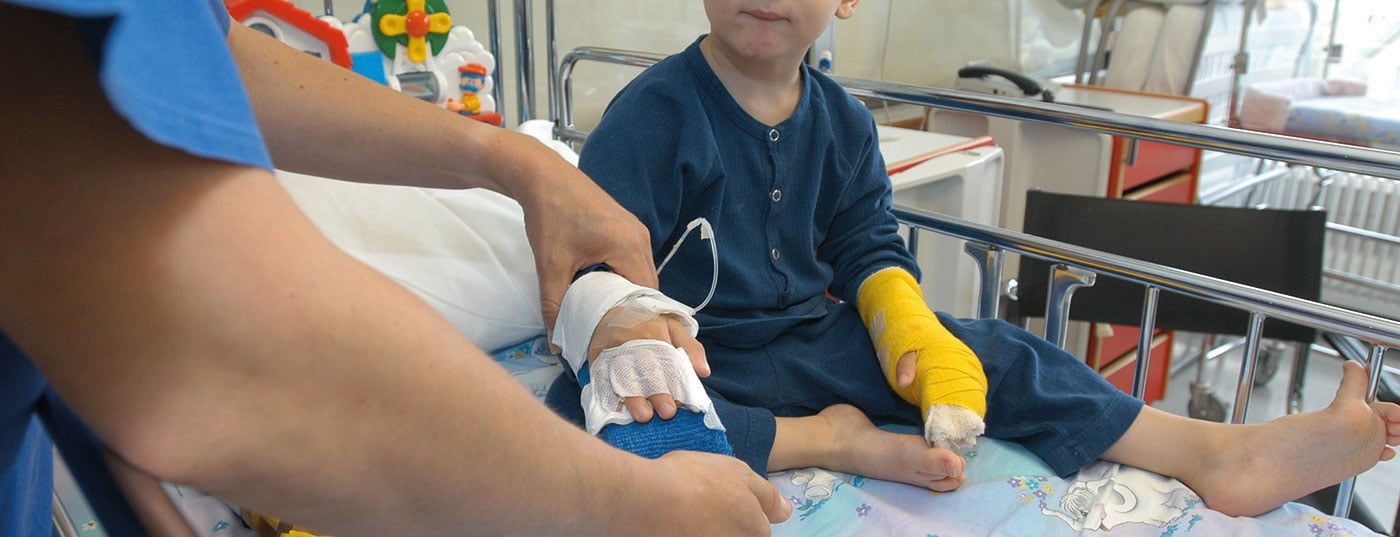
Allo stesso modo, gli orsacchiotti e le bambole rappresentano una gradita distrazione. Possono anche fungere da “pazienti per la prima volta”, per i quali il cambio della medicazione può essere eseguito inizialmente in modo giocoso e quindi mostrato al bambino (Fig. 1).
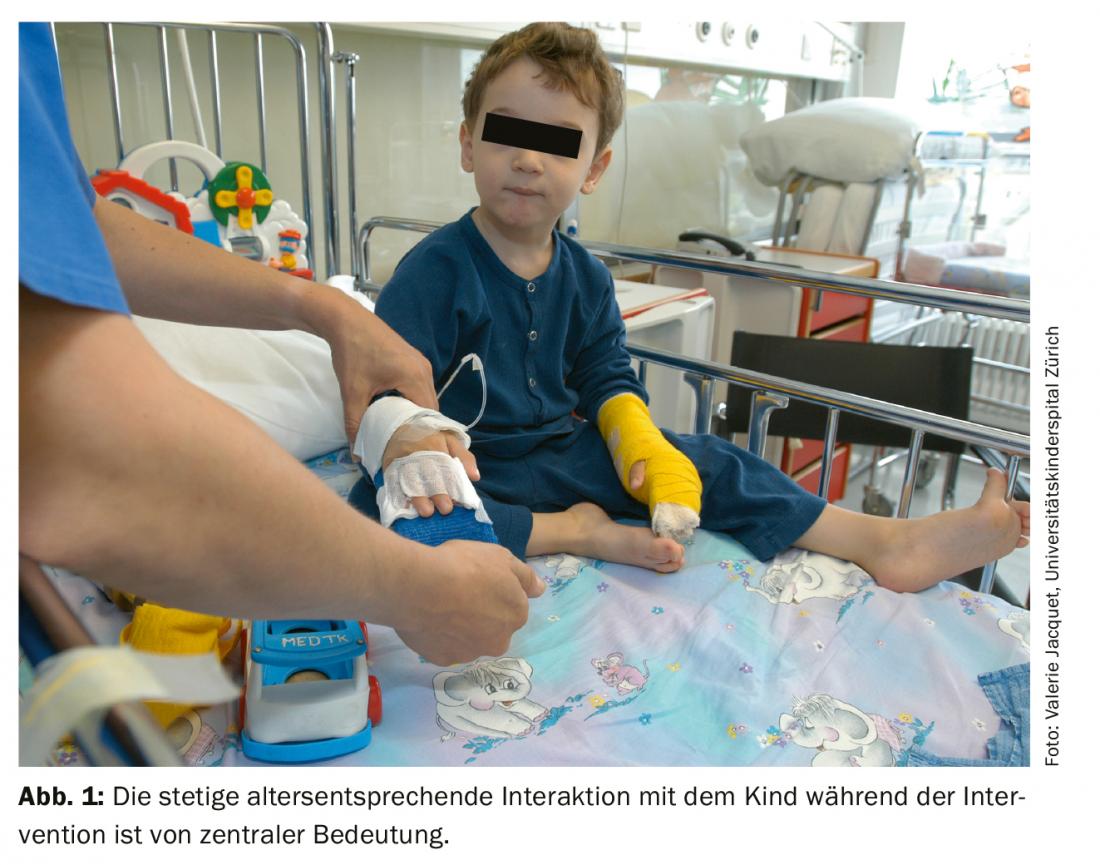
Conclusioni e raccomandazioni per la pratica clinica
Per la pratica clinica, è indispensabile avere presenti i diversi aspetti che influenzano la cura delle ferite nei bambini. La scelta corretta della medicazione della ferita è importante per contrastare la ritraumatizzazione della pelle e della psiche del bambino. L’attività e la libertà di movimento del bambino hanno la massima priorità, ma la ferita deve essere protetta dall’irritazione meccanica. I bambini devono essere coinvolti nei cambi di medicazione e nella cura delle ferite in modo giocoso e in base alla loro età e alle loro possibilità, e non bisogna frenare il loro desiderio di eseguire le azioni da soli. È anche importante ottenere la fiducia della famiglia per poter accompagnare il bambino nel modo migliore. La scelta della medicazione ideale è guidata dalla considerazione delle specificità di ogni gruppo di età, della struttura della pelle e delle esigenze dei bambini di una manipolazione minima.
Messaggi da portare a casa
- I pazienti pediatrici sono un gruppo di pazienti molto eterogeneo.
- Le medicazioni delle ferite devono essere adattate alla struttura cutanea del bambino colpito.
- Le ferite primarie in via di guarigione devono essere protette dall’attrito meccanico. Il potenziale della rapida rigenerazione cellulare nella prima infanzia può essere sfruttato in modo ottimale.
- Una buona gestione del dolore è essenziale fin dalla prima cura della ferita.
Letteratura:
- Butler CT: Cura della pelle in età pediatrica: linee guida per la valutazione, la prevenzione e il trattamento. Infermieristica dermatologica 2007; 19(5): 471-486.
- Blume-Peytavi U, et al: Pratiche di cura della pelle per neonati e bambini: revisione delle prove cliniche per le migliori pratiche. Dermatologia pediatrica 2012; 29(1): 1-14.
- Bahasterani MM: Una panoramica delle conoscenze e delle considerazioni sulla cura delle ferite neonatali e pediatriche. Gestione delle ferite da stomia 2007; 53(6): 34-55.
- Bahasterani MM, et al: Terapia V.A.C. nella gestione delle ferite pediatriche: revisione clinica ed esperienza. International Wound Journal 2009; 6(1): 1-26.
- Gabriel A, et al: Esiti della chiusura sottovuoto per il trattamento delle ferite in una popolazione pediatrica: serie di casi di 58 pazienti. Journal of Plastic, Reconstructive & Aesthetic Surgery 2009; 62: 1428-1436.
- Fan K, et al: Stato dell’arte dei prodotti topici per la guarigione delle ferite. Chirurgia Plastica Ricostruttiva 2011; 127(Suppl 1): 44S-59S.
- Warriner RA III, Carter MJ: Lo stato attuale dei protocolli basati sull’evidenza nella cura delle ferite. Chirurgia Plastica Ricostruttiva 2011; 127 (Suppl 1): 144S-153S.
PRATICA DERMATOLOGICA 2020; 30(2): 16-18