Le dermatosi bollose autoimmuni (BAID) sono un gruppo di malattie rare, potenzialmente pericolose per la vita, che si manifestano clinicamente come lesioni sulla pelle o sulle membrane mucose, ma che, contrariamente all’intuizione, non devono sempre essere accompagnate da vesciche. I cambiamenti della pelle e della membrana mucosa sono innescati da una reazione mediata da autoanticorpi del sistema immunitario alle proteine strutturali della pelle.
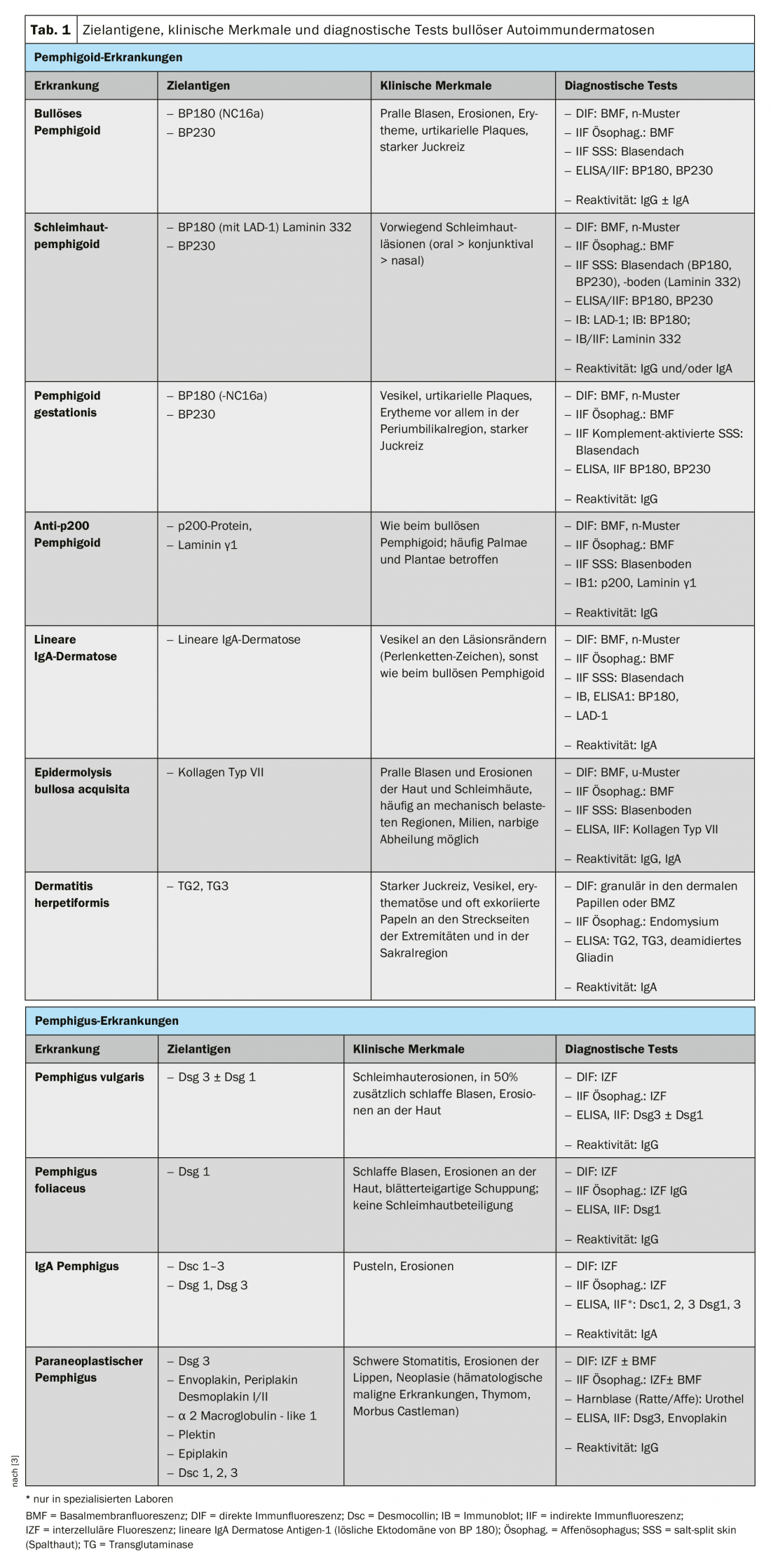
Le dermatosi bollose autoimmuni (BAID) sono un gruppo di malattie rare, potenzialmente pericolose per la vita, che si manifestano clinicamente come lesioni sulla pelle o sulle membrane mucose, ma che, contrariamente all’intuizione, non devono sempre essere accompagnate da vesciche. I cambiamenti cutanei e mucosali sono innescati da una reazione mediata da autoanticorpi (AAK) del sistema immunitario alle proteine strutturali della pelle che causano l’integrità dell’epitelio stesso (desmosomi) o quella dell’ancoraggio epiteliale al tessuto connettivo sottostante della pelle o della mucosa. Le prime sono raggruppate come malattie da pemfigo e le seconde come malattie da pemfigoide (Tab. 1) [1,2]. La dermatite erpetiforme, in cui si formano anticorpi contro la transglutaminasi 2 e 3 e che è sempre accompagnata dalla celiachia, deve essere distinta da questa [3].
L’antigene bersaglio degli autoanticorpi ha un’influenza decisiva sulla patogenesi e quindi sull’aspetto clinico della BAID, serve a stabilire una diagnosi esatta e ha un’influenza decisiva sulla prognosi e sulla terapia da applicare. Di seguito, verranno considerati in particolare il riconoscimento e la differenziazione del pemfigo e delle malattie pemfigoidi, nonché le fasi diagnostiche. Informazioni più approfondite sono fornite dalle attuali linee guida [4,5] (linea guida EADV pemfigo e DH), nonché dagli articoli di ricerca scientifica e dalle recensioni pubblicate regolarmente.
Epidemiologia: ad eccezione del pemfigoide gestazionale, tutte le BAID possono in linea di principio manifestarsi a qualsiasi età, ma esiste una tipica distribuzione per età delle singole malattie. Mentre la dermatosi lineare IgA è più comune nei bambini e negli adolescenti, le persone con pemfigoide bolloso di solito sviluppano la malattia dopo i 75 anni, e i pazienti con pemfigo sono in media da uno a due decenni più giovani. [6,7]. Geograficamente, il pemfigoide bolloso domina nell’Europa settentrionale e centrale e nel Nord America, con un’incidenza di circa 20 milioni di abitanti/anno. Nell’Europa meridionale, in Israele e in Iran, il pemfigo è la BAID più comune, con un’incidenza annuale di 5-15 milioni di abitanti [1]. In Svizzera, l’incidenza del pemfigoide bolloso è risultata essere di 12,1 milioni/anno e del pemfigo vulgaris e foliaceo di 0,6 milioni/anno nel 2001/2002 [8]. Tutte le altre BAID si verificano con una frequenza ancora minore rispetto al pemfigo.
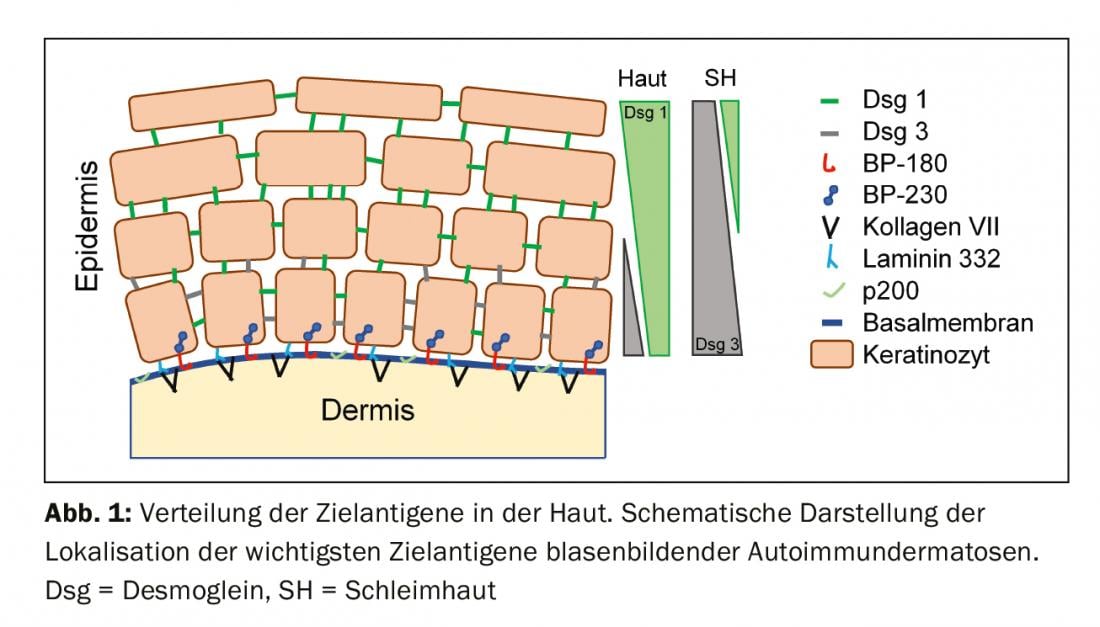
Autoantigeni e presentazione clinica
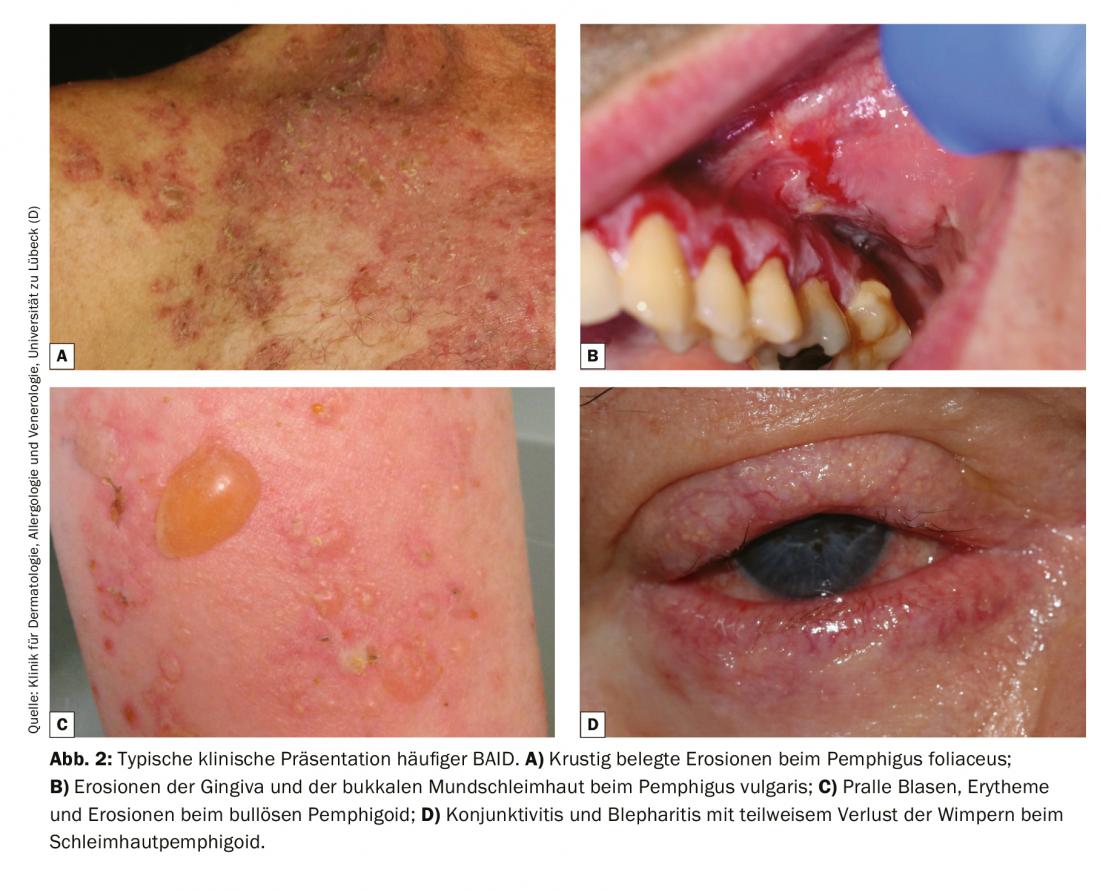
Per comprendere il quadro clinico della BAID, è opportuno innanzitutto osservare la distribuzione degli antigeni bersaglio all’interno della pelle e della mucosa (Fig. 1) . Gli antigeni target del gruppo pemfigoide assicurano l’ancoraggio dell’epitelio alla membrana basale e al tessuto connettivo sottostante. Quest’area è chiamata anche zona di giunzione dermo-epidermica. Quando gli autoanticorpi si legano a queste proteine strutturali, si verifica una complessa reazione infiammatoria con l’attivazione locale del sistema del complemento, l’infiltrazione di eosinofili, neutrofili, macrofagi e linfociti nella parte superiore del derma e il successivo rilascio di specie reattive dell’ossigeno e di proteasi da parte di queste cellule, distruggendo infine la zona della giunzione dermo-epidermica [9]. Ne consegue la formazione di fessure subepidermiche e di vesciche rigonfie (sierose/emorragiche) clinicamente tipiche (Fig. 2C). L’irritazione meccanica porta all’erosione della pelle e talvolta delle membrane mucose. Gli autoanticorpi del pemfigoide bolloso si legano al BP180 (collagene di tipo XVII), in particolare al dominio NC16A del BP180, e nella metà dei pazienti anche al BP230 (Tabella 1) . Il 20% dei casi di pemfigoide bolloso progredisce senza vesciche, con una varietà di quadri clinici, tra cui eritema orticarioide, papule escoriate ed eczema [10]. C’è praticamente sempre un prurito pronunciato. Di grande importanza clinica è l’associazione della BP con varie malattie neurologiche nel 30-50% dei pazienti, così come con il diabete mellito e i tumori maligni ematologici [2,11]. Recentemente è diventato chiaro che alcuni farmaci antidiabetici orali, gli inibitori della dipeptidil peptidasi IV, in particolare il vildagliptin, possono scatenare la BP, quindi questi farmaci non dovrebbero essere utilizzati nella BP [12].
Il dominio NC16A del BP180 è anche la regione immunodominante nel pemfigoide gestazionale, un BAID che si verifica prevalentemente nella seconda metà della gravidanza e di solito si risolve 5-6 mesi dopo il parto. Tuttavia, le recidive sono comuni con le nuove gravidanze. La dermatosi lineare IgA presenta anticorpi IgA contro più epitopi C-terminali del BP180.
Nel pemfigoide mucoso, sono colpite soprattutto le membrane mucose, tra cui la cavità orale e la congiuntiva, nonché le membrane mucose di naso, gola, faringe , trachea, esofago e genitali (Fig. 2D) . Tranne che nella bocca, le cicatrici si verificano regolarmente. Le complicazioni di questa cicatrice includono la possibile cecità e l’ostruzione delle vie respiratorie. Nel pemfigoide mucoso, gli autoanticorpi sono diretti contro gli epitopi C-terminali di BP180 o della laminina 332 (Tab. 1) . Il pemfigoide anti-p200 è clinicamente simile alla BP, ma gli autoanticorpi sono diretti contro una proteina di 200 kDa della giunzione dermo-epidermica. Nella grande maggioranza dei pazienti, gli autoanticorpi reagiscono anche con la laminina γ1 [13]. L’epidermolisi bollosa acquisita è definita dagli anticorpi contro il collagene di tipo VII e si manifesta clinicamente in due forme principali, la variante infiammatoria che assomiglia a una BP o a un pemfigoide mucoso, o la classica variante meccano-bollosa con vesciche, erosioni e cicatrici su siti corporei esposti come il dorso della mano [14].
Gli antigeni bersaglio del gruppo del pemfigo, le caderine desmosomiali desmogleina 1 e 3 (Dsg 1, 3), sono formati dalle cellule epiteliali per legarsi saldamente tra loro (Fig. 1). Se vengono attaccate, l’associazione di cellule epiteliali si dissolve (acantolisi). Clinicamente, questo può essere dimostrato utilizzando forze di taglio per staccare superficialmente la pelle perilesionale, che sembra sana (fenomeno Nikolski). Tuttavia, poiché la stabilità di una vescica dipende dal grado di integrità intraepiteliale e questa è direttamente danneggiata, nel pemfigo si osservano vesciche flaccide che si rompono rapidamente, per cui di solito si formano erosioni. La Dsg 1, l’antigene bersaglio del pemfigo foliaceo (PF), è prodotta principalmente negli strati epidermici superiori della pelle e della mucosa, anche se la Dsg 3 non è espressa nella pelle, per cui la PF si manifesta con erosioni, croste e una fine desquamazione lamellare sulla pelle, ma le membrane mucose sono sempre libere (ipotesi di compensazione della Dsg), Fig. 2A) [1,15]. Dsg 3, l’antigene bersaglio nel pemfigo vulgaris (PV), è espresso principalmente negli strati inferiori dell’epitelio; tuttavia, in questi siti Dsg1 si trova solo nella mucosa epiteliale, ma non nella pelle. Quindi, in presenza di anticorpi esclusivamente anti-Dsg3, la PV sviluppa esclusivamente erosioni mucose (Fig. 2B), che spesso sono dolorose, impediscono l’assunzione di cibo e possono portare alla perdita di peso. Nella PV mucocutanea con anticorpi contro Dsg3 e Dsg1, oltre alle lesioni mucose si verificano erosioni e vesciche flaccide sulla pelle. A differenza delle malattie pemfigoidi, non è necessaria alcuna reazione infiammatoria per la formazione delle vesciche; il legame degli anticorpi anti-Dsg alle cellule epiteliali è sufficiente a scatenare l’acantolisi. L’ostacolo sterico dell’interazione desmosomiale da parte del legame degli autoanticorpi, un’espressione alterata delle molecole Dsg sulla superficie cellulare e un complesso rimodellamento del citoscheletro delle cellule epiteliali mediato dalla trasduzione del segnale giocano qui un ruolo decisivo [15]. Il pemfigo paraneoplastico è sempre associato a una neoplasia, di solito un timoma o una neoplasia ematologica, ed è clinicamente caratterizzato da una marcata stomatite e dal frequente coinvolgimento delle labbra. Oltre alla Dsg 3, gli autoanticorpi sono diretti contro le proteine della famiglia plakin (tra cui envoplakin, periplakin, BP230) e contro la α2-macroglobulina-like 1 [1].
Diagnostica
Poiché la presentazione clinica della BAID è molto varia e non sempre chiaramente attribuibile a una BAID specifica, la diagnosi differenziale deve escludere le cause infettive (impetigine, erisipela bollosa, sindrome cutanea da scottatura stafilococcica, infezioni da virus erpetici), le malattie ereditarie (porfiria, epidermolisi bollosa ereditaria), nonché l’esantema da farmaci e le noxae chimiche e fisiche [4]. In caso di coinvolgimento della cavità orale, la diagnosi differenziale deve essere principalmente un lichen ruber mucosae, e in caso di coinvolgimento oculare, si deve considerare una genesi infettiva, allergica o irritativa. Soprattutto in caso di coinvolgimento oculare, si dovrebbe considerare precocemente un pemfigoide della membrana mucosa, poiché questo è l’unico modo per prevenire terapeuticamente la cicatrizzazione irreversibile. La figura 2 e la tabella 1 riassumono le caratteristiche cliniche.
Oltre ai risultati clinici, l’immunofluorescenza diretta (IF) di una biopsia perilesionale e il rilevamento degli autoanticorpi circolanti mediante IF indiretta, saggio di immunoassorbimento enzimatico (ELISA) e immunoblot sono essenziali nella diagnosi di BAID [4].
La diagnosi esatta delle singole BAID è importante dal punto di vista prognostico e rilevante per la terapia. Quindi, il pemfigoide paraneoplastico è praticamente sempre associato a una neoplasia e il pemfigoide mucinoso anti-laminina-332 è associato a una neoplasia nel 25-30% dei casi e in questi pazienti è indicata una ricerca del tumore [1,16,17]. Le malattie da pemfigo, l’epidermolisi bollosa acquisita e il pemfigoide mucoso con coinvolgimento oculare, laringeo o tracheale possono essere trattati solo con una terapia immunosoppressiva intensiva, mentre il pemfigoide anti-p200, le dermatosi lineari da IgA e la dermatite erpetiforme di solito richiedono solo una lieve immunosoppressione o una dieta priva di glutine.
Immunofluorescenza diretta
L’IF diretta di una biopsia perilesionale rimane il gold standard diagnostico della BAID, con una specificità del 98% e una sensibilità dell’80-90% [4]. Il campione bioptico deve essere congelato subito dopo il prelievo o conservato in NaCl allo 0,9% o in terreno di Michels ed elaborato entro 72 ore. Poi, gli autoanticorpi legati al tessuto (immunoglobuline [Ig] G, A e M) e il fattore C3 del complemento vengono visualizzati sulle sezioni congelate con un anticorpo marcato con fluorescenza. Il riconoscimento di un modello di fluorescenza tipico consente fondamentalmente la diagnosi affidabile di pemfigo (fluorescenza intercellulare epiteliale/modello a rete), pemfigoide (fluorescenza lineare lungo la membrana basale) e dermatite erpetiforme (depositi granulari di IgA nelle punte papillari o lungo la membrana basale, Fig. 3). Inoltre, è necessario prelevare una biopsia lesionale per eseguire un esame istologico; questo serve a diagnosticare altre malattie, soprattutto in caso di IF diretta e sierologia negative.
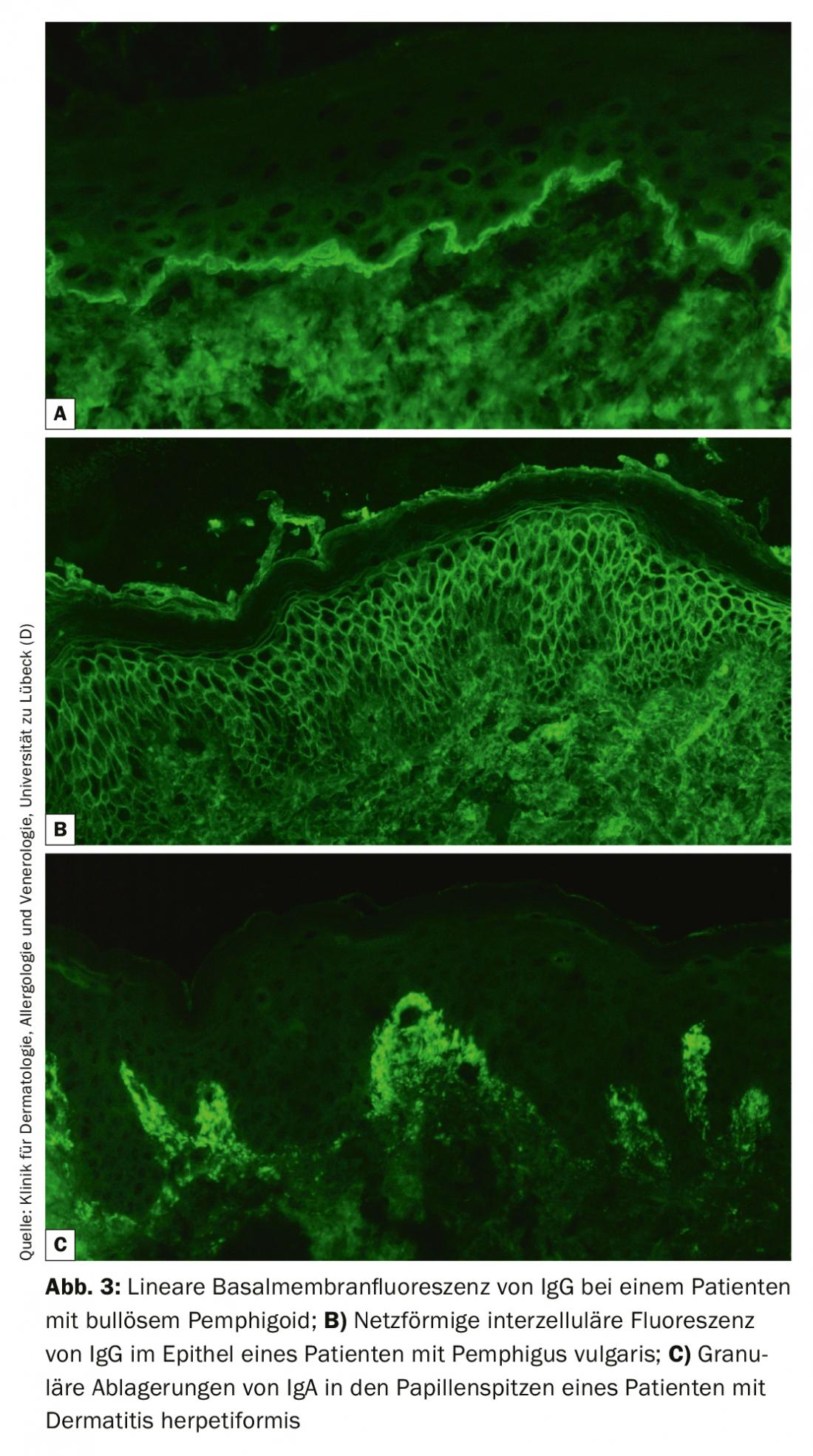
Immunofluorescenza indiretta su substrati d’organo
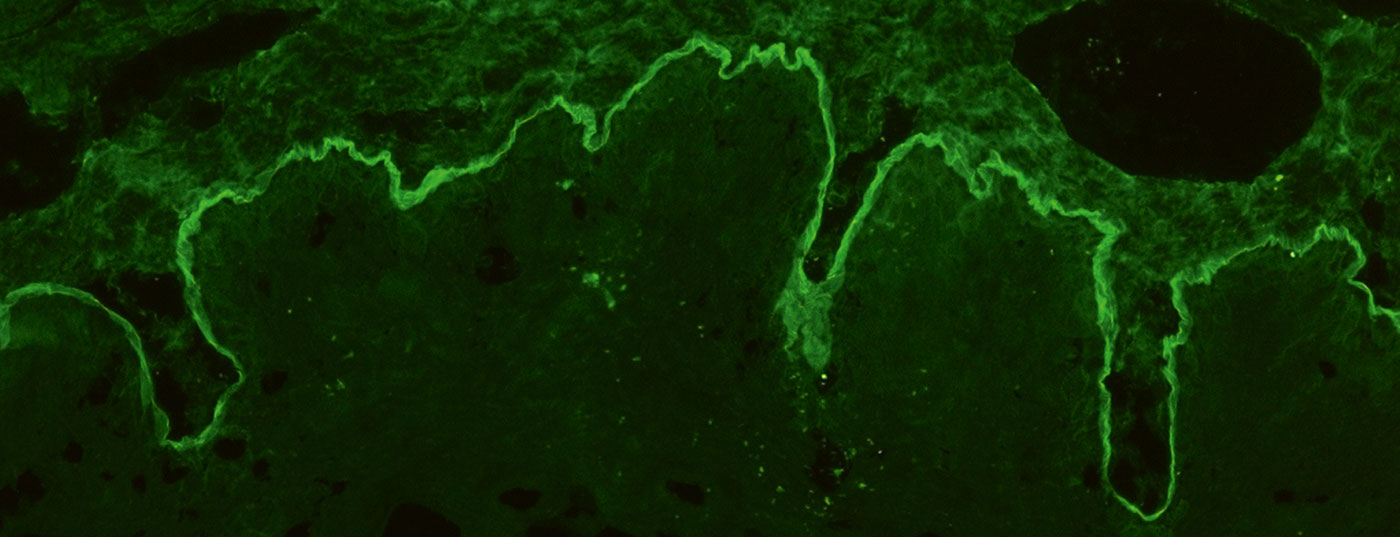
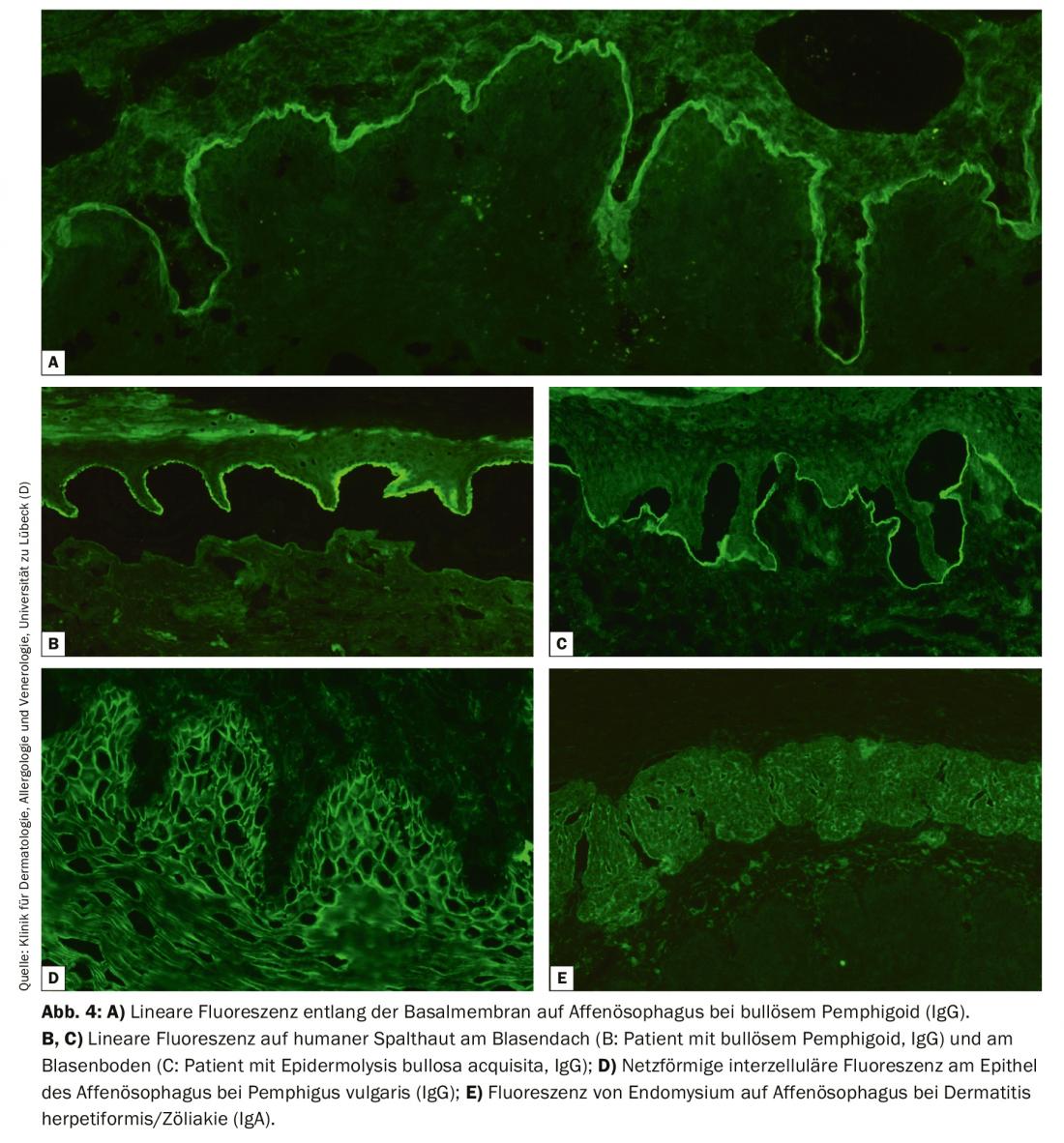
Per l’IF indiretta, si utilizza per lo più l’esofago di primati e la soluzione di NaCl. La pelle umana divisa in corrispondenza della membrana basale, la cosiddetta pelle divisa, viene utilizzata per il rilevamento degli autoanticorpi nel siero nella BAID. Nella sezione esofagea, gli autoanticorpi possono essere rilevati lungo la membrana basale nelle malattie pemfigoidi. (Fig. 4A), nelle malattie da pemfigo, a livello intercellulare sull’epitelio. (Fig. 4D) e nella dermatite erpetiforme e nella celiachia contro l’endomisio (solo IgA), Fig. 4E). Nella pelle divisa, gli autoanticorpi sierici delle malattie pemfigoidi si legano o nel tetto della vescica creata artificialmente (in BP, pemfigoide mucosale anti-BP180, pemfigoide gestazionale, dermatosi lineare IgA), Fig. 4B) o nel fondo della vescica (nel pemfigoide anti-p200, nel pemfigoide mucoso anti-laminina 332, nell’epidermolisi bollosa acquisita, Fig. 4C). Anche in questo caso, cerchiamo i depositi di IgG e IgA, questi ultimi tipici della dermatosi lineare IgA, per esempio. Meno frequentemente è indicato l’esame della vescica di scimmia/ratto nel pemfigo paraneoplastico o il test di fissazione del complemento sulla pelle divisa nel sospetto di pemfigoide gestazionale.
L’IF indiretta sui substrati d’organo sopra citati viene utilizzata come test di screening e poi, a seconda del risultato, si eseguono test specifici per l’antigene, ELISA, IF indiretta, immunoblots o immunoprecipitazione, se necessario, tenendo conto dell’IF diretta. Con lo sviluppo di test specifici per l’antigene, che utilizzano per lo più le forme ricombinanti immunodominanti degli autoantigeni, la diagnosi può essere fatta sierologicamente nell’80-90% dei pazienti con BAID [18–20].
ELISA
Sono disponibili ELISA commerciali molto sensibili e specifici per i principali antigeni target, Dsg1, Dsg3, Envoplakin, BP180 NC16A, BP230 e collagene di tipo VII [3]. Per gli anticorpi contro Dsg1, BP180 NC16A, il collagene di tipo VII e, in modo un po’ meno pronunciato, per Dsg3, è stato dimostrato che i livelli sierici si correlano bene con l’attività clinica sulla pelle e sulle membrane mucose dei pazienti con pemfigo, pemfigoide bolloso ed epidermolisi bollosa acquisita, per cui gli ELISA possono essere utilizzati anche nel corso della malattia per monitorare l’attività della malattia. Questo è particolarmente importante per i pazienti in remissione clinica, per i quali si deve decidere fino a che punto la terapia immunosoppressiva può essere ulteriormente ridotta.
Sistemi di test multivariati: i sistemi di test multivariati sono stati sviluppati per studiare diverse specificità autoanticorpali in un’unica fase e per risparmiare tempo rispetto alla procedura in più fasi descritta sopra. Uno è un ELISA in cui le proteine ricombinanti sono state collocate su una singola piastra ELISA [18], l’altro è basato sulla tecnologia Biochip®. Qui, fino a 12 substrati che misurano solo circa 1×1 mm sono raccolti in un campo di incubazione su un normale vetrino da laboratorio e il legame autoanticorpale è reso visibile mediante IF indiretta. Oltre ai substrati d’organo come l’esofago di primate e la pelle divisa umana, sono disponibili anche BP180 NC16A ricombinante e Dsg1, Dsg3, BP230, laminina 332, collagene di tipo VII espresso sulla superficie cellulare di cellule HEK293 [19].
Immunoblot e immunoprecipitazione
Nei laboratori specializzati, questi metodi sono offerti come procedure interne per rilevare quelle specificità autoanticorpali che non sono ancora coperte dai sistemi di analisi commerciali. Questo include il rilevamento di autoanticorpi contro l’intera molecola di collagene di tipo VII e la proteina p200. (Fig. 5A) e il rilevamento di anticorpi IgG e IgA contro l’ectodominio del BP180, che è la regione immunodominante nel pemfigoide mucoso e nelle dermatosi lineari IgA. (Fig. 5B e C). Gli anticorpi contro periplakin, desmoplakin I/II, plectina, epiplakin, desmocolline e α2-macroglobulina-like 1 nel pemfigo paraneoplastico possono essere visualizzati in varie analisi di immunoblot e immunoprecipitazione. In Germania, l’Ente tedesco di accreditamento (DAkkS) offre la possibilità di verificare esternamente queste procedure interne, per garantire il più alto standard diagnostico possibile. Il laboratorio autoimmune della University Skin Clinic Lübeck offre queste procedure (DAkkS D-ML-13069-06-00; www.uksh.de/dermatologie-luebeck).
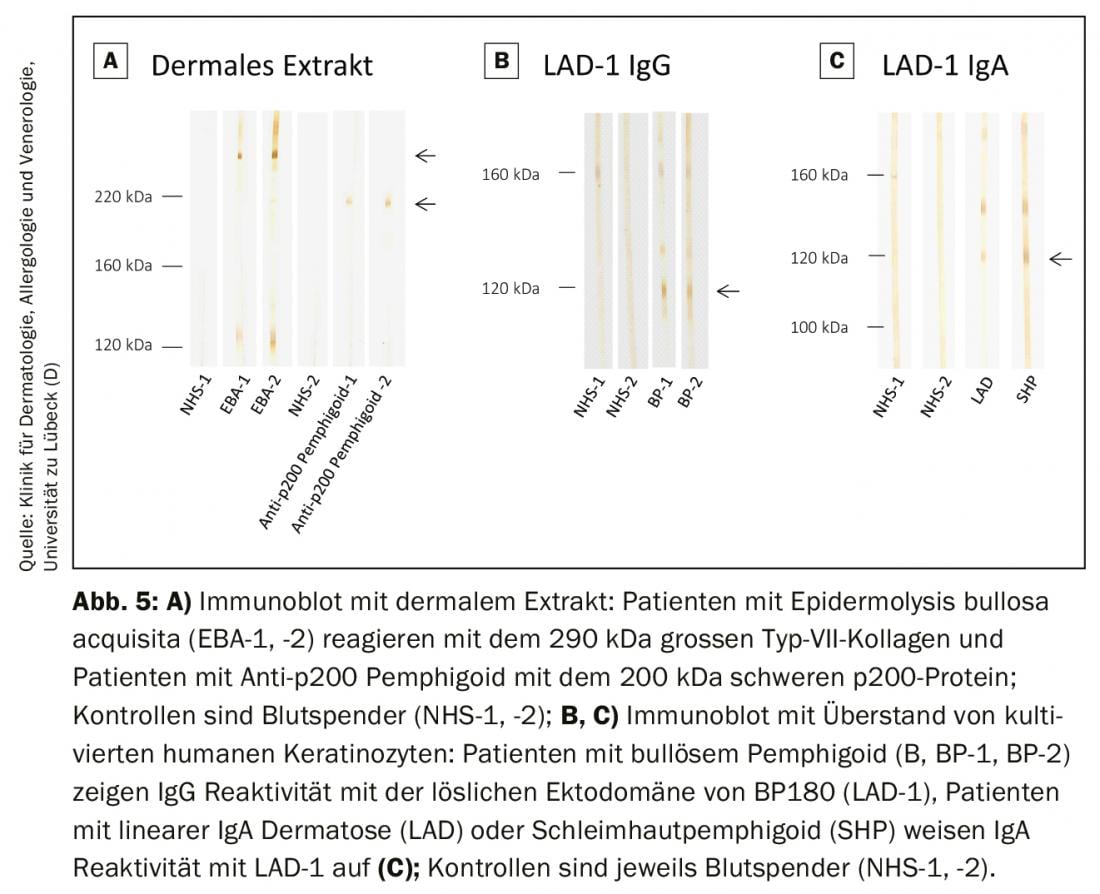
Costellazioni speciali di risultati
In caso di costellazioni poco chiare di reperti, si raccomanda il prelievo di un campione bioptico perilesionale per la IF diretta [4]. Nel pemfigoide mucoso, è stato dimostrato che nel 16% dei pazienti la diagnosi poteva essere confermata solo da un secondo IF diretto [21]. L’IF diretta è particolarmente importante nel pemfigoide mucoso e nell’epidermolisi bollosa acquisita, poiché nel 50% dei casi non si possono rilevare autoanticorpi circolanti.
Nella stragrande maggioranza dei pazienti con BAID, la diagnosi può oggi essere fatta già sierologicamente con l’aiuto di sistemi di test commerciali, se il quadro clinico è compatibile [18,19]. Raccomandiamo anche i test sierologici come esame di screening iniziale, se si vuole rinunciare a un campione di biopsia, ad esempio nei bambini o nei pazienti >75 anni con >6 settimane di prurito esistente che non può essere spiegato da un’altra malattia.
L’attuale linea guida dell’AWMF [5] raccomanda la diagnosi di pemfigo vulgaris/foliaceo in caso di
- Quadro clinico adeguato e immunofluorescenza diretta positiva
- Corrispondenza tra quadro clinico e reattività con la desmogleina 1 o 3 in ELISA/in cellule trasfettate.
- quadro clinico e istopatologico corrispondenti e immunofluorescenza indiretta positiva su sezioni esofagee di scimmia.
Diagnosi di pemfigoide bolloso in caso di
- quadro clinico appropriato e IF diretta positiva e reattività con BP180 e/o BP 230
- Quadro clinico adeguato e IF diretta positiva e legame epidermico delle IgG nell’IF indiretta su pelle divisa.
- Quadro clinico con vesciche rigonfie e legame epidermico di IgG in IF indiretta su sezioni di pelle o esofago di scimmia e reattività con BP180 e/o BP230.
- Quadro clinico con vesciche rigonfie e istopatologia corrispondente e legame epidermico delle IgG in IF indiretta su pelle divisa.
- corrispondenza del quadro clinico e dell’istopatologia (scissione subepidermica) e reattività con BP180
- Quadro clinico con bolle rigonfie e chiara reattività con il BP180 (ad esempio, >3 volte il limite di rilevazione inferiore nell’ELISA commerciale).
Sommario
Le dermatosi bollose autoimmuni (BAID) sono un gruppo di malattie rare, potenzialmente pericolose per la vita, che si manifestano clinicamente come lesioni sulla pelle o sulle membrane mucose e non sempre devono essere associate a vesciche. I cambiamenti della pelle e della membrana mucosa sono innescati da una reazione mediata da autoanticorpi del sistema immunitario alle proteine strutturali della pelle che causano l’integrità dell’epitelio stesso (desmosomi) o quella dell’ancoraggio epiteliale al tessuto connettivo sottostante della pelle o della membrana mucosa. Le prime sono raggruppate come malattie da pemfigo e le seconde come malattie da pemfigoide. La dermatite erpetiforme, in cui si formano anticorpi contro la transglutaminasi 2 e 3 e che è sempre accompagnata dalla celiachia, deve essere distinta da questa. L’antigene bersaglio degli autoanticorpi ha un’influenza decisiva sulla patogenesi e quindi sull’aspetto clinico della BAID, e la sua determinazione non solo serve a stabilire una diagnosi esatta, ma ha anche un’influenza decisiva sulla prognosi e sulla terapia da applicare. La diagnosi di BAID si basa sul rilevamento degli autoanticorpi legati al tessuto nell’immunofluorescenza diretta di un campione bioptico perilesionale e sul rilevamento degli autoanticorpi circolanti. Conoscendo il quadro clinico, i moderni test ELISA e di immunofluorescenza indiretta basati sulle regioni immmundominanti degli antigeni target possono già diagnosticare sierologicamente l’80-90% dei pazienti con BAID. Lo sviluppo di ulteriori sistemi di test standardizzati, sensibili e specifici, semplificherà ulteriormente la diagnosi della BAID.
Messaggi da portare a casa
- Le dermatosi autoimmuni bollose sono malattie rare scatenate da autoanticorpi contro le proteine strutturali della pelle.
- La dermatosi autoimmune bollosa di gran lunga più comune nell’Europa settentrionale e centrale è il pemfigoide bolloso, che è clinicamente caratterizzato da età avanzata, prurito grave, vesciche rigonfie e associazione con malattie neurologiche.
- La diagnosi esatta è di rilevanza prognostica e terapeutica.
- Sono disponibili test standardizzati ELISA altamente sensibili e specifici e test di immunofluorescenza indiretta che utilizzano la regione immunodominante degli antigeni target.
- Conoscendo il quadro clinico, i test sierologici consentono una diagnosi affidabile nella stragrande maggioranza dei pazienti; la biopsia del campione perilesionale per l’esame di immunofluorescenza diretta rimane il gold standard diagnostico.
Riconoscimento
Desideriamo ringraziare Ingeborg Atefi e Marina Kongsbak-Reim per il loro supporto con le immagini di fluorescenza e Vanessa Krull per il suo aiuto con gli immunoblots. Il lavoro è stato sostenuto da un finanziamento strutturale del Cluster of Excellence 2167/1 Precision Medicine in Chronic Inflammation.
Letteratura:
- Schmidt E, Kasperkiewicz M, Joly P: Pemfigo. Lancet 2019; 394: 882-894.
- Schmidt E, Zillikens D: Malattie da pemfigoide. Lancet 2013; 381: 320-332.
- van Beek N, Zillikens D, Schmidt E: Diagnosi delle malattie bollose autoimmuni. J Dtsch Dermatol Ges 2018; 16: 1077-1091.
- Schmidt E, Goebeler M, Hertl M, et al: Linea guida S2k per la diagnosi del pemfigo vulgaris/foliaceo e del pemfigoide bolloso. J Dtsch Dermatol Ges 2015; 13: 713-727.
- Schmidt E, Sticherling M, Sardy M, et al: Linee guida S2k per il trattamento del pemfigo vulgaris/foliaceo e del pemfigoide bolloso: aggiornamento 2019. J Dtsch Dermatol Ges 2020; 18: 516-526.
- Hübner F, Recke A, Zillikens D, et al.: Prevalenza e distribuzione per età del pemfigo e delle malattie pemfigoidi in Germania. Il Journal of investigative dermatology (JEADV) 2016: 136(12): 2495-2498; doi: 10.1016/j.jid.2016.07.013.
- Hübner F, König IR, Holtsche MM, et al.: Prevalenza e distribuzione per età del pemfigo e delle malattie pemfigoidi tra i pazienti pediatrici in Germania. In: JEADV 2020; doi: 10.1111/jdv.16467.
- Marazza G, Pham HC, Scharer L, et al: Incidenza del pemfigoide bolloso e del pemfigo in Svizzera: uno studio prospettico di 2 anni. Br J Dermatol 2009; 161: 861-868.
- Sadik CD, Schmidt E: Risoluzione nel pemfigoide bolloso. Seminari di immunopatologia 2019; 41: 645-654.
- della Torre R, Combescure C, Cortes B, et al: Presentazione clinica e ritardo diagnostico nel pemfigoide bolloso: una coorte prospettica a livello nazionale. Br J Dermatol 2012; 167: 1111-1117.
- Schulze F, Neumann K, Recke A, et al: Tumori maligni nel pemfigo e nelle malattie pemfigoidi. J Invest Dermatol 2015; 135: 1445-1447.
- Kridin K, Cohen AD: Pemfigoide bolloso associato agli inibitori della dipeptidil-peptidasi IV: revisione sistematica e meta-analisi. J Am Acad Dermatol 2018.
- Goletz S, Hashimoto T, Zillikens D, Schmidt E: Pemfigoide anti-p200. J Am Acad Dermatol 2014; 71: 185-191.
- Vorobyev A, Ludwig RJ, Schmidt E: Caratteristiche cliniche e diagnosi dell’epidermolisi bollosa acquisita. Expert Rev Clin Immunol 2017; 13: 157-169.
- Kasperkiewicz M, Ellebrecht CT, Takahashi H, et al: Pemfigo. Nature reviews Disease primers 2017; 3: 17026.
- Egan CA, Lazarova Z, Darling TN, et al: Pemfigoide cicatriziale anti-epiligrina e rischio relativo di cancro. Lancet 2001; 357: 1850-1851.
- Goletz S, Probst C, Komorowski L, et al.: Un test sensibile e specifico per la diagnosi sierologica del pemfigoide delle membrane mucose da antilaminina 332. Br J Dermatol 2019; 180: 149-156.
- van Beek N, Dahnrich C, Johannsen N, et al: Studi prospettici sull’uso di routine di un nuovo test immunoenzimatico multivariante per la diagnosi delle malattie bollose autoimmuni. J Am Acad Dermatol 2017; 76: 889-894 e5.
- van Beek N, Kruger S, Fuhrmann T, et al: Studio prospettico multicentrico sulla diagnostica multivariata delle dermatosi bollose autoimmuni utilizzando la tecnologia BIOCHIP(TM). J Am Acad Dermatol 2020.
- van Beek N, Rentzsch K, Probst C, et al: Diagnosi sierologica delle malattie cutanee bollose autoimmuni: confronto prospettico tra la tecnica di immunofluorescenza indiretta a mosaico BIOCHIP e la strategia convenzionale multi-step a test singolo. Orphanet J Rare Dis 2012; 7: 49.
- Shimanovich I, Nitz JM, Zillikens D: Il campionamento multiplo e ripetuto aumenta la sensibilità del test di immunofluorescenza diretta per la diagnosi di pemfigoide mucoso. J Am Acad Dermatol 2017; 77: 700-705 e3.
PRATICA DERMATOLOGICA 2020; 30(5): 12-19