Non esiste ancora un trattamento specifico per la pertosse o la mononucleosi, quindi la vaccinazione è altamente raccomandata. La pertosse comporta rischi di complicazioni mortali, soprattutto nei neonati, e la febbre ghiandolare può portare alla sindrome di Guillain-Barré negli adolescenti. Il dottor Thomas Fischbach ha fornito una panoramica pratica delle più importanti malattie infantili e ha riassunto le rispettive misure di trattamento, che di solito sono solo di natura sintomatica. Le famiglie dovrebbero anche pensare a vaccinazioni di recupero contro la pertosse, poiché gli adulti non vaccinati possono infettare i bambini piccoli.
Le malattie più comuni nell’infanzia comprendono banali infezioni del tratto respiratorio, diarrea e congiuntivite [1]. Il morbillo, la parotite, la rosolia (box) e l’epatite sono diventati meno comuni al giorno d’oggi grazie alle vaccinazioni standard, ma altre malattie prevenibili con il vaccino, come la pertosse o la febbre ghiandolare, sono ancora relativamente comuni, ha detto il dottor Thomas Fischbach, pediatra a Solingen (Germania). I casi di HIV/AIDS, infezioni da meningococco e infezioni tropicali sono molto rari. Mentre molte infezioni sono autolimitanti, altre comportano seri rischi di complicazioni.
Non tutti i raffreddori sono pericolosi
Le infezioni banali del tratto respiratorio sono solitamente causate da virus; le infezioni batteriche sono piuttosto rare. È noto che nei mesi invernali si verificano dei cluster stagionali e i sintomi classici sono il raffreddore, la tosse e, occasionalmente, la febbre. “Le complicazioni sono solitamente causate da superinfezioni batteriche”, afferma il dottor Fischbach [1]. Queste includono l’otite media, la sinusite e la polmonite. Alcuni agenti patogeni causano spesso una bronchite spastica/ostruttiva. Il pediatra ha riferito che i rhinovirus, ad esempio, provocano gravi decorrenze; era a conoscenza di casi che arrivavano fino all’ospedalizzazione/richiesta di ossigeno. Le infezioni virali vengono trattate in modo sintomatico e i farmaci devono essere usati con cautela. È importante bere molti liquidi e respirare aria fresca, senza fumo. Le gocce nasali decongestionanti sono importanti se un bambino piccolo non riesce a respirare, soprattutto i neonati (respiratori nasali). Lo sciroppo per la tosse può essere utile per un bambino con una tosse improduttiva che causa disturbi del sonno. In generale, tuttavia, una maggiore incidenza di infezioni del tratto respiratorio nei bambini è normale e gli antibiotici sono raramente necessari. Dal punto di vista del relatore, è problematico che, dopo la pandemia della corona, i bambini vengano mandati a casa al minimo segno di sintomi influenzali, che potrebbero entrare in conflitto con il lavoro degli adulti [1].
| La pertosse può portare a gravi apnee L’agente patogeno più comune che causa la pertosse è la Bordetella pertussis; la B. parapertussis o la B. homesii sono meno comuni. Sono colpiti soprattutto i bambini di età compresa tra i 2 e i 6 anni. “Si tratta di una classica infezione da goccioline che si verifica tutto l’anno, ma più frequentemente in autunno e in inverno”, ha spiegato il dottor Fischbach [1]. Il problema è che solo circa la metà degli adulti è adeguatamente immunizzata e può infettare i bambini. Il periodo di incubazione è variabile, 9-20 giorni, a volte 9-10 giorni, per cui la contagiosità è particolarmente elevata nella prima fase. La presentazione clinica si divide in fase catarrale (1-2 settimane), fase convulsiva (4-6 settimane) e fase decrementale (6-10 settimane), caratterizzata dai classici attacchi di tosse. Nei bambini, la tosse è accompagnata da un suono sferragliante, mentre gli adulti hanno una tosse toracica normale e persistente. Le possibili complicazioni della pertosse includono polmonite, encefalopatie, convulsioni e distress respiratorio. “L’apnea nei neonati è particolarmente temuta”, ha sottolineato il relatore [1]. La pertosse è un’infezione sistemica che può disattivare il centro respiratorio. Secondo il relatore, questo può portare alla morte dei neonati e fa appello all’importanza dell’immunizzazione. I genitori non vaccinati devono essere rivaccinati, se necessario. Se vengono somministrati antibiotici per la pertosse (prima scelta: macrolidi), l’obiettivo principale è quello di prevenire la diffusione della malattia; non cambia molto il decorso della malattia [2,4]. |
Covid-19: un antivirale per i bambini a rischio?
La Covid-19 è un’infezione da goccioline di SARS-CoV-2; solo nell’1% dei casi la via di trasmissione è un’infezione da striscio [1]. Il periodo di incubazione è di 3-4 giorni. I sintomi tipici a volte includono febbre alta, forti mal di testa e dolori agli arti e, occasionalmente, mancanza di respiro/dispnea o disturbi gastrointestinali. Come ora sappiamo, le infezioni da Covid-19 nei bambini tendevano ad essere lievi e le ospedalizzazioni erano rare. A differenza delle infezioni da RSV, questo vale anche per i bambini a rischio. L’antivirale Paxlovid® è efficace e sicuro anche nei bambini, se assunto entro i primi 5 giorni dalla comparsa dei sintomi [1]. Il dottor Fischbach ha sottolineato che la Long-Covid è un problema che riguarda non solo gli adulti, ma anche gli adolescenti, come sa dalla sua pratica quotidiana. “Una ragazza è ancora su una sedia a rotelle e ha sviluppato una grave miastenia gravis sieronegativa”, ha riferito il relatore [1]. Inizialmente, la discussione sul Long Covid in pediatria forse non è stata presa abbastanza sul serio.
Virus respiratorio sinciziale (RSV): vaccinazione per le madri in gravidanza?
L’RSV è un’infezione da goccioline, con la massima incidenza da novembre ad aprile. Nei neonati e nei bambini piccoli – soprattutto quelli prematuri – questa infezione è pericolosa e deve essere presa sul serio. Il periodo di incubazione è relativamente breve: 2-8 giorni. I sintomi vanno da semplici malattie respiratorie a malattie respiratorie gravi che richiedono la ventilazione. I sintomi tipici sono malessere, tosse, dispnea, difficoltà a bere e cattive condizioni generali. L’otite media è una complicanza comune, soprattutto nei bambini di età inferiore ai 3 anni [2]. Il trattamento di solito è solo sintomatico ed è importante garantire un’assunzione sufficiente di liquidi. L’immunizzazione è possibile per i bambini a rischio, ad esempio i neonati prematuri o quelli con malattie cardiache congenite. Oltre a palivizumab (Synagis®) per l’immunizzazione passiva contro le infezioni da RSV, in alcuni Paesi è disponibile anche il vaccino nirsevimab [3,7]. Quest’ultimo ha il vantaggio di dover essere somministrato solo una volta per stagione. Esiste anche una vaccinazione per le madri alla 22-24esima settimana di gravidanza. Questo porta a una protezione vaccinale che dura fino a 6 mesi nei bambini [1].
Febbre ghiandolare di Pfeiffer: spesso inapparente nei bambini piccoli
La mononucleosi infettiva è una classica infezione da striscio e talvolta viene chiamata anche “malattia del bacio” o “febbre dello studente”. Il periodo di incubazione può arrivare a 50 giorni. I sintomi classici sono raffreddore, tosse, lacrimazione, mal di gola e spesso temperatura elevata. I tipici rivestimenti grigio-biancastri sulle tonsille sono una buona caratteristica di distinzione dall’angina streptococcica (rivestimenti purulenti-giallastri). La manifestazione completa dei sintomi si verifica più frequentemente nell’adolescenza; nei bambini piccoli la malattia è di solito poco evidente, come si può dedurre dai rilevamenti degli anticorpi EBV come risultati incidentali. Lo spettro delle possibili complicanze va dall’affaticamento e dalla sindrome di Guillain-Barré alla rottura splenica; sono possibili anche il linfoma di Burkitt e il carcinoma nasofaringeo. Il trattamento (ad esempio, riduzione della febbre, assunzione di liquidi) viene somministrato secondo necessità ed è di natura sintomatica [4]. La stanchezza, che può durare mesi, è molto comune.
Malattie diarroiche: Rischio di complicazioni dovute all’exsiccosi
Le malattie diarroiche sono di solito di origine virale e iniziano all’improvviso con vomito a volte violento, che a volte può portare a una situazione di stress per i bambini. I norovirus e i rotavirus sono i patogeni più comuni e possono manifestarsi in qualsiasi periodo dell’anno; altri batteri come la salmonella, il campylobacter o l’E. coli sono meno comuni. I rotavirus sono ancora comuni, anche se possono essere vaccinati. Per quanto riguarda la via di trasmissione, si tratta di classiche infezioni da striscio; la diffusione tramite goccioline è piuttosto rara. Le manifestazioni cliniche tipiche includono diarrea e vomito, gastroenterite acuta, nausea e mal di testa. Lo stato di salute è spesso gravemente compromesso. “Il pericolo maggiore in pediatria è l’exsiccosi”, afferma il dottor Fischbach, aggiungendo: “Non è una cosa banale” [1]. La disidratazione può colpire gli occhi, le labbra e la pelle. Il trattamento è sintomatico ed è importante bere liquidi a sufficienza (soprattutto tè o acqua). La soluzione elettrolitica a volte è un po’ difficile da gestire con i bambini; può essere utile arricchirla con destrosio. I farmaci di solito non sono necessari. “La cosa principale è che bevano tè o acqua”, riassume il relatore [1]. Se vengono somministrati antiemetici per il vomito grave, è importante che il dosaggio non sia superiore a quello raccomandato nel foglietto illustrativo. Una volta che le condizioni sono migliorate e la diarrea è cessata, il bambino può tornare all’asilo nido, alla scuola materna o alla scuola [2].
Congiuntivite: Infezione o esposizione a un corpo estraneo?
La maggior parte delle congiuntiviti è di origine virale; le cause batteriche di infezione sono meno comuni. L’infezione da striscio è la via di trasmissione più comune; le infezioni da goccioline sono meno comuni. L’incidenza è indipendente dall’età e dalla stagione, il periodo di incubazione è di 5-12 giorni. I sintomi tipici sono congiuntiva arrossata, lacrimazione, palpebre appiccicose e secrezioni. La congiuntivite virale viene trattata in modo sintomatico con colliri; se la causa dell’infezione è batterica, possono essere utili gli antibiotici. Entrambi gli occhi devono sempre essere esaminati e trattati. Se non c’è motivo di sospettare un corpo estraneo, la cornea deve essere ispezionata più da vicino. Raramente, l’infiammazione corneale può svilupparsi come complicazione. “L’occhio rosso unilaterale è sospetto di un corpo estraneo finché non viene smentito”, ha spiegato il dottor Fischbach [1]. I corpi estranei comprendono anche i gas irritanti. Bisogna tenere presente che la congiuntivite causata dai virus dell’herpes di solito inizia da un solo lato [2].
Stomatite aftosa e malattia mano-bocca-piede
La stomatite aftosa, nota anche come mughetto orale, è un’infezione da goccioline o da striscio causata dall’herpes simplex di tipo 1 (HSV-1). I bambini sono spesso nel 1°-4° anno di vita. Il periodo di incubazione è di 1-26 giorni. Oltre alle afte dolorose nella zona della mucosa orale e alle difficoltà di deglutizione associate, può verificarsi anche la febbre. Nei bambini più grandi, spesso sono interessati solo la gola e la tonsillite. Anche in questo caso, il trattamento è sintomatico, si consigliano pomate antidolorifiche per la bocca e si tollera meglio un’alimentazione morbida e fresca. Le possibili complicazioni sono l’exsiccosi e le superinfezioni batteriche. [4]
La malattia mani-piedi-bocca (HFMD) è un’infezione virale causata da vari Coxsackievirus (principalmente Coxsackievirus A) che si verifica prevalentemente nei bambini piccoli (<10 anni di età). L’insorgenza di questa infezione non è stagionale e il periodo di incubazione è breve. L’infezione da goccioline e l’infezione da striscio sono possibili vie di trasmissione, ma si può contrarre l’infezione anche nell’acqua del bagno. L’infezione è altamente contagiosa durante la prima settimana, soprattutto nel caso di vesciche ulcerose. I possibili sintomi includono un’eruzione cutanea pruriginosa, nonché ulcere sulla lingua, sulle gengive o sulla mucosa orale. Inoltre, i bambini colpiti soffrono spesso di mal di gola, riduzione dell’appetito e febbre. Le vesciche e le pustole ulcerose si verificano soprattutto sulle mani, sulle piante dei piedi e sul tronco. “Si possono trattare solo i sintomi”, dice il relatore [1]. Prima di tutto, vanno menzionati gli unguenti contro il dolore. È molto importante che i bambini colpiti bevano a sufficienza. Le complicazioni sono rare, il relatore non ha avuto un caso in 30 anni di attività [1].
| Scarlattina: le complicazioni possono essere gravi Gli agenti patogeni sono gli streptococchi di gruppo A, di solito un’infezione da goccioline, cibo o acqua contaminati sono piuttosto rari. Si verifica indipendentemente dalla stagione, di solito nei neonati, ma in rari casi anche gli adulti possono essere infettati. C’è un rischio di infezione per un periodo fino a 3 settimane. Oltre alla febbre, ai dolori addominali e al vomito, sono tipici un’eruzione cutanea nella zona delle guance o un esantema, che in genere inizia a livello inguinale o ascellare e si diffonde, e la cosiddetta “lingua a lampone”. “Se non fa nulla, la pelle delle mani o dei piedi finirà per spellarsi”, afferma il dottor Fischbach [1]. La penicillina è classicamente consigliata per il trattamento, ma possono essere utilizzate le cefalosporine o l’amoxicillina. La febbre reumatica acuta o la glomerulonefrite possono svilupparsi come complicazioni. Tuttavia, sono possibili anche setticemia e ascessi peritonsillari. “Quest’anno abbiamo avuto un bambino di 6 anni che è quasi morto a causa della setticemia streptococcica”, ha riferito il relatore [1]. Gli ascessi peritonsillari sono complicazioni relativamente comuni negli adulti. Un bambino affetto da scarlattina può tornare all’asilo nido/scuola materna dopo 1-2 giorni con gli antibiotici; se non si cura con gli antibiotici, bisogna aspettare 3 settimane [1,2]. |
Varicella e rosolia
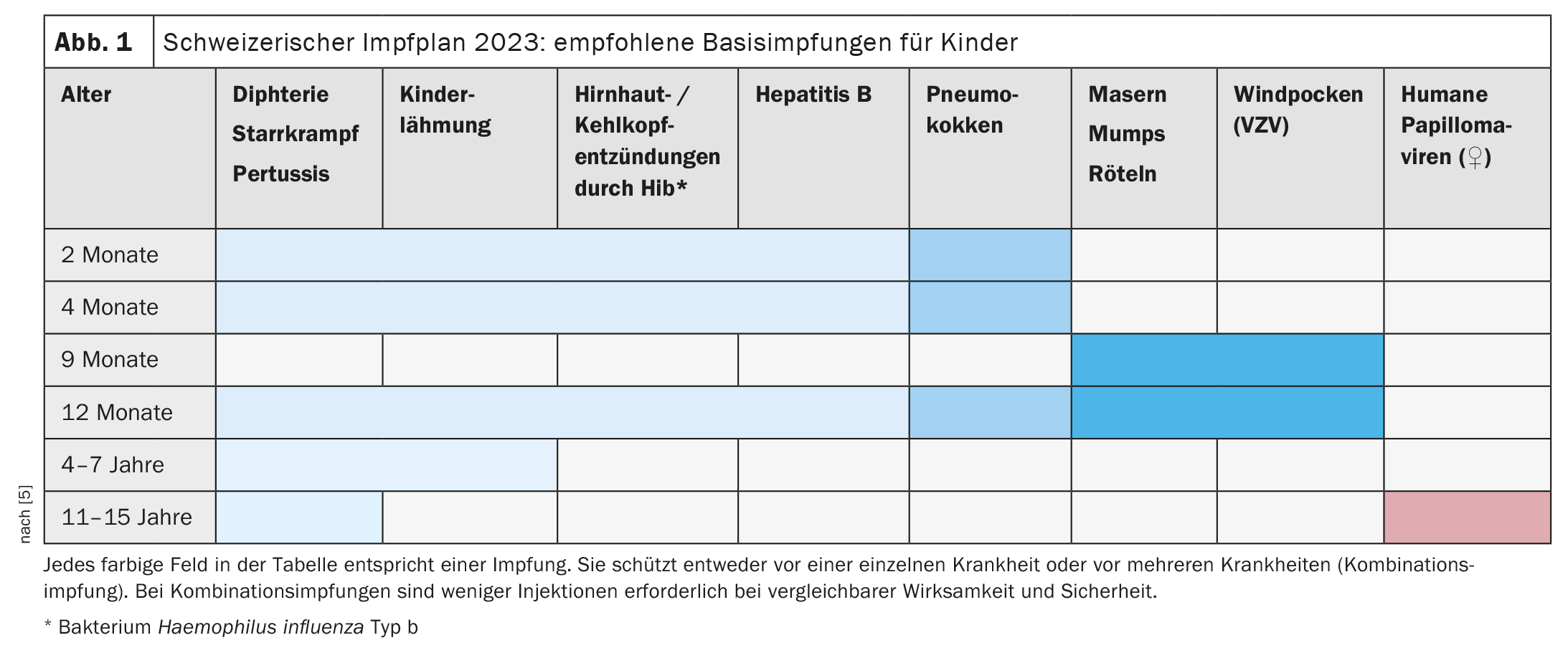
La varicella è causata dal virus varicella zoster (VZV) ed è una classica infezione da goccioline. L’occorrenza è indipendente dalla stagione e dall’età. Il periodo di incubazione è di 14-21 giorni e c’è il rischio di infezione 2 giorni prima della comparsa delle prime vesciche. L’aspetto è dominato da vesciche, croste e prurito. Può comparire la febbre. La fascite e l’atassia cerebellare sono note come possibili complicazioni. La terapia viene effettuata in modo sintomatico, principalmente con una lozione antipruritica da scuotere. 5 giorni dopo la comparsa delle vesciche fresche, il bambino colpito può tornare all’asilo nido. In Svizzera, la vaccinazione contro il VZV è una delle vaccinazioni di base per i bambini dal 2023 [5]. Se possibile, si dovrebbe utilizzare un vaccino combinato quadrivalente (morbillo, parotite, rosolia, varicella). Anche gli adulti possono essere vaccinati contro il VZV.
La tigna è nota anche come eritema infettivo ed è trasmessa dal parvovirus B19 (infezione da goccioline o striscio). L’infettività esiste solo prima della comparsa dell’eruzione cutanea. Il periodo di incubazione varia da 6 a 17 giorni. I sintomi tipici includono un’eruzione cutanea simile a una ghirlanda, mal di testa e dolori agli arti, febbre e sensazione di freddo. L’infiammazione articolare si verifica spesso negli adulti. Una complicazione che può verificarsi nelle donne incinte con la malattia è l’anemia del bambino. La tigna viene trattata anche in modo sintomatico [2].
Morbillo, parotite e rosolia
I virus del morbillo si diffondono attraverso l’infezione da goccioline. Il morbillo non è semplicemente una malattia infantile innocua. Il periodo di incubazione è di 8-12 giorni, la fase preliminare è simil-influenzale, dal 5° giorno di incubazione fino a cinque giorni dopo la comparsa dell’eruzione cutanea c’è contagiosità. Oltre a un’eruzione cutanea grave e alla febbre alta, i bambini colpiti possono soffrire di tosse e le loro condizioni generali sono spesso notevolmente compromesse. Come complicazione, si può sviluppare un’infiammazione dell’orecchio medio e dei polmoni, ma sono possibili anche la croup e l’encefalite. Come misure terapeutiche, il relatore raccomanda il riposo a letto, una stanza buia e la riduzione della febbre [1]. Ritiene che la vaccinazione contro il morbillo-parotite-rosolia sia molto importante.
Il virus della parotite è esclusivamente patogeno per l’uomo e si diffonde anche come infezione da goccioline. Il periodo di incubazione varia da 14 a 24 giorni, la contagiosità esiste da 7 giorni prima a 9 giorni dopo la comparsa del gonfiore. Il gonfiore delle ghiandole parotidi e di altre ghiandole salivari è spesso accompagnato da una leggera febbre. La meningite e l’orchite (nei maschi) sono complicazioni note. La diagnosi viene fatta clinicamente e misurando l’alfa-amilasi nelle urine. La linfadenopatia e la sialadenite devono essere escluse nella diagnosi differenziale.
La rosolia è causata dal virus della rosolia e non deve essere confusa con la tigna. Come il morbillo e la parotite, anche la rosolia è un’infezione da goccioline; il periodo di incubazione è di 14-23 giorni, la contagiosità è da 6 giorni prima a 7 giorni dopo l’eruzione cutanea. Oltre a un’eruzione cutanea e a un gonfiore dei linfonodi nella zona del collo, le persone colpite soffrono spesso di una lieve alterazione del benessere. Complicazioni rare sono l’encefalite e l’artrite (negli adolescenti e negli adulti). La malattia nelle donne incinte non immunizzate può portare all’embriopatia. Il trattamento è sintomatico. Anche questa è una classica malattia prevenibile con il vaccino. In Svizzera, il tasso di copertura vaccinale nel 2022 era del 94% (morbillo) e del 93% (parotite e rosolia) per i bambini di 2 anni e del 96% per i ragazzi di 16 anni [6].
Letteratura:
- “Cosa devono sapere i medici di base sulle malattie pediatriche”, Dr. T. Fischbach, Aggiornamento di medicina generale a Colonia, 17-20.01.2024.
- RKI-Ratgeber (online), www.rki.de/ratgeber,(ultimo accesso 29 gennaio 2024)
- Swissmedic: Informazioni sui medicinali, www.swissmedicinfo.ch,(ultimo accesso 29.01.2024)
- Pediatri online: Malattie A-Z (online): www.kinderarzte-im-netz.de/krankheiten,(ultimo accesso 29.01.2024)
- “Vaccinazioni per neonati e bambini”, www.bag.admin.ch/bag/de/home/gesund-leben/gesundheitsfoerderung-und-praevention/impfungen-prophylaxe/impfungen-fuer-saeuglinge-und-kinder.html,(ultimo accesso 29 gennaio 2024)
- Trageser J, et al: Valutazione della promozione della vaccinazione e dell’aumento della preparazione alla vaccinazione, rapporto finale, Ufficio federale della sanità pubblica, 2023.
- Swissmedic: Informazioni sui medicinali, www.swissmedicinfo.ch,(ultimo accesso 30.01.2024)
HAUSARZT PRAXIS 2024; 19(2): 38-40 (pubblicato il 20.2.24, prima della stampa)