Introduzione: l ‘ipercinesia dovuta alla disfunzione dei gangli della base può essere causata da una serie di malattie prevalentemente vascolari e (para)infettive, nonché endocrine. Qui di seguito riportiamo il raro caso di un paziente con diabete mellito di tipo 2 in cui la diagnostica per immagini è stata fondamentale per stabilire la diagnosi di una grave sindrome emicorea-emiballica in presenza di iperglicemia non chetotica.
Rapporto di caso
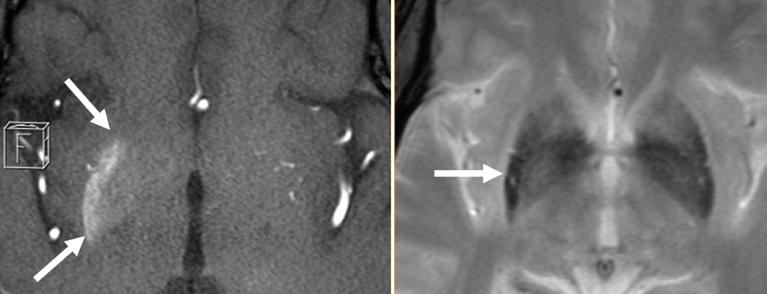
Al paziente di 45 anni è stata diagnosticata la sindrome di Guillain-Barré dopo diverse settimane di tetraparesi progressiva ed è stato trattato con IVIG con un ottimo successo. Tuttavia, nel corso della degenza, si è manifestata un’ipercinesia coreatiforme del lato sinistro del corpo, compreso il lato destro del corpo. del viso, che è aumentato in modo significativo e resistente alla terapia nel successivo trattamento riabilitativo. La limitata capacità del paziente di collaborare era associata a molti anni di scarso controllo del diabete, documentato da un’HbA1c del 18,5% al primo ricovero. Una risonanza magnetica del cranio eseguita dopo il ritrasferimento ha mostrato vistose alterazioni dei gangli basali controlaterali al lato delle ipercinesi (Fig. 1). Questo risultato ha confermato la diagnosi clinica sospetta di sindrome emicorea-emiballismo nell’iperglicemia non chetotica. Dal punto di vista terapeutico, è stato avviato un trattamento diabetologico coerente. A breve termine, le ipercinesi non potevano essere influenzate dai farmaci (neurolettici, benzodiazepine, tiapridal e acido valproico).

Fig. 1: T1-w (strati sorgente assiali di TOF-MRA; metà sinistra dell’immagine) mostra un’iperintensità localizzata nel putamen destro e in misura minore nel globus pallidum destro (estensione contrassegnata da frecce). Nella sequenza T2* (metà destra dell’immagine), la parte posteriore del putamen destro (vedi freccia) ha un segnale ridotto nel confronto laterale.
Discussione
L’iperglicemia non chetotica, che si sviluppa lentamente nell’arco di giorni o settimane, può essere associata a varie anomalie neurologiche. Sono coinvolti soprattutto disturbi quantitativi e qualitativi della coscienza, crisi epilettiche e deficit neurologici focali. Raramente, si può verificare la sindrome emicorea da emiballismo, che è associata a ipercinesi emiplegica e a caratteristiche radiologiche peculiari. L’associazione tra questo disturbo del movimento e l’iperglicemia non chetotica è stata descritta per la prima volta da Bedwell nel 1960. Questo disturbo del movimento può essere la manifestazione iniziale del diabete mellito.
Le donne sono colpite più spesso degli uomini. L’età media dei pazienti è di circa 70 anni. I casi di malattia sotto i 40 anni sono estremamente rari. Dal punto di vista clinico, si tratta della comparsa da acuta a subacuta di disturbi del movimento da coreiformi a balistici di uno (o nel 10% dei casi di entrambi) i lati del corpo nel diabete di tipo 2 mal controllato, in cui al momento dell’insorgenza del disturbo del movimento i valori della glicemia e dell’HbA1c sono significativamente o massicciamente elevati, questi ultimi fino al 19%. Il coinvolgimento facciale si verifica in poco meno di un terzo dei pazienti.
L’imaging mostra iperdensità non ricevente la MC nella CCT e iperintensità nelle sequenze cMRI pesate in T1 nei gangli della base controlaterali ai sintomi clinici. I risultati nelle immagini pesate in T2 sono più variabili. Sono tipiche le ipointensità nei gangli della base, che possono anche svilupparsi con un ritardo. Possono verificarsi anche iso- o iperintensità. Mentre il putamen è sempre interessato dai suddetti cambiamenti, la capsula interna viene quasi sempre lasciata fuori. Le sequenze DWI possono indicare una restrizione della diffusione e può esserci una depressione del segnale nelle registrazioni T2*.
La causa dell’accorciamento di T1 è controversa in letteratura. Oltre alle calcificazioni nei neuroni, le microemorragie e l’ischemia cronica con morte neuronale selettiva e gliosi reattiva sono considerate possibili correlazioni. Le emorragie petecchiali sono ritenute responsabili del cedimento di T2*.
Dal punto di vista terapeutico, i disturbi del movimento possono scomparire completamente nel giro di poche ore, abbassando la glicemia elevata; tuttavia, possono anche persistere per diversi mesi. Entro sei mesi, quasi tutti i pazienti sono guariti completamente.
Le iperintensità T1 nei gangli della base di solito regrediscono entro pochi mesi. In alcuni pazienti, i sintomi clinici persistono nonostante la regressione delle lesioni alla risonanza magnetica. Oltre all’indispensabile abbassamento della glicemia, le sostanze sopra citate possono essere utilizzate a livello terapeutico.
È importante riconoscere l’iperglicemia non chetotica come causa reversibile della sindrome emicorea-emiballismo. In presenza della triade “emiballismo emicoreo, iperglicemia e iperintensità T1 nei gangli del tronco encefalico controlaterale”, la sindrome dell’emiballismo emicoreo indotto dall’iperglicemia deve essere considerata come causa.
Letteratura:
- Bedwell SF: Alcune osservazioni sull’emiballismo. Neurologia 1960; 10: 619-622.
- Lin JJ, et al: Presentazione di iperintensità striatale sulla risonanza magnetica pesata in T1 in pazienti con emiballismo-emicorea causato da iperglicemia non chetotica: Rapporto di sette nuovi casi e revisione della letteratura. J Neurol 2001; 248: 750-755.
- Seung-Hun O, Kyung-Yul L, Joo-Hyuk I, Myung-Sik L: Corea associata a iperglicemia non chetotica e lesione dei gangli basali a iperintensità nello studio di risonanza magnetica cerebrale pesata in T1: una meta-analisi di 53 casi, compresi quattro casi attuali. Giornale delle Scienze Neurologiche 2002; 200: 57-62.
- Shalini B, Salmah W, Tharakan J: Iperglicemia diabetica non chetotica e sindrome emicorea-emiballica: un rapporto di quattro casi. Neurologia Asia 2010; 15(1): 89-91.