I valori epatici alterati sono non di rado risultati incidentali nel corso della diagnostica di routine. Il fegato grasso, l’abuso di alcol e l’epatite virale sono le cause più comuni di transaminasi elevate. Spesso sono presenti diverse malattie del fegato allo stesso tempo. In caso di risultato positivo del test dell’epatite B o C, la terapia può essere effettuata dal medico di famiglia a determinate condizioni.
Poiché le malattie del fegato spesso non provocano sintomi specifici, spesso rimangono inosservate per molto tempo. In caso di risultati incoerenti di valori epatici alterati, la base sono ulteriori esami di laboratorio, spiega il Dr. med. Beat Helbling, gastroenterologo, dello studio congiunto Gastroenterologia Bethanien, Zurigo [1]. Una varietà di malattie epatiche ed extraepatiche, così come diversi agenti nocivi, sono possibili cause e deve essere effettuata un’attenta diagnosi differenziale, includendo una storia di uso di farmaci e di consumo di alcol.
Implicazioni prognostiche significative
La letteratura riporta un aumento da 4 a 8 volte della mortalità legata al fegato [2–4]. L’alanina aminotransferasi (ALT/GPT) e l’aspartato aminotransferasi (AST/GOT) fuoriescono dalle cellule epatiche danneggiate e sono indicatori sensibili del danno epatico. “Se si vuole valutare una situazione acuta, bisogna osservare l’AST in modo mirato”, spiega il relatore. L’aspartato aminotransferasi aumenta rapidamente a causa di effetti tossici (ad esempio, l’alcol) e diminuisce nuovamente dopo che la sostanza nociva è scomparsa dall’organismo. Al contrario, un aumento dell’alanina aminotransferasi può indicare un evento più recente. Nella maggior parte dei casi, si tratta di lievi aumenti di AST/ALT (<aumento di 5 volte). Oltre alle transaminasi, si devono determinare anche i valori della colestasi.
Qual è lo schema delle variazioni del valore del fegato ?
La determinazione simultanea dei livelli di AST, ALT e γ-GT (γ-gamma-glutamiltransferasi) può rilevare oltre il 95% di tutte le malattie epatiche [2,5]. Si distingue tra un quadro epatico con elevazione principale di AST e ALT, un quadro colestatico con elevazione sproporzionata di γ-GT e fosfatasi alcalina (AP), e un quadro tossico in cui soprattutto la γ-GT è marcatamente elevata [2].
Ulteriori indicazioni diagnostiche differenziali sono fornite dalla determinazione del quoziente de-ritico, cioè il rapporto tra AST e ALT. La maggior parte delle sindromi epatiche è associata a un rapporto AST/ALT <0,7. Se il quoziente è >2 e contemporaneamente la γ-GT è elevata, c’è un’alta probabilità che si tratti di una malattia epatica alcolica; alla base potrebbe esserci anche una fibrosi avanzata. Oltre a γ-GT, AST/ALT e al quoziente de-ritis, possono essere informativi anche il valore MCV e, se applicabile, la bilirubina e il livello di IgA sieriche. “La bilirubina aumenta solo quando la capacità del fegato di espellerla è ridotta di oltre la metà, quindi si tratta di un processo lento”, aggiunge il relatore.
Se sono presenti valori di AST/ALT massicciamente elevati, si tratta di un’indicazione di necrosi o lesione epatocellulare acuta, che di solito è dovuta a un’epatite virale acuta, a un’epatite indotta da tossine o farmaci o a un’epatite ischemica; anche l’infarto deve essere considerato come una possibile causa.
Risulta positivo al test per l’epatite B o C: cosa fare?
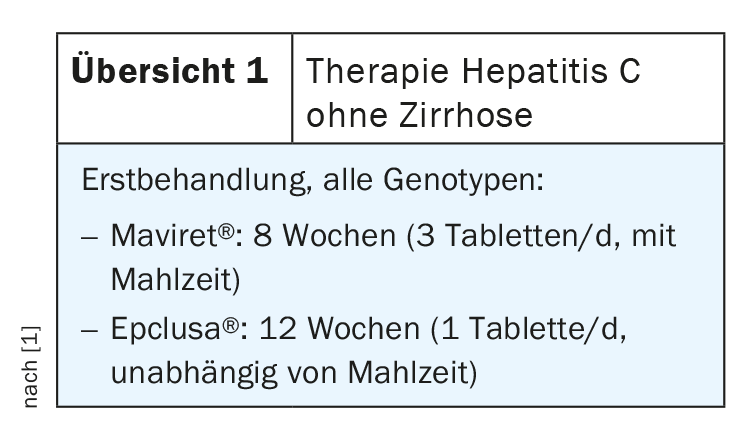
Lo screening dell’epatite virale cronica è essenziale, anche se la prevalenza dell’epatite virale cronica è relativamente bassa alle nostre latitudini. I test devono essere eseguiti sia per l’infezione cronica da virus dell’epatite B (antigene HBs, anti-HBc) che per l’infezione da virus dell’epatite C (anti-HCV). Se il risultato del test dell’epatite C è positivo, sono ora disponibili i due farmaci combinati Maviret® ed Epclusa® (panoramica 1) [6]. “La terapia è estremamente ben tollerata, in oltre il 95% dei casi i pazienti guariscono”, afferma il Dr. Helbling. Nell’80% dei pazienti con epatite C, si tratta di quelli senza cirrosi, e la terapia può essere effettuata dal medico di base alle condizioni descritte nel programma “HepCare” (box) [7,10]. Questo progetto per migliorare la rete interdisciplinare è stato sviluppato in collaborazione con il Centro di Medicina delle Dipendenze (ARUD). Dopo una terapia di successo contro l’HCV, l’anticorpo rimane positivo, ma l’RNA è negativo. I non cirrotici sono considerati guariti tre mesi dopo il completamento; i cirrotici continuano ad essere indicati per l’ecografia ogni 6 mesi, poiché il rischio di carcinoma epatocellulare (HCC) rimane. Il trattamento dell’HCV in presenza di cirrosi epatica è un po’ più complicato e deve essere eseguito da specialisti. Esistono anche buoni farmaci per l’epatite B che possono essere utilizzati per la terapia antivirale. L’indicazione è riportata nella panoramica 2.

Oltre all’epatite virale cronica, al consumo di alcol e alle malattie del fegato come l’epatite autoimmune o l’emocromatosi, la sindrome metabolica (obesità, diabete di tipo 2, ipercolesterolemia) è un’altra possibile causa relativamente comune.
In questi casi, il monitoraggio è inizialmente sufficiente
Se i valori epatici presentano solo cambiamenti moderati, cioè <2×ULN (“limite superiore della norma”), il paziente non ha sintomi e non ci sono indicazioni di insufficienza epatica, è possibile attendere per il momento. Un nuovo controllo di laboratorio deve essere effettuato dopo 1-3 mesi [2,8]. Si raccomanda un esame ecografico in tutti i pazienti con valori epatici persistentemente anormali. Più della metà delle incidenze di transaminasi elevate sono
causata dalla malattia del fegato grasso non alcolica (NAFLD), che è caratterizzata da un tipico parenchima epatico iperecogeno all’ecografia. Anche l’abuso di alcol è una causa relativamente comune. Per individuare le malattie genetiche del fegato, sono necessari altri esami di laboratorio. La malattia epatica ereditaria più comune – l’emocromatosi – può essere rilevata attraverso la determinazione della saturazione della transferrina (cut-off >45%) e della ferritina. Epatopatie genetiche più rare sono la malattia di Wilson o il deficit di alfa-1 antitripsina.
In quali casi è utile una biopsia epatica? Ad esempio, per la diagnosi della steatoepatite non alcolica (NASH) e dell’epatite autoimmune, per la quantificazione del rame o del sovraccarico di ferro nella malattia di Wilson o nell’emocromatosi e per chiarire l’indicazione al trattamento nell’infezione da epatite B [2,9]. Nel caso della malattia colestatica primaria del fegato, solo la biopsia epatica consente una diagnosi definitiva in alcuni casi, come la PSC di piccolo diametro o la malattia epatica granulomatosa.
Fonte: FomF Medicina Generale e Interna
Letteratura:
- Helbling B: Transaminasi, cloestasi, ittero. Beat Helbling, MD. FomF Medicina Generale e Interna, 03.12.2020.
- Zimmermann HW, et al: Dtsch Arztebl 2016; 113(22-23): A-1104/B-924/C-910
- Ruhl CE, Everhart JE: Gastroenterologia 2009; 136: 477-485; e411.
- Unalp-Arida A, Ruhl CE: Hepatology 2015; DOI: 10.1002/hep.28390. [Epub ahead of print CrossRef
- Dollinger MM, Fechner L, Fleig WE: Internist (Berl) 2005; 46: 411-420.
- Compendio svizzero dei farmaci. https://compendium.ch
- HepCare: www.hepcare.ch
- Smellie WS, Ryder SD: BMJ 2006; 333: 481-483 CrossRef MEDLINE PubMed Central.
- Tannapfel A, Dienes HP, Lohse AW: Dtsch Arztebl Int 2012; 109: 477-483.
- Epatite Svizzera, www.hepatitis-schweiz.ch
- Ufficio federale della sanità pubblica (UFSP): Epatite B: cause, conseguenze, prevenzione. 2014, www.bag.admin.ch, (ultimo accesso 04.03.2021)
HAUSARZT PRAXIS 2021; 16(3): 24-25 (pubblicato il 9.3.21, prima della stampa).