I disturbi ano-rettali sono comuni, ma spesso portano a ritardare le consultazioni per paura o vergogna. Le cause dei disturbi ano-rettali sono spesso benigne e una diagnosi rapida è solitamente possibile attraverso un’anamnesi e un esame clinico ben fondati. Una panoramica sulla diagnosi e sul trattamento delle cause più comuni di dolore anale.
I disturbi ano-rettali sono comuni, ma spesso portano a ritardare le consultazioni a causa della vergogna o della paura. Le cause dei disturbi ano-rettali sono spesso benigne e una diagnosi rapida è solitamente possibile attraverso un’anamnesi e un esame clinico ben fondati. Questo articolo si propone di fornire una panoramica sulla diagnosi e sul trattamento delle cause più comuni di dolore anale (Tab. 1 e 2). Le diagnosi differenziali includono ragadi anali, fistole/abscessi, trombosi della vena perianale e dolore senza correlazione morfologica. Le emorroidi, invece, non sono una causa tipica di dolore anale.

Fessure anali
La ragade anale acuta si presenta tipicamente con la triade: dolore durante la defecazione (che dura fino a 15-30 min), costipazione e sangue rosso vivo sulla carta igienica [1]. La causa della ragade anale sono i movimenti intestinali duri o voluminosi, raramente la diarrea, che provocano una lacerazione dell’anoderma. Anche le pratiche sessuali anali possono portare alla formazione di ragadi. Il 90% delle ragadi anali si localizza a 6 ore in posizione litotomica (SSL), il 10% a 12 ore, con questa localizzazione che si verifica più frequentemente nelle donne che negli uomini. Meno dell’1% si trova al di fuori della linea centrale. Se la localizzazione è atipica, si devono prendere in considerazione altre cause come il morbo di Crohn, la leucemia, l’HIV, la tubercolosi, la sifilide, il carcinoma o cause meccaniche. Spesso la fessura anale può essere visualizzata senza proctoscopia durante l’esame clinico, allargandola con il dito.
Le ragadi anali sono un ‘circolo vizioso’, caratterizzato da dolore con successivo spasmo muscolare dello sfintere interno e conseguente riduzione della perfusione. Questo perpetua la fessurazione e il dolore, che può contribuire alla cronicizzazione.
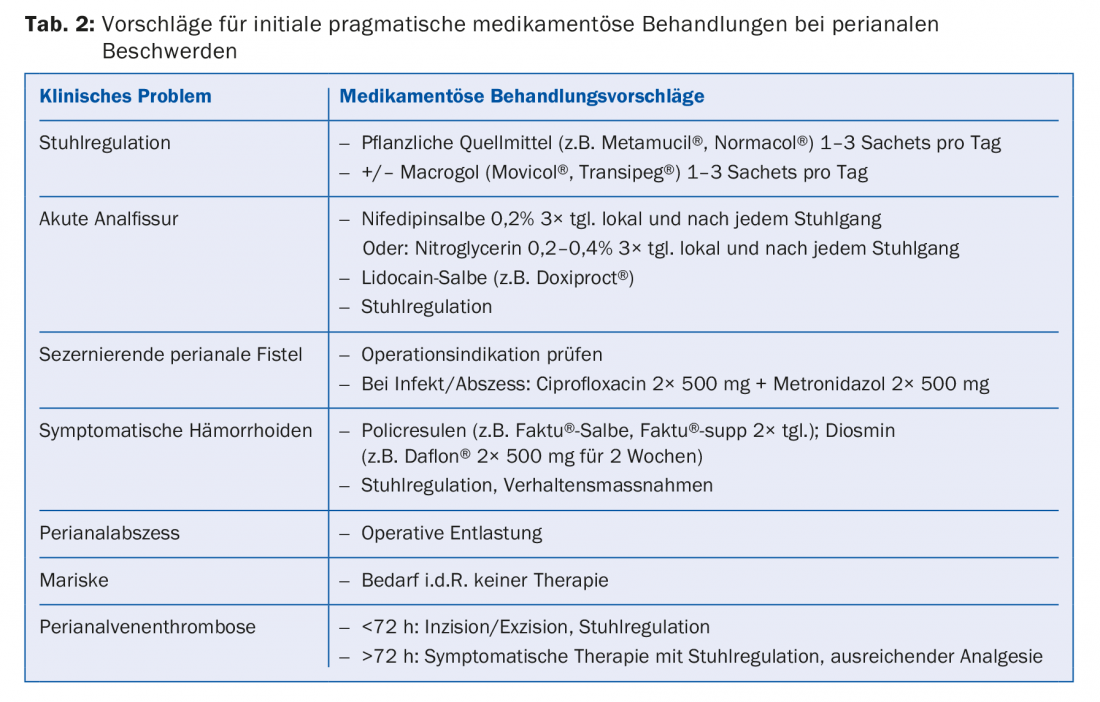
Le fessure sono definite croniche se persistono per più di sei settimane nonostante una terapia adeguata. Queste possono portare a una profonda distruzione fino allo sfintere anale interno (IAS). Dal punto di vista sintomatico, il prurito o il bruciore con tracce di sangue sulla carta sono più evidenti [2]. I risultati locali di una fessura cronica mostrano tipicamente una papilla anale ipertrofica, un difetto della mucosa con margini ispessiti, una IAS visibile e un midollo sentinella (tutore) (Fig. 1 A).
Secondo la patogenesi, la terapia persegue tre obiettivi:
- Passaggio atraumatico delle feci
- Rilassamento dello sfintere
- Analgesia (sistemica e locale).
La regolazione ottimale delle feci è la base indispensabile della terapia. I calcio-antagonisti come il diltiazem o la nifedipina (ad esempio, la nifedipina 0,2% in forma di pomata, 3 volte al giorno) sono utilizzati per il rilassamento degli sfinteri e devono essere applicati topicamente. In alternativa, la nitroglicerina topica in concentrazione 0,2% o 0,4% può essere utilizzata per 6-8 settimane, ma spesso comporta effetti collaterali, soprattutto mal di testa (20-70%) [3]. L’efficacia delle due classi di prodotti è paragonabile [4], per cui i calcio-antagonisti sono per lo più utilizzati inizialmente a causa del minore spettro di effetti collaterali. Entrambe le opzioni di trattamento devono essere rivalutate dopo 3-6 settimane. La terapia analgesica sistemica o locale deve essere somministrata contemporaneamente (ad esempio, gel di lidocaina). La tossina botulinica non è approvata in Svizzera per il trattamento delle ragadi a causa della mancanza di prove di efficacia, del prezzo elevato e dei possibili effetti collaterali (iniezione dolorosa, trombosi della vena perianale 5-10%, incontinenza reversibile 3-12% e rischio di infezione).
Se i sintomi non migliorano dopo sei settimane di terapia, è necessario controllare la compliance o prendere in considerazione il trattamento chirurgico della ragade anale [2]. Ci sono diverse opzioni, ma la fissurectomia è la più comune. Questo comporta lo sbrigliamento e la rimozione della papilla e del mariske guardiano. Questo può essere combinato con un adattamento parziale del margine della ferita endoanale. In questo caso, può verificarsi un leggero disturbo temporaneo dell’incontinenza fine (soprattutto perdite di vento). Tuttavia, l’incontinenza fecale rilevante non si verifica praticamente mai. Il tasso di successo è dell’80%. Se la fissurectomia non ha successo, può essere ripetuta o, in alternativa, può essere eseguita una procedura ricostruttiva come il lembo V-Y. In questo caso, la fessura viene coperta con un lembo di pelle della regione anale. Il tasso di successo è dell’85%.
C’è un alto tasso di recidiva con tutte le opzioni di trattamento conservativo. Solo il 40% contro il 33% dei pazienti ha mostrato una guarigione completa dopo tre anni nello studio prospettico a due bracci con l’unguento di nitroglicerina 0,2% contro il 33% dei pazienti. Botox, è stato possibile dimostrare una guarigione completa [5]. A causa dell’alto tasso di recidiva, è importante una buona educazione del paziente, in modo da poter iniziare un trattamento rapido in caso di recidiva. Dopo che il dolore acuto si è attenuato, è sempre indicata una proctoscopia e, a seconda dell’età e della situazione di rischio, una colonscopia completa.
Fistola / ascesso
Le fistole e gli ascessi anali di solito derivano da ghiandole anali superinfette e formano un collegamento anomalo tra il retto o il canale anale e la pelle perianale.
I pazienti di solito riferiscono perdite, sanguinamento, dolore durante la defecazione o lo stress meccanico, ma anche dolore costante, gonfiore o diarrea. Le fistole possono manifestarsi come parte di una malattia di base, come il morbo di Crohn, la proctite o il carcinoma anale [6]. Il sospetto diagnostico viene formulato clinicamente, dopo la visualizzazione di un’apertura perianale con fuoriuscita di pus al massimo o la palpazione di un’indurimento. Inoltre, è importante visualizzare l’intero tratto della fistola mediante endosonografia ano-rettale o risonanza magnetica e localizzarla anatomicamente in modo preciso.
Una fistola asintomatica non deve necessariamente essere trattata. Tuttavia, la guarigione spontanea di una fistola consolidata è bassa. Il trattamento delle fistole sintomatiche è di tipo chirurgico, motivo per cui è necessario rivolgersi tempestivamente allo specialista. Gli ascessi anali devono essere drenati tempestivamente. L’obiettivo della terapia chirurgica per le fistole è quello di riparare il tratto fistoloso mantenendo la continenza fecale. Il metodo chirurgico in questo caso dipende dal tipo di fistola, per cui le fistole superficiali possono essere trattate con la fistulotomia. Nel processo, la fistola viene aperta verso l’intestino, proteggendo lo sfintere. Le fistole infette nel tessuto infiammatorio sono spesso trattate con setoni. Si tratta di suture o linguette di gomma che vengono tirate attraverso le fistole per assicurare un flusso costante di secrezioni e prevenire gli ascessi (Fig. 1 B) . Questo può semplificare ulteriori operazioni come parte di una procedura a due fasi. I setoni vengono solitamente lasciati in sede per 2-3 mesi, ma in caso di fistole ricorrenti, ad esempio nel contesto della malattia di Crohn, possono anche essere il trattamento definitivo. Le fistole complicate possono essere rimosse chirurgicamente e poi coperte endoanalmente con un lembo mucoso (“lembo di avanzamento della mucosa”). Una procedura relativamente nuova è l’operazione di “legatura del tratto di fistola intersfinterica (LIFT)”. Il tratto della fistola viene raggiunto e legato attraverso un ulteriore approccio intersfinterico. Altre tecniche chirurgiche includono la fistulotomia con sutura dello sfintere primario per le fistole più profonde, oppure la chiusura della fistola con l’uso di speciali clip. Con la chirurgia della fistola, c’è sempre il rischio di lesione dello sfintere; inoltre, sono frequenti le infezioni post-operatorie e i disturbi della guarigione della ferita, che si riflettono in un tasso di successo di solo il 70-80% [7,8].
Trombosi della vena perianale
La trombosi della vena perianale è una diagnosi visiva ed è associata a dolore anale e a un nodulo pressorio, bluastro-livido in corrispondenza dell’ano [1]. È provocata in particolare da una forte pressione o da lunghi periodi di seduta e può verificarsi anche nelle donne in fase di periparto o nel contesto di cambiamenti ormonali. Le trombosi della vena perianale che persistono per meno di 72 h possono essere incise o escisse in anestesia locale. Tuttavia, se la trombosi persiste >72 h, il trattamento è conservativo con la regolazione delle feci, l’analgesia e i flavinoidi (ad esempio Daflon®). Spesso lasciano una mariske, che può essere rimossa chirurgicamente se è fastidiosa.
Altre cause di dolore anale
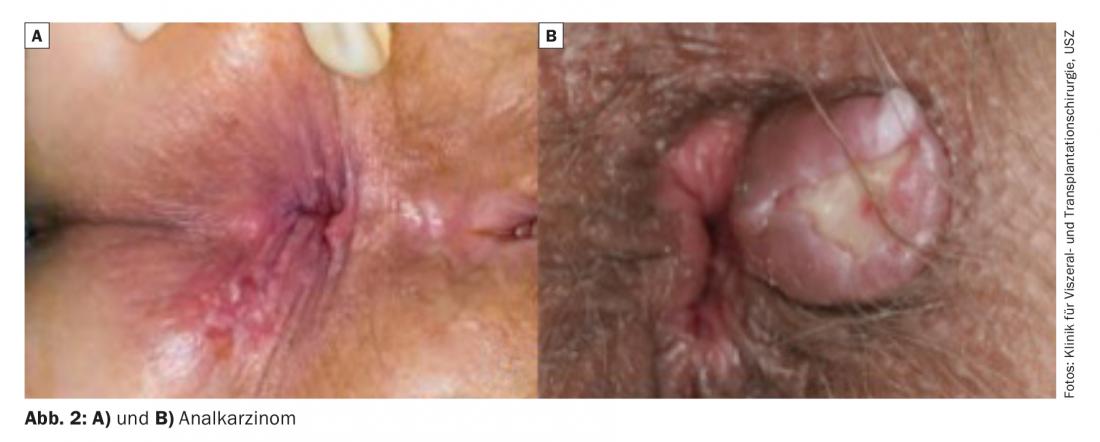
In caso di dolore anale, si deve sempre prendere in considerazione la proctite infettiva, soprattutto perché il comportamento sessuale a rischio non è sempre evidente dall’anamnesi. Si deve effettuare una ricerca a bassa soglia di gonococchi, Chlamydia trachomatis (linfogranuloma veneroso) nella sezione rettale e nei lumi. Il dolore anale può verificarsi anche con il carcinoma anale (Fig. 2 A e B), in particolare il dolore perianale indica uno stadio avanzato del tumore [9]. Il dolore anale può insorgere come conseguenza di una proctite ulcerosa, di un coinvolgimento rettale nella malattia di Crohn o di altre malattie sistemiche. Pertanto, il dolore perianale non chiaro, ma anche il dolore nel contesto di una delle diagnosi differenziali sopra citate, deve essere chiarito con un’endoscopia a bassa soglia (proctoscopia, se necessario colonscopia completa).
Il dolore alla defecazione può anche essere espressione di un disturbo dissinergico della defecazione (anismo) ed essere l’unico sintomo riferito dal paziente. Il prolasso rettale o anale può essere oggettivato durante l’esame o tramite fotografie scattate dal paziente (Fig. 1 E e F).
Disturbi emorroidali – praticamente sempre indolore
Le emorroidi sono tipiche cause di perdite di sangue ad ano, sensazione di corpo estraneo nel senso di prolasso durante la defecazione, conseguente disturbo della continenza con problemi di igiene e prurito perianale. Contrariamente a quanto pensano molti pazienti, i disturbi emorroidali non sono praticamente mai associati al dolore.
Dolore senza correlazione – Proctalgia fugax
La proctalgia fugax è un disturbo funzionale ano-rettale che si presenta con un dolore rettale grave, intermittente e autolimitante. Tra gli episodi che durano da secondi a minuti, i pazienti sono asintomatici. La prevalenza nella popolazione generale è stimata al 4-18% [10], con solo una piccola minoranza che riferisce i sintomi spontaneamente. Si verifica più spesso nelle donne che negli uomini. Dal punto di vista fisiopatologico, si ipotizza una genesi multifattoriale con spasmi dello sfintere anale, compressione del nervo, neuropatia e fattori psicologici [11]. La diagnosi viene fatta dopo aver escluso altre cause somatiche utilizzando i criteri di Roma IV, in base ai quali tutti i criteri devono essere soddisfatti per almeno tre mesi e l’insorgenza dei sintomi deve risalire a sei mesi prima:
- Episodi ripetuti di dolore rettale indipendenti dalla defecazione.
- Gli episodi durano dai secondi ai minuti, ma non più di 30 minuti.
- Nessun dolore ano-rettale tra gli episodi.
La maggior parte dei pazienti non ha bisogno di una terapia a causa della rarità dei sintomi e spesso l’educazione del paziente è già di aiuto. Inoltre, si potrebbero utilizzare spasmolitici topici o iniziare una terapia di biofeedback.
Letteratura:
- Lohsiriwat V: Emergenze ano-rettali. World Journal of Gastroenterology. 2016; 22(26): 5867-5878.
- Nelson RL: Fessura anale (cronica). Manuale Clin Evid 2015; 145-146.
- Nelson RL, et al: Una revisione sistematica e una meta-analisi del trattamento delle ragadi anali. Tech Coloproctol 2017; 21: 605.
- Shrivastava U, et al: Un confronto degli effetti di Unguento a base di diltiazem e gliceril trinitrato nel trattamento delle ragadi anali croniche: uno studio clinico randomizzato. Surg Today 2007; 37: 482.
- Sileri P, et al: Trattamento medico e chirurgico della ragade anale cronica: uno studio prospettico. J Gastrointest Surg 2007; 11: 1541-1548.
- Schneider MA, et al: Malattia di Crohn: terapia contemporanea delle fistole perianali. Schweiz Med Forum 2016; 16(42): 887-895.
- Limura E, Giordano P: Gestione moderna della fistola anale. World Journal of Gastroenterology 2015; 21(1): 12-20.
- Bubbers EJ, Colonia KG: Gestione delle fistole anali complesse. Clinics in Colon and Rectal Surgery 2016; 29(1): 43-49.
- Sauter M, et al: I sintomi attuali predicono la stadiazione locale del cancro anale: un’analisi retrospettiva di 86 pazienti. BMC Gastroenterol 2016; 16: 46.
- Bharucha AE, Lee TH: Dolore ano-rettale e pelvico. Atti della Mayo Clinic. 2016; 91(10): 1471-1486.
- Rao SSC, et al: Disturbi ano-rettali. Gastroenterologia 2016; 150(6): 1430-1442.e4.
PRATICA GP 2018; 13(6): 8-12











