Nel caso di un’allergia alimentare confermata, l’etichetta con la composizione del prodotto deve sempre essere studiata con attenzione. Anche piccoli cambiamenti nell’elenco degli ingredienti possono portare a reazioni allergiche pronunciate, come illustrato dall’esempio dell’allergia alla carne.
Anamnesi medica
Melanie, una paziente di 40 anni non atopica, soffre da anni di crampi addominali intermittenti e coliche. Negli ultimi mesi, c’è stato un grave peggioramento dei sintomi. Gli esami interni, gastroenterologici e ginecologici non hanno mostrato alcun risultato patologico. Su richiesta del paziente, è stata effettuata una valutazione delle allergie presso il reparto di allergologia dell’USZ.
Chiarimenti allergologici
L’anamnesi dettagliata ha rivelato che la paziente soffriva sporadicamente di nausea, crampi addominali e occasionalmente vomito da quando aveva 14 anni, prima dopo aver mangiato salsicce, in seguito anche dopo il consumo (abbondante) di carne. Pesce, pollame, latte vaccino e uova sono tollerati.
I prick test con gli allergeni inalanti e gli alimenti erano tutti negativi. Sulla base dell’anamnesi, sono stati eseguiti test intradermici con estratti di carne (manzo, maiale e agnello), che hanno dato come risultato una semplice reazione immediata positiva. Le IgE specifiche erano positive con il manzo RAST (radio-allergo-sorbent test) di classe 3, con la carne di maiale di classe 2, con l’agnello di classe 1 e con gli altri alimenti (NM) di classe 0 negativi. In tre giorni diversi, sono state effettuate provocazioni orali aperte a stomaco vuoto. 4-8 ore dopo la provocazione con 30-50 g di salsiccia (Cervelat) o 100 g di manzo (fritto), si sono verificati nausea, crampi addominali, diarrea, prurito nelle orecchie, sul viso e sui palmi delle mani. Una terza provocazione orale è stata eseguita con la stessa quantità di carne di manzo dopo la precedente ingestione di 400 mg di DNCG (Natrii cromoglicas, Nalcrom®). L’indicazione del prodotto è il trattamento preventivo delle allergie alimentari manifestate a livello locale e sistemico. Dopo lo stesso periodo di latenza, sono comparsi di nuovo gli stessi sintomi. Con i test positivi, è stata confermata la diagnosi di “allergia alimentare gastrointestinale in sensibilizzazione monovalente alle proteine della carne con sintomi ritardati in un paziente non atopico (NMA tipo C secondo Pichler)” [1,2].
Corso
In seguito, con una rigorosa dieta di eliminazione dei prodotti a base di carne, non si sono verificate né coliche addominali né diarrea. Il paziente ha continuato a tollerare il pesce e la carne di pollame (compreso il “formaggio di carne di pollame” di Migros). Le successive riesposizioni alla carne di manzo hanno portato prontamente alla recidiva.
Un episodio acuto che ha richiesto un trattamento con coliche gravi, forti dolori addominali e diarrea si è verificato al mattino presto (05:30 h) dopo che il paziente aveva mangiato un “polpettone di pollame” (Migros) la sera precedente. Dopo un attento studio dell’etichetta, si è scoperto che questo “formaggio di carne di pollame” conteneva anche carne di maiale e pancetta (dichiarata) (Fig. 1). Il “formaggio di carne di pollame” non è sempre “formaggio di carne di pollame”!
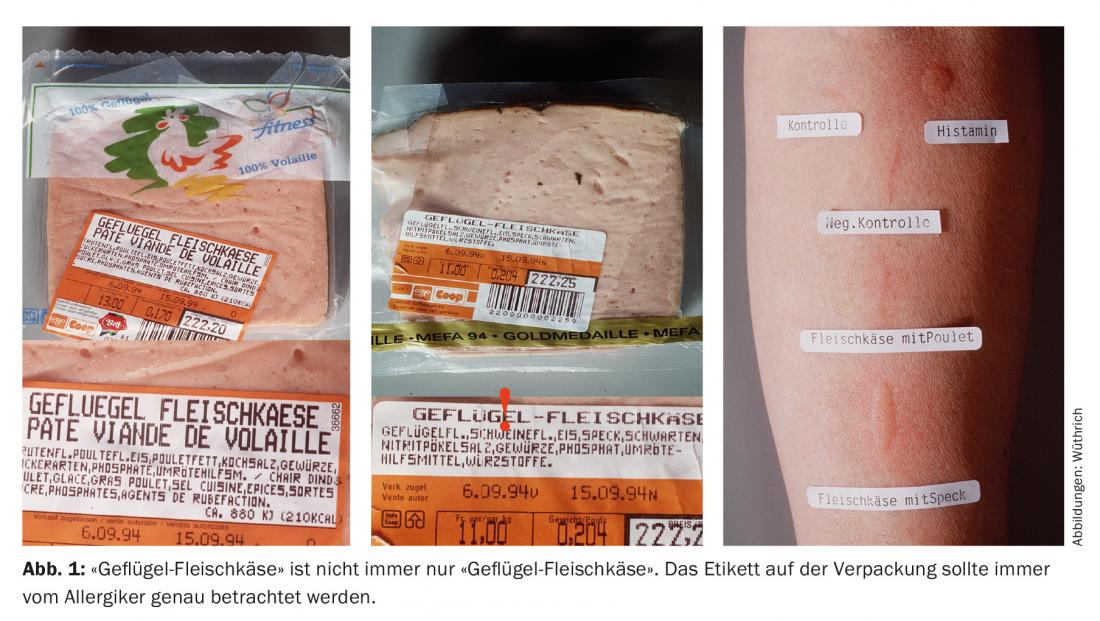
Interesse del caso
In caso di allergia alimentare confermata, il soggetto allergico deve sempre studiare attentamente l’etichetta con la composizione del prodotto, anche perché in questo caso sono sempre possibili cambiamenti [3].
Commento
Le allergie alla carne sono relativamente rare (Fig. 2). Secondo una precedente valutazione del reparto di allergologia dell’USZ, in un periodo di studio di circa 10 anni (1978-1987), in 402 casi di allergie alimentari IgE-mediate (NMA), l’allergia alla carne è stata diagnosticata solo in 33 pazienti (corrispondente a una frequenza dell’8,2%). 18 pazienti (4,5%) erano allergici al manzo e al maiale, 10 (2,5%) al pollo, 3 (0,8%) alle salsicce secche e solo 2 (0,5%) all’agnello. L’agnello è considerato ipoallergenico e fa parte di una dieta di ricerca a basso contenuto di allergeni. Nel suddetto periodo di tempo, sono stati chiariti circa 40.000 nuovi pazienti, per cui la percentuale di allergici alla carne tra i pazienti allergici è di circa 0,08-0,1% [4]. In letteratura, le segnalazioni di allergie al manzo, al vitello e al maiale erano inizialmente scarse, a quanto pare perché le proteine della carne vengono denaturate dalla frittura e quindi perdono la maggior parte della loro potenza allergenica.
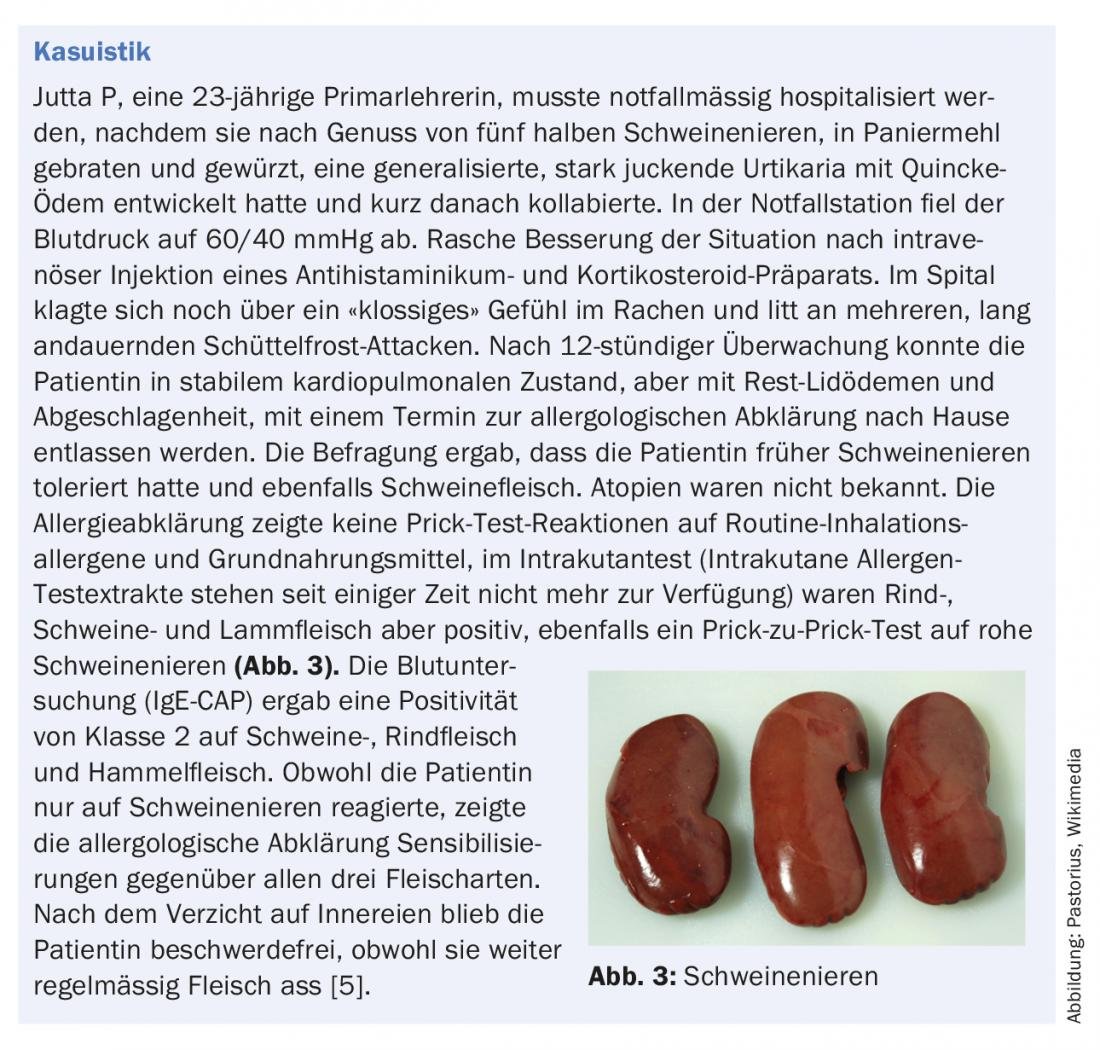
Tuttavia, le frattaglie, soprattutto come derivati del maiale (anche in forma denaturata), continuano ad avere un’elevata antigenicità, come si evince dalla descrizione del caso elencato (casistica) [5].

La sindrome “porc-chat
In Francia, l’allergia alla carne di maiale è relativamente comune. Sulla base delle osservazioni di 30 pazienti con reazioni anafilattiche dopo il consumo di carne di maiale, gli autori francesi hanno descritto una nuova sindrome (“porc-chat”) come conseguenza dell’allergia incrociata tra epiteli di gatto e carne di maiale nei pazienti allergici al gatto [6,7].
Le condizioni sono simili nella “sindrome dell’uovo-uccello” e nella “sindrome dell’uovo-uccello”, come risultato della sensibilizzazione incrociata tra le proteine degli uccelli inalate e ingerite [8]. I soggetti allergici al latte possono avere un’allergia concomitante alla carne di vitello/manzo se la sensibilizzazione è alla frazione proteica del latte β-lattoglobina, ma questo è raro [9].
Diagnostica molecolare dell’allergia alla carne con determinazione degli anticorpi IgE ad α-Gal
Il lavoro di A. Bircher e collaboratori sulla scoperta del carboidrato galattosio-1,3-alfa-galattosio (α-gal in breve) come nuovo allergene (alimentare) responsabile delle reazioni ritardate di tipo immediato mediate da IgE dopo il consumo di carne rossa offre una lezione entusiasmante [10]. Attente osservazioni cliniche, dati epidemiologici e immunologia applicata hanno portato alla scoperta di un nuovo allergene rilevante. L’α-Gal è un oligosaccaride (due molecole di galattosio) espresso nelle cellule della maggior parte dei mammiferi. Tuttavia, l’enzima β-galattosil-α-1,3-galattosiltransferasi, responsabile della formazione di α-Gal, è inattivato negli esseri umani e nelle scimmie del Vecchio Mondo, per cui l’oligosaccaride non può essere sintetizzato.
Bircher et al. [10] descrivono il processo di identificazione di α-Gal come segue: La storia è iniziata con l’osservazione di reazioni anafilattiche, che si erano già verificate in pazienti oncologici durante la somministrazione iniziale dell’anticorpo monoclonale cetuximab (Erbitux®) [11,12]. Gli anticorpi IgE anti-cetuximab elevati sono stati misurati nei pazienti affetti, ma anche nei soggetti di controllo delle stesse aree. Questi anticorpi IgE erano già presenti prima della somministrazione di cetuximab, il che implica una sensibilizzazione da un’altra fonte. Soprattutto nei pazienti che hanno sviluppato una forte reazione infiammatoria dopo il morso di una zecca, è stato possibile rilevare la produzione di IgE contro α-Gal, che probabilmente è presente anche nella saliva della zecca.
Allo stesso tempo, un gruppo di ricerca americano guidato da Thomas Platts-Mills ha scoperto che i pazienti che avevano sofferto per anni di reazioni anafilattiche inspiegabili avevano anche IgE verso α-Gal [13]. I precedenti chiarimenti in questi pazienti riguardo a un’allergia alimentare erano costantemente negativi. La maggior parte ha avuto reazioni anafilattiche alla carne di mammifero, ma non al pollame e al pesce. Le reazioni allergiche alla carne di mammifero si sono verificate con una latenza fino a diverse ore, a causa del processo digestivo necessario per il rilascio di α-gal. I fattori scatenanti sono l’attività fisica, l’alcol, le infezioni o l’assunzione di farmaci antinfiammatori non steroidei (FANS). Recentemente, oltre ai fattori scatenanti noti, è stata identificata anche la mastocitosi sistemica indolente, per cui i livelli di triptasi dovrebbero essere misurati anche nei casi di anafilassi poco chiari [14].
Sommario
La sensibilizzazione primaria all’α-gal avviene probabilmente attraverso le punture di zecca. Questo spiega le reazioni di tipo immediato dopo la somministrazione iniziale di cetuximab, un anticorpo chimerico che ha un epitopo α-Gal sul frammento Fab. La latenza di una reazione anafilattica può arrivare fino a diverse ore quando si ingerisce la carne, poiché l’alfa-gal deve prima essere rilasciato attraverso il processo digestivo. I pazienti devono essere avvisati di evitare di mangiare carne di mammifero, ma pollame e pesce sono facilmente tollerati. Sarebbe interessante sapere retrospettivamente se i nostri due pazienti erano anche sensibilizzati all’α-Gal. Il chiarimento di un’allergia alla carne con determinazioni di IgE specifiche deve essere effettuato secondo la figura 4 .

Letteratura:
- Pichler WJ: Allergie alimentari IgE-mediate. Classificazione basata sul percorso di sensibilizzazione. Allergologia 1998; 21: 441-50.
- Wüthrich B, Blötzer I C: Allergie alimentari IgE-mediate di tipo C: il tipo più raro di allergia alimentare? Una casistica di 16 casi. Akt Dermatol 2004; 30: 95-102.
- Wüthrich B: La nuova Ordinanza svizzera sugli alimenti (LMV). Allergologia 2004; 27: 431-432.
- Wüthrich B: Sull’allergia alimentare. Frequenza dei sintomi e degli alimenti allergenici in 402 pazienti – allergia al latte vaccino – alimenti e neurodermite atopica. Allergologia 1993: 16: 280-287.
- Wüthrich B: Allergie alle proteine della carne negli adulti. Allergologia 1996; 19: 130-134.
- Drouet M, et al: Le syndrome porc-chat ou l’allergie croisée entre viande de porc et épithélia de chat (1ère partie). Allergie et Immunologie 1994; 26: 166-172.
- Sabbah A, et al.: La sindrome porc-chat ou l’allergie croisée entre viande de porc et épithélia de chat (2e partie). Allergie et Immunologie 1994; 26: 173-180.
- Wyss M, Huwyler T, Wüthrich B: Sindrome “uovo-uccello” e “uovo-uccello”. Sensibilizzazione incrociata tra proteine aviarie inalate e ingerite. Allergologia 1991; 14: 275-278.
- Stöger P, Wüthrich B: Allergia di tipo I alle proteine del latte vaccino negli adulti. Uno studio retrospettivo su 34 pazienti adulti allergici al latte e al formaggio. Int Arch Allergy Immunol 1993; 102: 399-407.
- Bircher A, Scherer Hofmeier K, Michel S: Allergologia e immunologia: la scoperta di un nuovo allergene: il galattosio-1,3-alfa-galattosio. Switzerland Med Forum 2013; 13(0102): 19-21.
- O’Neil B, Allen R, Spigel D, et al: Alta incidenza di reazioni all’infusione correlate al cetuximab nel Tennessee e nella Carolina del Nord e associazione con la storia atopica. Journal of Clinical Oncology 2007; 25(24): 3644-3648.
- Chung CH, Mirakhur B, Chan E, et al: Anafilassi indotta da cetuximab e IgE specifiche per il galattosio-alfa-1,3-galattosio. New Engl J Med 2008; 358(11): 1109-1117.
- Commins S, Satinover S, Hosen J, et al: Anafilassi ritardata, angioedema o orticaria dopo il consumo di carne rossa in pazienti con anticorpi IgE specifici per il galattosio-alfa-1,3-galattosio. J Allergy Clin Immunol 2009; 123(2): 426-433.
- Malisiewicz B, Kaufmann R, Valesky E: Anafilassi ritardata dopo il consumo di sputo di rene – un legame tra α-gal e mastocitosi. Allergologia 2017; 40: 517-521.
PRATICA DERMATOLOGICA 2018; 28(4): 38-41
DERMATOLOGIE PRAXIS 2018 edizione speciale (edizione anniversario), Prof. Brunello Wüthrich











